MINISTERIO DE SALUD
1- Administración Central
En el año 2016 la ejecución financiera del Ministerio de Salud, a nivel central, ascendió a $28.870,6 millones (95,3% del crédito vigente). La mayor parte de las erogaciones (65,6%) se imputó a Transferencias, que se orientaron principalmente a gastos corrientes y, en segundo lugar (22,9%) a Bienes de Consumo.
El gasto total incluye, además de las erogaciones de los programas presupuestarios que serán analizados a continuación, la asistencia financiera al Hospital de Pediatría S.AM.I.C. Prof. Dr. Juan P. Garrahan, al Hospital de Alta Complejidad en Red El Cruce, al Hospital de Cuenca Alta Néstor Kirchner y transferencias destinadas a provincias y municipios para gastos corrientes y de capital, a universidades nacionales, a organismos internacionales (Organización Mundial de la Salud, Organización Panamericana de la Salud, Programa de las Naciones Unidas para el Desarrollo) y a organizaciones de la sociedad civil (Fundación Garrahan, Fundación de la Hemofilia), entre otras.
Programa: Apoyo al Desarrollo de la Atención Médica
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
106.599.086 |
62.758.895 |
58,9 |
Becas de Investigación |
Beneficiario |
300 |
301 |
100,3 |
|
Capacitación Profesional Técnica |
Taller |
6 |
6 |
100,0 |
|||
|
Difusión del Conocimiento |
Publicación |
7 |
0 |
0,0 |
|||
|
Elaboración y Difusión Estadísticas de Salud |
Publicación |
10 |
10 |
100,0 |
|||
|
Asistencia con Medicamentos a Pacientes Trasplantados |
Paciente Asistido |
3.100 |
2.801 |
80,4 |
|||
|
Participación de Actores Sanitarios en el Sistema Integrado de Información Sanitaria (SISA) |
Usuario |
2.500 |
2.450 |
98,0 |
Por medio de este programa se otorgan becas de investigación en el campo de la salud, se asiste a pacientes sin cobertura formal de salud que requieren tratamiento con medicamentos inmunosupresores post trasplante, se coordinan las normas y procedimientos para la captación, elaboración, procesamiento y difusión de datos estadísticos de salud en todo el territorio nacional y se desarrolla el Sistema Integrado de Información Sanitaria (SISA).
Con el fin de orientar y fortalecer la investigación en salud, a través de este programa se financian las becas “Abraam Sonis” (continuidad de las becas “Ramón Carrillo - Arturo Oñativia”, con orientación en investigación clínica, básica y epidemiológica en áreas prioritarias de la salud, con alcance a toda la República Argentina. En la convocatoria 2016 se otorgaron 300 becas, que comenzaron en el mes de mayo de 2016 (Resolución Ministerial N° 1.108/16); más tarde se produjo una renuncia, por lo que totalizaron 299 becarios. Por otro lado, en el mes de noviembre (Resolución Ministerial Nº 2035/16) se aprobó la convocatoria para la adjudicación de 8 (ocho) becas de Investigación "Salud Investiga - Lactancia Materna 2016" para comenzar en el mes de diciembre. En promedio, los becarios fueron 301 a lo largo del año, contabilizando los que procedían de la convocatoria anterior y terminaban su gestión en 2016.
Las becas tienen un año de duración y están dirigidas a investigadores en el campo de la salud, que desempeñen sus actividades preferentemente en hospitales y centros de atención primaria de la salud, universidades, institutos universitarios, organizaciones gubernamentales y no gubernamentales. Luego del proceso de evaluación, realizado por expertos externos, resultaron ganadores 188 becarios para estudios multicéntricos y 111 becarios individuales. Los montos a financiar ascendieron a $18,7 millones; mientras que para las becas centradas en Lactancia Materna se previeron $500 mil.
Algunos de los temas abordados fueron las Enfermedades crónicas No Transmisibles, Enfermedades Transmisibles, Gestión Hospitalaria, Gestión y políticas sanitarias, Salud Alimentaria, Salud materna/perinatal e infantil, Lactancia Materna, Salud Mental y Adicciones, Salud y Ambiente, Cuidados Paliativos, Inmunizaciones, Lesiones, Salud Bucal, Salud de Adolescentes, Salud de Adultos Mayores, Salud Sexual y Reproductiva.
En materia de Difusión del Conocimiento, las publicaciones previstas no se efectuaron por demoras en el proceso de contratación. No obstante, se editaron 3 números de la Revista Argentina de Salud Pública, mientras que el correspondiente a 2016, se encuentra en proceso editorial.
Con el propósito de promover alianza con actores clave del campo de la salud pública y la articulación con las áreas de investigación de los Ministerios de Salud Provinciales, se brindó apoyo técnico y financiero a 18 provincias para de la realización de un conjunto de Actividades de Salud Pública incluidas en el Proyecto Funciones Esenciales y Programas de Salud Pública (FESP2).
Por otra parte, en el marco de este programa se realiza la Asistencia con Medicamentos a Pacientes Trasplantados, mediante la provisión de medicamentos inmunosupresores para pacientes sin cobertura formal de salud y se delegó en el Instituto Nacional Central Único Coordinador de Ablación e Implante (INCUCAI) la responsabilidad de llevar a cabo la operatoria y gestión de la distribución de los insumos adquiridos por el Ministerio de Salud.
A partir de 2010, se sumaron a este programa los pacientes trasplantados afiliados al Programa Incluir Salud (ex Programa Federal de Salud), lo que dio lugar a que en ese período el padrón de beneficiarios se incrementara más de un 77% con relación al año anterior; más tarde se incorporaron los afiliados a la Obra Social Bancaria Argentina (OSBA). A continuación puede observarse la cobertura alcanzada entre 2009 y 2016:
Cobertura Asistencia a Pacientes Trasplantados (Promedio Anual 2009 - 2015)
|
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
849 |
1.505 |
1.808 |
2.171 |
2.351 |
2.670 |
2.752 |
2.801 |
La cobertura se extiende a todo el país y facilita el acceso a pacientes con este tipo de patologías de alto costo y baja frecuencia. La provincia de Buenos Aries concentró la mayor cantidad de pacientes asistidos, el 38,6% del padrón; la siguen las provincias de Córdoba (9,7%), Santa Fe (9,1%), Ciudad Autónoma de Buenos Aires (5,0%) y Mendoza (4,8%).
El costo anual por pacientes según su grado de riesgo inmunológigo (bajo, alto, muy alto) se estimó entre $713 mil y $811 mil. El gasto anual para la compra de inmunosupresores ascendió $36,8 millones.
Por otra parte, la Dirección de Estadística e Información en Salud elabora y difunde estadísticas relacionadas con condiciones de vida y problemas de salud, suministrando datos sobre hechos vitales (nupcialidad, natalidad y mortalidad), morbilidad, rendimientos hospitalarios y disponibilidad y utilización de los recursos de salud.
En 2016 se realizaron 10 publicaciones, correspondientes a las series, boletines y anuarios estadísticos del Sistema Estadístico de Salud sobre los temas señalados. Merece destacarse la continuidad en la elaboración, impresión y difusión a todos los usuarios del sector salud de la publicación “Indicadores Básicos”, en su vigésima edición, correspondiente a 2016.
El Programa Nacional de Estadísticas de Salud está integrado, a nivel provincial, por las Direcciones de Estadísticas de Salud de los Ministerios de Salud provinciales y, a nivel local, por los establecimientos de salud y los registros civiles. Para producir información estadística es preciso que estos organismos cuenten con normas y procedimientos uniformes para la captación de la información, la elaboración y el procesamiento de datos, en todo el territorio nacional.
Merece destacarse el procesamiento permanente de los datos correspondientes al nivel nacional de las estadísticas sobre Hechos Vitales y Servicios de Salud, remitidos por las Oficinas Provinciales de Estadísticas de Salud. Para alcanzar este objetivo, se actualizó el software de procesamiento de estadísticas vitales que es utilizado por 12 provincias. Este desarrollo contó con el apoyo del área de sistemas de la Dirección Nacional de Maternidad, Infancia y Adolescencia.
En materia de Capacitación Profesional y Técnica se realizaron 6 talleres de actualización para personal de las áreas de estadística, con el apoyo del Centro Argentino de Clasificación de Enfermedades (CACE), entre los que se mencionan: Capacitación para el estudio de omisión de muertes maternas, Actualizaciones de la Clasificación Internacional de Enfermedades CIE-10 para todos los codificadores de causa de muerte del país y un taller de Capacitación y Prueba Piloto de la CIE-11.
En colaboración con la Dirección Nacional de Maternidad e Infancia y Adolescencia, se realizó una jornada de capacitación para el “Estudio de Omisión de Registro de Causa de Muerte Materna en Argentina, 2014”. Asimismo, se inició una investigación sobre la cobertura de inscripción legal y estadística de nacidos vivos, en colaboración con el Instituto Nacional de Estadística y Censos, el Registro Nacional de las Personas y UNICEF.
Se atendieron las consultas técnicas provenientes de los distintos programas y dependencias del Ministerio de Salud y de usuarios externos, tanto del ámbito público como privado, y de organismos internacionales.
Por otra parte, el Sistema Integrado de Información Sanitaria Argentino (SISA) es una plataforma de servicios web públicos y restringidos, para ofrecer un espacio colaborativo, gratuito y de fácil utilización para el desarrollo de sistemas de información en salud.
El SISA tiene como objetivo general integrar la información y conformar un sistema federal único de información sanitaria. Es una herramienta que pretende dar respuesta a la situación de dispersión en que se encontraban los datos y registros de los establecimientos, profesionales, programas o prestaciones, en cada uno de los subsectores y programa del sistema de salud: público, obras sociales y seguros privados. Esta situación de multiplicidad de sistemas y registros no integrada a nivel federal limita fuertemente la disponibilidad de información y la adecuada evaluación, planificación, gestión de los servicios y programas, para la elaboración de planes de intervención y la toma decisiones en política sanitaria.
Actualmente existen las siguientes líneas de trabajo para el desarrollo de la plataforma, todas en conjunto conforman la estrategia y la arquitectura del SISA:
Padrón y Ficha del Ciudadano: El padrón de ciudadanos es la tabla maestra del SISA más importante, que puede incluir potencialmente a toda la población y actualmente asciende a 20 millones de personas. Cada ciudadano cuenta con una ficha personal donde reside toda la información vinculada a la persona, tanto filiatoria como sanitaria y social. Es la columna vertebral de la plataforma y eje constructor de los registros. Algunas de sus características son: Actualización y gestión automática, incluye un código federal y único de ciudadano, identificación confiable, datos filiatorios, domicilio, cobertura social y condición vital. Las actualizaciones relevantes para la calidad de los datos del padrón y su funcionamiento automatizado son: Registro Nacional de las Personas (RENAPER, funcionando pero necesita completarse), Administración Nacional de la Seguridad Social (ANSES, en curso lento) Sistema de Identificación Nacional Tributario y Social (SINTyS, necesita actualización y puesta en valor) y, entre las no iniciadas, Superintendencia de Servicios de Salud (SSS), Servicio Nacional de Rehabilitación (SNR), Instituto Nacional de Servicios Sociales para Jubilados y pensionados (INSSJP-PAMI). Asimismo, existen Registros Sanitarios Nominales que representan las necesidades de información de los programas nacionales o federales y alimentan la ficha del ciudadano, algunos se encuentran operativos y otros en etapas de desarrollo o implementación (Sistema Nacional de Vigilancia, Registro de pacientes con VIH, Registros Nacionales de Anomalías congénitas, de enfermedad celíaca, de enfermedad cardiovascular, entre otros).
Padrón Federal de Establecimientos y Profesionales de Salud - REFES y REFEPS: Son insumos transversales básicos de la plataforma y alimentan el funcionamiento de los registros junto con el padrón de ciudadanos. Algunas de sus características son: facilidad de crear redes de establecimientos y profesionales, los profesionales disponen de una ficha personal única y federal que registra las matrículas y certificados de especialidades, así como su formación de grado y posgrado.
Se ofrecen principalmente servicios de consulta nominal para establecimientos de salud, profesionales de la salud y ciudadanos. Actualmente varias provincias, instituciones y empresas de medicina prepaga, los utilizan para la depuración y fortalecimiento de sus padrones. En 2016, participaban del sistema 2.450 actores del sistema de salud.
Programa: Atención de la Madre y el Niño
El programa tiene por objetivo general mejorar la cobertura y la calidad de los servicios y lograr la disminución de la morbimortalidad materno infantil y el desarrollo integral de niños y adolescentes y otros grupos poblacionales. El mismo está integrado por los subprogramas: Plan Nacional en Favor de la Madre y el Niño y Desarrollo de Seguros Públicos de Salud
Subprograma: Plan Nacional en Favor de la Madre y el Niño
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
3.314.791.197 |
3.186.338.568 |
96,1 |
Asistencia con Medicamentos |
Tratamiento Entregado |
1.816.616 |
766.889 |
42,2 |
|
Publicaciones |
Ejemplar Distribuido |
157.100 |
40.794 |
26.0 |
|||
|
Capacitación |
Persona Capacitada |
15.000 |
14.206 |
86,7 |
|||
|
Asistencia Nutricional con Leche Fortificada |
Kilogramo de Leche Entregado |
18.220.000 |
10.866.040 |
59,6 |
|||
|
Provisión de Equipamiento a Centros de Salud |
Centro Equipado |
236 |
0 |
0,0 |
|||
|
Asistencia para la Detección de Enfermedades Congénitas |
Análisis Realizado |
1.500.000 |
1.440.000 |
96,0 |
|||
|
Indicadores |
Unidad de Medida |
Ejecución Anual |
|||||
|
Tasa de Mortalidad Infantil (*) |
Caso en Menores de 1 Año por 1.000 Nacidos Vivos |
9,70 |
|||||
|
Tasa de Mortalidad Materna (*) |
Caso por 10.000 Nacidos Vivos |
3,90 |
|||||
|
Tasa de Fecundidad Adolescente Temprana (*) |
Nacimiento por mil Adolescentes |
1,80 |
|||||
|
Tasa de Fecundidad Adolescente Tardía(*) |
Nacimiento por 1.000 adolescentes |
65,10 |
|||||
(*) Indicadores: Las tasas corresponden al año 2015.
El subprograma tiene como prioridad contribuir a mejorar las condiciones de vida y salud de la población materna, infantil y adolescente, y disminuir las actuales tasas de morbilidad y mortalidad de estos grupos poblacionales. La población objetivo priorizada está constituida por aquella que demanda atención en el sector público y carece de cobertura social.
Los objetivos perseguidos por este subprograma se asientan en diversas acciones básicas y esenciales vinculadas a nutrición, perinatología, salud infantil y adolescencia.
La asistencia alimentaria tiene por propósito asegurar un adecuado crecimiento y desarrollo de los niños desde su gestación, así como la captación y rehabilitación nutricional de la población mal nutrida. Con ese fin se distribuye leche en polvo fortificada con hierro, zinc y vitamina C, especialmente formulada para disminuir la incidencia de la anemia por deficiencia de hierro y contribuir a prevenirla.
La población meta del Plan en materia de complementación alimentaria incluye al 80% de las embarazadas y los niños menores de 2 años y al 100% de los niños desnutridos de 0 a 5 años, que podrían demandar atención en el sistema público de salud de todo el país. En 2016, esa población fue calculada en 1.278.267 personas, que estaría conformada por 362.821 embarazadas, 325.024 niños de hasta un año, 321.548 niños 1 a 2 años y 268.874 niños con desnutrición.
Cantidad de Leche Distribuida (en millones de kg.)-Años 2007 /2016
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
10,5 |
10,7 |
14,0 |
9,0 |
18,7 |
17,6 |
16,3 |
14,1 |
11,6 |
10,9 |
Como puede observarse, la provisión de leche sufre variaciones que por lo general se vinculan al ritmo de los procesos de compra; el desplazamiento más notorio ocurrió en 2011, cuando se distribuyó el producto de una importante licitación diferida desde al año anterior. En 2016, debido al atraso del proceso licitación (Licitación Pública Nº 12/2016), se produjo una disminución en la cantidad de kilogramos de leche en polvo que las provincias debían recibir (Asistencia Nutricional con Leche Fortificada -40% de lo programado). El programa estimó una cobertura del 52% de la población meta, lo que indica que disminuyó con respecto a 2015 (63,6%).
Cantidad y Costo de la Leche Distribuida por Jurisdicción - Año 2016
|
Jurisdicción |
Kilogramos |
Costo ($) |
|
Buenos Aires |
3.654.720 |
235.729.440 |
|
CABA |
262.100 |
16.749.650 |
|
Chaco |
542.160 |
34.969.320 |
|
Chubut |
127.440 |
8.219.880 |
|
Catamarca |
136.080 |
8.777.160 |
|
Córdoba |
498.960 |
31.990.220 |
|
Corrientes |
500.040 |
32.252.580 |
|
Entre Ríos |
347.800 |
22.338.800 |
|
Formosa |
280.800 |
18.111.600 |
|
Jujuy |
223.560 |
14.419.620 |
|
La Pampa |
61.020 |
3.935.790 |
|
La Rioja |
91.260 |
5.886.270 |
|
Mendoza |
439.560 |
28.351.620 |
|
Misiones |
497.040 |
32.059.080 |
|
Neuquén |
149.040 |
9.613.080 |
|
Río Negro |
85.320 |
5.503.140 |
|
Salta |
500.580 |
32.287.410 |
|
San Juan |
233.280 |
15.046.560 |
|
San Luis |
56.160 |
3.622.320 |
|
Santa Cruz |
78.840 |
5.085.180 |
|
Santa Fe |
714.330 |
45.889.785 |
|
Santiago del Estero |
456.840 |
29.466.180 |
|
Tierra del Fuego, Antártida e Islas del Atlántico Sur |
30.240 |
1.950.480 |
|
Tucumán |
726.870 |
46.883.115 |
|
Sede Central del Ministerio |
172.000 |
10.819.300 |
|
Total |
10.866.040 |
699.957.580 |
Cabe destacar que, además de la leche financiada a través de recursos del presupuesto nacional, se realizan aportes de otros niveles de gobierno en este rubro. Mientras que algunas sólo disponen de estas entregas para sostener sus planes, otras cuentan con partidas propias, a las que se agregan además recursos municipales, como la provincia de Buenos Aires.
Alrededor del 98% del gasto de este subprograma corresponde a Bienes de Consumo, y la mayor parte se empleó para adquirir leche (el 85%, aproximadamente), a un costo promedio de $64,42. Alrededor del 15% restante se utiliza para la adquisición de medicamentos, reactivos y otros insumos.
Con relación a Asistencia con Medicamentos, se distribuyeron 766.889 tratamientos a todas las jurisdicciones; un 58% menos que lo programado, debido a que las licitaciones para la adquisición de insumos médicos para perinatologia y salud infantil, y sus respectivas órdenes de compra, no fueron consustanciadas durante el ejercicio, afectando la cantidad de tratamientos que recibieron las jurisdicciones provinciales.
Los medicamentos (betametasona, sulfato de magnesio, surfactante pulmonar, gamma globulina G, labetalol, alfametildopa, vancomicina, sales de rehidratación oral, entre otras variedades) fueron provistos en distintas presentaciones a todas las jurisdicciones. Se estimó un costo de adquisición de $ 95,7 millones.
Las malformaciones congénitas son una de las principales causas de mortalidad infantil, por esta razón la Ley Nº 26.279 dispuso que los establecimientos públicos y privados donde nacen niños realicen los análisis necesarios para detectarlas y prevenir muertes evitables o secuelas discapacitantes de distinta gravedad, en el marco del Programa Nacional de Fortalecimiento de la Detección de Enfermedades Congénitas del Metabolismo. En tal sentido, a partir del año 2006 se dio apoyo a las provincias con insumos, asistencia técnica y capacitación, para la implementación de programas pesquisa de patologías congénitas neonatales.
En tal sentido, en 2016 se adquirieron reactivos y tarjetas para la toma de muestras para las 5 patologías de detección obligatoria (fenilcetonuria, hipotiroidismo congénito, biotinidasa, hiperplasia suprarrenal congénita y galactosemia), que se distribuyeron a los laboratorios de procesamiento de las jurisdicciones provinciales, se realizaron 1.440.00 análisis a un total de 263.009 niños pesquisados, con una cobertura estimada del 99% del total de los niños nacidos vivos en el subsistema público.
Evolución de la Cobertura para la Detección Precoz de Enfermedades Congénitas (*)
Casos Detectados – 2006-2014
|
Año |
Niños Pesquisados |
Casos Positivos |
Cobertura Estimada % |
|
2006 |
50.000 |
56 |
50 |
|
2007 |
98.500 |
99 |
68 |
|
2008 |
189.200 |
140 |
75 |
|
2009 |
231.060 |
176 |
89 |
|
2010 |
241.882 |
169 |
95 |
|
2011 |
256.011 |
273 |
95 |
|
2012 |
272.680 |
257 |
95 |
|
2013 |
267.774 |
305 |
95 |
|
2014 |
275.954 |
304 |
96 |
|
2015 |
252.059 |
226 |
97 |
|
2016 |
263.009 |
192 |
99 |
|
Total |
2.428.575 |
2.198 |
- |
(*) Valores ajustados en base a informes actualizados de las provincias.
Por otra parte, en la mayoría de las jurisdicciones del país se desarrolló la pesquisa auditiva a recién nacidos y se evaluó la cobertura a través de una encuesta autoadministrada que fue enviada a todas las Direcciones de Maternidad e Infancia y responsables del Programa Nacional de Detección Precoz y Atención de la Hipoacusia. Los datos con que se cuenta hasta el momento muestran resultados dispares, que van desde un 80% de cobertura de los recién nacidos en la Ciudad Autónoma de Buenos Aires y la provincia San Juan, al 15% de cobertura en la provincia de Buenos Aires.
En 2016 no se ejecutó la Provisión de Equipamiento prevista a 236 Centros de Salud, porque no se concretó la licitación pública por la cual se solicitaron los diferentes insumos.
En el marco de un acuerdo de cooperación con UNICEF se realizaron diversas acciones sanitarias vinculadas al niño prematuro, con enfoque en Enfermería Neonatal. Se financió la contratación de 6 profesionales, durante los últimos 5 meses del año 2016 para participar en el proyecto de implementación de la Encuesta Nacional de Educación y Salud II. En el área de Adolescencia, financió el Encuentro Nacional de referentes de Adolescencia, la impresión del documento “Situación de Salud de las y los Adolescentes en la Argentina” y el Proyecto Asesorías en Salud Integral en escuelas secundarias con las siguientes provincias: Tucumán, Chaco, Santiago del Estero, Salta, Jujuy, Neuquén. Misiones,
En materia de Publicaciones, se distribuyeron 40.794 ejemplares, sólo el 26% de lo previsto, referidos a los temas de propios de este programa. Se encuentran disponibles en la página web del Ministerio los contenidos gráficos que utiliza este programa en sus tareas de promoción y prevención.
Asimismo, se llevaron a cabo 124 actividades de Capacitación en las provincias, en el marco del fortalecimiento de la capacidad de respuesta de las áreas materno infantiles en las distintas jurisdicciones. Participaron de las diversas actividades 14.206 agentes de los equipos de salud provinciales. Los recursos y estrategias de capacitación incluyeron talleres, cursos, capacitaciones específicas, capacitación en servicio y asistencias técnicas. Los temas abarcaron, entre otros, la emergencia obstétrica, simulación clínica, RCP neonatal, campaña de invierno, adolescencia, lactancia materna, sistema informático perinatal y capacitación en servicio para fortalecer las áreas de neonatología y obstetricia de grandes maternidades de la Provincia de Buenos Aires y las regiones del NEA y NOA. Además, las siguientes provincias recibieron asistencia técnica para el fortalecimiento de la Regionalización de la Atención Perinatal y Pediátrica: Corrientes, Buenos Aires, Catamarca, La Rioja, Misiones y Chubut.
Entre los estudios de investigación desarrollados se citan los siguientes: Estudio de Omisión de Registro de Causa de Muerte Materna en Argentina (elaboración del protocolo, prueba piloto y realización del trabajo de campo), Estudio Clínico sobre Cesáreas (Clasificación de Robson, elaboración del protocolo), Estudio de Mortalidad Infantil por Cardiopatías Congénitas (Elaboración del protocolo, y prueba piloto), Segunda Encuesta Nacional de Nutrición y Salud (Elaboración del protocolo).
A continuación se incluyen indicadores que permiten una mirada evolutiva sobre las tasas de mortalidad infantil y materna.
Evolución de las Tasas de Mortalidad Infantil y Materna (*)
|
Tasas de Mortalidad |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
|
Tasa Mortalidad Infantil |
13,3 |
12,9 |
13,3 |
12,5 |
12,1 |
11,9 |
11,7 |
11,1 |
10,8 |
10,6 |
9,7 |
|
Tasa Mortalidad Materna |
3,9 |
4,8 |
4,4 |
4,0 |
5,5 |
4,4 |
4,0 |
3,5 |
3,2 |
3,7 |
3,9 |
(*) Tasa de Mortalidad Infantil: Defunciones de niños menores de 1 año, por 1.000 nacidos vivos.
Tasa de Mortalidad Materna: Defunciones por complicaciones durante el embarazo, el parto y el puerperio, por 10.000 nacidos vivos. Fuente: Dirección de Estadísticas de Salud. Ministerio de Salud de la Nación. Ejercicio 2014, últimos datos disponibles.
Al analizar la mortalidad infantil en el período 2005/2015 se observa una disminución sostenida del 27,1%, llegando en el año 2015 a una tasa de un dígito (9,7). La tasa de mortalidad infantil presenta importantes diferencias entre las distintas provincias y su determinación es multicausal. La mayor parte de las muertes ocurren en el período perinatal, por causas reducibles por diagnóstico y tratamiento oportuno. En los últimos años, la política de salud focalizó el trabajo en las provincias en las que aún persisten las mayores tasas de mortalidad materno-infantil, para mejorar la calidad de atención, la regionalización de la atención perinatal y la provisión de equipamiento e insumos para atacar causas duras de mortalidad, como las cardiopatías congénitas, entre otras acciones.
La tasa de mortalidad materna se mantuvo relativamente estable los últimos años, sin lograr una baja significativa. El incremento que se puede observar en el año 2009 se relaciona con la repercusión de la Influenza A (H1N1) en embarazadas. Las principales causas obstétricas directas son los trastornos hipertensivos y las complicaciones del puerperio, principalmente las sepsis y hemorragias posparto. Esta tasa puede ser reducida con un seguimiento cercano y oportuno del embarazo.
Subprograma: Desarrollos de Seguros Públicos de Salud (BIRF 8062 AR)
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad
de |
Meta |
Meta |
% |
|
2.459.915.589 |
2.337.692.880 |
95,0 |
Financiamiento de Cirugías de Cardiopatías Congénitas |
Paciente Operado |
1.900 |
1.602 |
84,3 |
|
Asistencia Financiera a Provincias para Seguro de Salud |
Beneficiario (0 a 5 años) |
1.270.203 |
1.297.483 |
102,1 |
|||
|
Beneficiario (6 a 9 años) |
565.477 |
496.816 |
87,9 |
||||
|
Beneficiario (10 a 19 años) |
1.177.630 |
1.162.602 |
98,7 |
||||
|
Beneficiario (mujer de 20 a 64 años) |
1.487.697 |
1.066.779 |
77,7 |
||||
|
Beneficiario (hombre de 20 a 64 años) |
302.519 |
1.854.354 |
613,0 |
||||
|
Indicadores |
Unidad de Medida |
Programación Anual |
Ejecución Anual |
||||
|
Población de 0-5, 6-9 Años, 10-19 Años y Mujeres 20-64 Años Identificada, Nominada y con Cobertura Efectiva Básica |
Porcentaje |
45,0 |
38,7 |
||||
|
Mujeres Embarazadas con Primer Control Antes de la Semana 13 de Gestación |
Porcentaje |
36,0 |
30,40(*) |
||||
|
Población de Hombres de 20 a 64 Años, Identificada, Nominada y con Cobertura Efectiva Básica |
|
7,0 |
15,3 |
||||
(*) No se cuenta con los datos completos de 2016.
Este subprograma, que cuenta con financiamiento del Banco Internacional de Reconstrucción y Fomento, fomenta la implementación en las jurisdicciones provinciales de seguros de salud basados en la estrategia de atención primaria y en la responsabilidad nominal sobre la población beneficiaria, la que está compuesta por grupos poblacionales sin cobertura explícita de salud.
El Programa SUMAR (continuidad del Plan Nacer), es un programa federal del Ministerio de Salud de la Nación mediante el cual desde fines de 2004, la Nación y las provincias de las regiones NOA y NEA iniciaron la implementación de una política de priorización, aseguramiento público y explicitación de cobertura dirigida a las mujeres embarazadas y puérperas y niños/as hasta los 6 años, sin obra social. A partir del año 2007 se incorporaron las provincias del Centro, Cuyo y Patagonia; de esta manera el Programa logró tener alcance nacional.
Fruto del consenso entre los distintos corresponsables de la política pública acerca de la efectividad de la estrategia instrumentada por el Plan Nacer, y con el objetivo de promover mejores resultados de acceso y calidad en la salud para la población, en agosto de 2012 se inició la implementación del Programa SUMAR. Esta nueva fase de implementación representa la profundización de la estrategia y en particular su expansión en los ejes de cobertura prestacional y poblacional, ampliando la población a niños/as y adolescentes de 6 a 19 años y a las mujeres hasta los 64 años.
Considerando la experiencia de implementación del Programa, su estrategia de desarrollo y expansión gradual y secuenciada respecto a su alcance territorial, poblacional y prestacional, en el mes de abril de 2015 se decidió extender la cobertura del Programa, a los efectos de incluir al hombre adulto -desde los 20 a los 64 años de edad inclusive- en la población objetivo, con el propósito de continuar mejorando la salud de la población que cuenta con cobertura exclusiva del sector público.
La cobertura del programa SUMAR tiene el siguiente alcance:
-Cobertura Poblacional: se estima en 14 millones de personas, el 100% de la población sin obra social, alrededor del 35% de la población total del país, entre los que se incluyen los beneficiarios de la Asignación Universal por Hijo (AUH) y de la Asignación por Maternidad.
-Cobertura Prestacional: Brinda 711 prestaciones de prevención, promoción y recuperación de la salud y 52 líneas de cuidado de la salud, entre las que se encuentran la cobertura de cardiopatías congénitas, de malformaciones congénitas y un paquete perinatal de alta complejidad.
La población inscripta en el programa SUMAR se divide en dos categorías: inscriptos con Cobertura Efectiva Básica (CEB) e inscriptos sin CEB. Un beneficiario contará con CEB cuando reciba al menos una prestación de salud en un intervalo de tiempo predeterminado por el Programa. La CEB se renueva cada 12 meses con el reporte de una prestación elegible facturada y aprobada por el Programa.
Con la implementación de la CEB se busca estimular el seguimiento individualizado del nivel de utilización de servicios de salud por parte de la población inscripta e incentivar el monitoreo del mismo. Asimismo, permite premiar la celeridad en el reporte prestacional por parte de los establecimientos de salud y recompensar la rapidez en el proceso de validación y aprobación de las prestaciones por parte de la provincia.
Al cierre de 2016, del total de población inscripta en el Programa, cerca de 6 millones de Niños de 0 a 9, Adolescentes de 10 a 19 y Mujeres y Hombres de 20 a 64 años, sin cobertura de salud, contaban con Cobertura Efectiva Básica, es decir, habían recibido al menos una prestación en los últimos 12 meses.
Población Inscripta con CEB - 2016
|
Jurisdicción |
Total |
Niños de 0 a 5 |
Niños de 6 a 9 |
Adolescentes de 6 a 19 |
Mujeres de 20 a 64 |
Hombres de 20 a 64 |
|
Buenos Aires |
2.914.202 |
443.052 |
167.853 |
428.398 |
328.129 |
1.546.770 |
|
CABA |
81.244 |
30.254 |
7.448 |
12.283 |
29.900 |
1.359 |
|
Catamarca |
31.599 |
10.078 |
4.450 |
7.989 |
7.508 |
1.574 |
|
Chaco |
193.646 |
59.712 |
20.418 |
54.463 |
44.444 |
14.609 |
|
Chubut |
27.133 |
8.822 |
2.404 |
6.041 |
6.747 |
3.119 |
|
Córdoba |
311.160 |
100.594 |
39.180 |
81.823 |
78.591 |
10.972 |
|
Corrientes |
163.069 |
38.396 |
19.472 |
41.360 |
45.405 |
18.436 |
|
Entre Ríos |
132.495 |
42.522 |
17.952 |
35.024 |
31.275 |
5.722 |
|
Formosa |
51.836 |
17.667 |
4.185 |
13.401 |
13.768 |
2.815 |
|
Jujuy |
92.718 |
29.054 |
13.068 |
21.418 |
23.860 |
5.318 |
|
La Pampa |
36.541 |
11.076 |
4.631 |
11.256 |
7.797 |
1.781 |
|
La Rioja |
37.163 |
11.359 |
5.241 |
8.766 |
9.364 |
2.433 |
|
Mendoza |
180.787 |
64.233 |
21.273 |
45.553 |
47.432 |
2.296 |
|
Misiones |
230.298 |
79.731 |
30.755 |
62.398 |
46.770 |
10.644 |
|
Neuquén |
169.124 |
12.684 |
2.300 |
27.310 |
46.564 |
80.266 |
|
Río Negro |
56.188 |
16.286 |
5.272 |
12.835 |
15.030 |
6.765 |
|
Salta |
179.691 |
54.113 |
21.327 |
40.558 |
39.610 |
24.083 |
|
San Juan |
99.635 |
26.395 |
10.953 |
25.590 |
26.900 |
9797 |
|
San Luis |
47.297 |
12.230 |
6.830 |
15.701 |
10.179 |
2.357 |
|
Santa Cruz |
9.178 |
2.771 |
897 |
1.570 |
2.753 |
1.187 |
|
Santa Fe |
270.856 |
78.217 |
31.961 |
68.656 |
63.097 |
28.925 |
|
Santiago del Estero |
261.566 |
58.573 |
33.106 |
68.556 |
62.664 |
38.667 |
|
Tierra del Fuego |
3.482 |
1.549 |
212 |
409 |
899 |
413 |
|
Tucumán |
297.126 |
88.115 |
25.628 |
71.244 |
78.093 |
34.046 |
|
Total |
5.878.034 |
1.297.483 |
496.816 |
1.162.602 |
1.066.779 |
1.854.354 |
(*) Fuente: Información proporcionada por el Programa SUMAR.
Con respecto a los indicadores físicos que se expresan en el cuadro inicial, los mismos muestran un nivel de desempeño disímil, con las siguientes consideraciones. En el grupo de niños de 6 a 9 años (-12,1%) los avances hacia el cumplimiento de la meta de CEB se vieron afectados porque se registró un período de suspensión de las transferencias a las provincias; no obstante, a partir del segundo semestre se observó una mejora en este indicador. Por su parte, el grupo de mujeres de 20 a 64 años (-28,3%) también vio afectado por la suspensión de las transferencias. En cambio, el crecimiento de la cobertura de hombres de 20 a 64 años (513% por sobre lo esperado) se debe a que en octubre de 2016 se inscribieron por primera vez al Programa 1.500.000 hombres, principalmente en la provincia de Buenos. Aires, lo que implicó un salto considerable en la CEB que no había sido previsto al momento de la planificación.
El Programa Nacional de Cardiopatías Congénitas, que comenzó en el año 2008, se centraba en el financiamiento de cirugías cardiovasculares pediátricas a neonatos y lactantes pequeños que presentan patologías corregibles al nacer. Desde 2010 el financiamiento de estas cirugías se concentró en el Programa SUMAR, que amplió la base de la población asistida a niños y adolescentes de 6 a 19 años. Debido a que los estudios nacionales demostraban que las cirugías realizadas en el Sector Público resultaban insuficientes para dar cobertura oportuna a todos los afectados, se comenzaron a financiar las operaciones, a dotar de equipamiento a los hospitales con capacidad de realizarlas y a proveer medicamentos indispensables para estabilizar a los pacientes en sus lugares de origen, antes de derivarlos a los hospitales de mayor complejidad, reduciendo en forma notable las listas de espera.
En 2016 este programa financió 1.602 Cirugías de Cardiopatías Congénitas, con una distorsión de -15,7% con respecto a la ejecución prevista. La misma obedece a la existencia de un desfasaje entre lo realizado y lo efectivamente reportado; esto se debe a que la normativa prevé que los efectores cuentan con 4 meses para el reporte y su facturación, por lo tanto intervenciones efectivamente realizadas en el último trimestre de 2016 pueden ser reportadas en períodos posteriores. Durante 2016 se detectaron 1.240 casos en neonatos, se disminuyó la edad media de diagnóstico a 200 días, y el promedio de edad de los pacientes que fueron intervenidos quirúrgicamente se redujo a 190 días.
Por otra parte, el porcentaje Mujeres Embarazadas con Primer Control antes de la Semana 13 de Gestación, presentó un desempeño promedio en todo el país del 30,4%. Si bien no se alcanzó el resultado programado (36%), se superó el 27,5% de los casos del año 2015. Es importante considerar que en el resultado incide el hecho de que no se cuenta con los datos completos del año 2016, ya que los mismos estarán disponibles en períodos posteriores. Se trata de un indicador de monitoreo relevante que se vincula a la atención temprana de embarazo; el mismo preveía en un primer momento el inicio de los controles en la semana 20, pero más tarde se puso un piso más exigente, la semana 13.
El Programa SUMAR plantea una política de financiamiento basada en resultados, que contempla también el co-financiamiento provincial. Durante 2016, las transferencias de recursos monetarios a los Seguros Provinciales de Salud en concepto de cápitas sumaron $1.557,3 millones, que fueron liquidados en función de resultados de salud. Vale aclarar que únicamente los inscriptos con CEB generan cápita.
Asimismo, SUMAR entregó equipamiento y vehículos por $131,2 millones, a 68 centros de salud de las 24 jurisdicciones, según el siguiente detalle.
Equipamiento del programa SUMAR
|
Ambulancia |
Ecógrafo Doppler Color Multipropísito (4 transductores) |
Bombas de Infusión a Jeringa |
Mezclador de Oxígeno (Blender) |
Monitor Fetal |
Monitor Multiparamétrico con TA Invasiva |
Medidor de Saturación de Oxígeno |
Respiradores de Alta Complejidad |
|
57 |
49 |
350 |
99 |
37 |
126 |
42 |
79 |
Por otra parte, se transfirieron recursos para cumplir, entre otros, con los siguientes objetivos:
-Financiamiento del Fondo de Reaseguramiento Solidario para Enfermedades Catastróficas (FRSEC – $312,9 millones).
-Financiamiento de la estructura de recursos humanos en los Seguros Provinciales de Salud.
-Transferencia de equipos informáticos y de comunicación necesarios para la implementación del Programa SUMAR
-Capacitación de los RRHH de los SPS y Establecimientos de Salud.
-Acompañamiento en la Gestión de los equipos provinciales, para el perfeccionamiento de mecanismos de pago por desempeño entre las provincias y los establecimientos de salud.
-Fortalecimiento de la estrategia para garantizar la accesibilidad de poblaciones con limitaciones en el acceso al sistema de salud, particularmente las iniciativas con Pueblos Originarios.
Programa: Formación de Recursos Humanos, Sanitarios y Asistenciales
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad
de |
Meta |
Meta |
% |
|
447.205.074 |
446.967.669 |
99,9 |
Financiamiento de la Formación de Residentes en Salud |
Especialista Formado |
680 |
697 |
102,5 |
|
Capacitación a Distancia |
Persona Capacitada |
500 |
0 |
0,0 |
|||
|
Becas para Auxiliares y Técnicos y Perfeccionamiento Profesional |
Becario |
200 |
0 |
0,0 |
|||
|
Evaluación de Calidad de Residencias Médicas |
Residencia Evaluada |
100 |
0 |
0,0 |
Este programa es responsable del registro de instituciones formadoras del equipo de salud.
Por medio de este programa se planifican, coordinan y gestionan las políticas prioritarias de formación de los equipos de salud de todo el país, en articulación con las distintas Ministerios de Salud Provinciales y otras instituciones actuantes en el sistema.
La función más relevante desde el punto de vista presupuestario es el financiamiento de la formación de posgrado ligada a las residencias de salud. La gestión del Sistema Nacional de Residencias del Equipo de Salud conlleva la asignación, administración y gestión de becas, el proceso de selección a través del Examen Único de Ingreso, la recepción, evaluación y el seguimiento del programa de formación y de los trámites de contratación.
Se trata de un sistema de formación con dedicación exclusiva para graduados recientes, al que se accede por concurso público y en el que se establece un contrato de trabajo y formación entre la institución y el profesional. Este contrato, que puede durar entre tres y cinco años dependiendo de la especialidad, se sostiene en la medida en que el residente cumplimenta los requisitos académicos de presentismo y evaluación. Los contratos de los residentes tienen inicio en el mes de junio de un año y finalizan el 31 de mayo del año siguiente. Asimismo, en el mes de junio se asignan las nuevas residencias.
En 2016 se planeó financiar una planta total de 3.484 residentes, pero los cargos disponibles no fueron cubiertos en su totalidad y se produjeron renuncias intermedias entre los meses de junio y diciembre, por lo cual, se registró un promedio de 2.676 residentes; mientras que al mes de diciembre el total de residentes activos ascendía a 2.924.
Con respecto a los cargos iniciales, en 2016, se ofrecieron 1.577 cupos para residentes de primer año y jefes de residentes, de los cuales se cubrieron 1.028. En el siguiente gráfico se puede visualizar la progresión de los cupos ofertados, cubiertos y vacantes entre los años 2004 y 2016.
Años 2004 a 2016
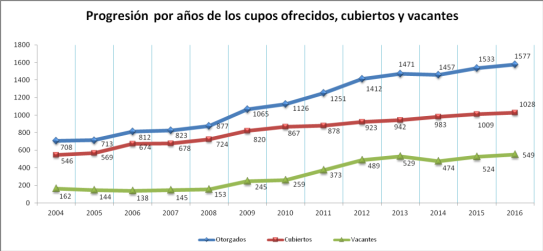
El análisis por región de la cobertura de cupos con financiamiento nacional durante el ejercicio, arroja el siguiente resultado: Región Centro 85%, Cuyo 72%, Sur 56%, NOA 50% y NEA 43% de los cupos ofrecidos. La distribución de los cargos a nivel jurisdiccional toma en cuenta, entre otras variables, la capacidad formadora de las provincias en función de las prioridades fijadas.
Cabe señalar, que las residencias nacionales establecen como áreas prioritarias las que fortalecen el primer nivel de atención (medicina general y familiar, clínica médica, pediatría, tocoginecología) y a aquéllas consideradas críticas como anestesiología, neonatología, terapia intensiva adultos y terapia intensiva pediátrica.
Con relación a los especialistas que completaron su formación en 2016, en el mes de mayo egresaron 697 Especialistas Formados, mayoritariamente en las especialidades críticas.
El monto de las remuneraciones de los residentes financiados por el Estado nacional, depende del tiempo de permanencia en el sistema y del régimen salarial en el que se hallan comprendidos, el cual varía si se desempeñan en instituciones provinciales o en aquéllas dependientes del Ministerio de Salud de la Nación. En tal sentido, cabe destacar, que casi la totalidad del crédito de este programa corresponde a Gastos en Personal.
Por otra parte, desde la perspectiva de la regulación, se trabaja para lograr una formación de calidad y con equidad en todo el país. Esto se realiza a través de distintos medios, en el caso de las residencias a través del Sistema Nacional de Acreditación de Residencias que se encarga de definir, consensuar y trabajar sobre los estándares mínimos de calidad que son necesarios para su funcionamiento. Este proceso implica gestionar el sistema de acreditación y de evaluación del que participan diferentes actores, sociedades científicas, políticos y académicos.
Se trabaja en conjunto con el Ministerio de Educación en una mesa intersectorial para definir los estándares de calidad de la formación técnica y para orientar la formación de grado hacia los perfiles que el país necesita para atender la salud de su población.
Asimismo, se lleva adelante el registro de instituciones formadoras del equipo de salud. El Observatorio de Recursos Humanos de Salud propicia la investigación y la recolección de información y de datos con criterio federal, para verificar cuales son las tendencias respecto al recurso humano. Se trabaja en pos de la educación permanente en salud, a través de la asesoría técnica a los programas del Ministerio de Salud para el desarrollo de actividades de capacitación en el marco de su competencia y del diseño y gestión de propuestas educativas a través de entornos virtuales.
Las restantes producciones de este programa no tuvieron ejecución; en el caso de Capacitación a Distancia y Evaluación de Calidad de las Residencias Médicas, se señala como causa del desvío la falta de financiamiento. Con relación a la educación permanente en salud, se desarrollaron cursos virtuales para gestores de recursos humanos, instructores de residentes y tutores de propuesta virtual, pero no se contó con financiamiento para la contratación de tutores por lo que no se pudo cumplir con las metas propuestas. Asimismo, en torno al Sistema Nacional de Acreditación de Residencias comenzaron a funcionar los cuerpos normativos, habiéndose reconocido ya 37 instituciones evaluadoras de residencias; y trabajaron diferentes comisiones para elaborar los estándares para las especialidades de dermatología, bioquímica y ortopedia y traumatología. Finalmente, las Becas para Profesionales, Técnicos y Perfeccionamiento Profesional no se ejecutaron porque se prolongó el trámite administrativo que permitiría dar curso a esa producción.
Programa: Promoción y Articulación de Relaciones Sanitarias Nacionales e Internacionales
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad
de |
Meta |
Meta |
% |
|
42.571.832 |
32.845.728 |
77,1 |
Apoyo para Capacitación en Provincias |
Curso |
22 |
17 |
77,3 |
|
Persona Capacitada |
650 |
1.290 |
198,5 |
||||
|
Talleres de Cooperación Técnica en Municipios Saludables |
Taller |
200 |
116 |
58,0 |
|||
|
Difusión de la Estrategia de Municipios Saludables |
Publicación |
10 |
1 |
10,0 |
|||
|
Asistencia Financiera a Proyectos de Promoción de la Salud |
Proyecto Financiado |
100 |
11 |
11,0 |
|||
|
Asistencia Técnica en Riesgos Socioambientales |
Entidad Asistida |
25 |
108 |
432,0 |
|||
|
Supervisión Realizada |
10 |
18 |
180,0 |
||||
|
Desarrollo del Conocimiento en Riesgos Socioambientales |
Documento Producido |
14 |
24 |
171,4 |
|||
|
Producción de Materiales Educativos |
Publicación |
6 |
5 |
83,3 |
|||
|
Certificación de Municipios Responsables de Salud |
Municipio Certificado |
25 |
27 |
108,0 |
A través de este programa se llevan adelante acciones de fortalecimiento en el campo de las relaciones institucionales, se impulsa la estrategia de municipios y comunidades saludables, la cooperación sanitaria internacional y el control de factores de riesgos socioambientales.
En materia de relaciones institucionales, desde el área creada en 2016, se propuso la creación del Registro Nacional de Organizaciones de la Sociedad (Resolución Ministerial N° 2045/16) y se ingresó el formulario de inscripción a la web, dentro de la órbita del Sistema Integrado de Información Sanitaria Argentino (SISA). Asimismo, se participó de reuniones con organizaciones de la sociedad civil y se brindó asesoramiento a organizaciones informales para regularizar su situación conformando sociedades legalmente constituidas.
El Programa Nacional Municipios y Comunidades Saludables (PNMCS), se propone fortalecer las capacidades institucionales a nivel local para gestionar políticas de promoción de la salud, entendidas como procesos orientados a fortalecer las capacidades de la población y a modificar las condiciones sociales, ambientales y económicas que condicionan el estado de salud. En 2016 se incorporaron a la estrategia 43 municipios, llegando a un total de 1.110 municipios incorporados (697 titulares, 341 adherentes y 72 responsables), con representación de todas las provincias, cubriendo alrededor del 50% de los municipios del país.
Además, se realizaron 27 certificaciones a municipios Responsables en Salud y 207 municipios finalizaron el Análisis de Situación de Salud Local para la posterior creación de la Sala de Situación de Salud Local, destacándose que a diciembre de 2016 se contaba con un total de 170 salas inauguradas en Argentina. Estos productos aportan a la inteligencia sanitaria en tanto permiten a los decisores locales conocer y tener información acerca de las causas de enfermedad y muerte de la población que habita el territorio.
Asimismo, a partir de las gestiones realizadas por el Programa, se presentaron las rendiciones técnicas y financieras de 62 proyectos de promoción de la salud, por un total de $ 5.519.000, lo cual representa un 82% de los fondos que se encontraban pendientes de rendición. Con respecto al desvío que presenta la ejecución de la Asistencia Financiera a Proyectos de Promoción de la Salud durante 2016 (-89%,) se atribuye a que se respondió a las prioridades y directrices de la nueva gestión ministerial y, en tal sentido, los desvíos producidos se deben a la readecuación de los modelos de instructivos de financiamiento y de los lineamientos estratégicos del Programa, orientados a mejorar la transparencia y eficiencia en los procesos de transferencias a municipios.
Se realizaron 116 Talleres de Cooperación Técnica en Municipios Saludables, que incluyeron jornadas de capacitación, monitoreo y asistencia técnica a equipos municipales y de salud, dando cuenta del proceso de acreditación y a fin de presentar las políticas del Ministerio. Además, se llevaron a cabo capacitaciones virtuales a las Mesas de Trabajo Intersectorial de los municipios, sobre comunicación y promoción de la salud (dos cohortes del curso “Promoción de la salud” con un total de 80 participantes).
Con relación a la comunicación se realizó la confección, revisión y diseño de las Herramientas Metodológicas del Programa, la Guía de Comunicación y Salud y de boletines temáticos sobre diabetes, donación voluntaria de sangre y salud integral en la adolescencia. Se elaboraron contenidos digitales para web y redes sociales, gacetillas de prensa sobre las actividades de la Dirección. Finalmente, se trabajó en la reedición de la publicación: “Acciones municipales de promoción de la alimentación saludable, actividad física y lucha contra el tabaco”, en articulación con el área responsable de enfermedades crónicas no transmisibles.
Por otra parte, en materia de relaciones internacionales los objetivos se centran en el asesoramiento respecto de la participación de la autoridad sanitaria en foros y reuniones regionales e internacionales, de organismos internacionales en materia de salud y en la gestión y seguimiento de convenios de cooperación en salud con distintos países e instituciones a nivel mundial. Durante el ejercicio analizado, se participó en diversas reuniones en el ámbito de la Organización Mundial de la Salud, Organización Panamericana de la Salud, MERCOSUR, UNASUR y G20. Asimismo, entre otras acciones, se fomentaron las relaciones sanitarias y se realizó cooperación técnica distintos países.
En el marco de la actividad Prevención y Control de Factores de Riesgo Socio-Ambientales se realizaron 17 cursos de Apoyo para la Capacitación en Provincias, con una participación de 1.290 asistentes, miembros de equipos de salud provinciales. El área se ocupa, entre otros, de los siguientes temas: calidad del agua y salud, calidad del aire y salud, cambio climático, prevención de riesgos por sustancias químicas, prevención y control de intoxicaciones, evaluación de la seguridad en juguetes y artículos de puericultura, residuos sólidos y salud, salud de la población de la Cuenca Matanza Riachuelo.
Se produjeron 24 documentos y 5 publicaciones sobre la materia y se desarrolló la tarea de asistencia técnica a solicitud de 108 entidades, superando la meta programada. Los temas abordados en los documentos producidos fueron: Mortalidad por ola de calor en la Ciudad de Buenos Aires, Valoración de la exposición a plaguicidas en cultivos extensivos, Guías para recolección, conservación y transporte de muestras para análisis toxicológicos, Protocolo de investigación de accidentes de trabajo relacionados con residuos biopatogénicos en establecimientos de salud, Cartografía temática aplicada al análisis de recorridos de líneas de autotransporte público de pasajeros y su implicancia en estudios de planeamiento urbano, entre otros. Con relación a la transferencia de conocimiento, algunos de los temas tratados fueron: Hidroarsenicismo crónico regional argentino, Riesgos para la salud humana por la presencia de cianobacterias en aguas recreativas, Mapa de géneros de cianobacterias dominantes en la República Argentina y Mantenimiento y actualización del observatorio nacional de clima y salud. Por último, se destaca que se realizó apoyo técnico a distintos organismos y que se elaboraron proyectos de normativa sobre la temática.
Las principales erogaciones de este programa corresponden a Gastos en Personal.
Programa: Prevención y Control de Enfermedades Inmunoprevenibles
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad
de |
Meta |
Meta |
% |
|
3.579.799.889 |
3.565.332.838 |
99,6 |
Distribución de Vacunas - PAI y otras |
Dosis |
39.268.992 |
35.221.981 |
88,3 |
|
Inmunización Menores de 1 Año - Vacuna B.C.G. |
Persona Vacunada |
751.541 |
597.370 |
79,5 |
|||
|
Inmunización Menores de 1 Año - Vacuna Sabín |
Persona Vacunada |
713.964 |
590.021 |
82,6 |
|||
|
Inmunización Menores de 1 Año - Vacuna Pentavalente |
Persona Vacunada |
713.964 |
581.242 |
81,4 |
|||
|
Inmunización Menores de 6 Meses - Vacuna Antihepatitis B |
Persona Vacunada |
713.964 |
581.242 |
81,4 |
|||
|
Inmunización Menores de 1 año - Vacuna Triple Viral |
Persona Vacunada |
713.964 |
581.583 |
81,5 |
|||
|
Inmunización Niños de 11 Años - Vacuna Triple Bacteriana Acelular |
Persona Vacunada |
672.971 |
516.947 |
76,8 |
|||
|
Inmunización Niños de 1 Año - Vacuna Hepatitis A |
Persona Vacunada |
713.964 |
588.278 |
82,4 |
|||
|
Inmunización Niños 6 Meses a 2 Años - Vacuna Antigripal |
Persona Vacunada |
1.017.399 |
916.518 |
90,1 |
(*) Los datos de ejecución referidos a la inmunización de la población son provisorios, debido a que al cierre no se contaba con los datos completos correspondientes a 2016.
Este programa procura disminuir los riesgos previsibles, atribuidos a enfermedades transmisibles y no transmisibles y dar tratamiento a situaciones particulares de interés sanitario, a través de la prevención y vigilancia epidemiológica y la normatización, suministro y supervisión de vacunaciones. La acción distintiva de este programa es el suministro de vacunas en cumplimiento del Calendario Nacional de Vacunación (CNV) y de los planes previstos para grupos de riesgo o situaciones especiales (Plan Ampliado de Inmunizaciones-PAI), a cargo del Programa Nacional de Control de las Enfermedades Inmunoprevenibles. La principal fuente de financiamiento es el Tesoro Nacional, y se cuenta con el apoyo del Proyecto Funciones Esenciales y Programas de Salud Pública (FESP - BIRF 7412-AR).
El objetivo principal es lograr disminuir la morbimortalidad por las enfermedades inmunoprevenibles, mediante la vacunación sostenida de los niños que nacen anualmente, así como las cohortes sucesivas hasta la edad de 6 años, 11 años, adolescentes y adultos, a través de los distintos niveles operativos de las 23 jurisdicciones provinciales y la Ciudad Autónoma de Buenos Aires. Se pretende lograr una cobertura de vacunación por jurisdicción, igual o superior al 95%, promoviendo acciones intensivas de apoyo a provincias y municipios con bajas coberturas y búsqueda activa de población. Asimismo, se intensifica la vigilancia de las enfermedades inmunoprevenibles, siendo éste un componente clave para lograr controlar, eliminar o erradicar aquellas enfermedades prevenibles por vacunas.
La aplicación de las vacunas que integran el CNV es gratuita y obligatoria en todo el país para la población objetivo. Estas vacunas son de distribución trimestral y las tareas de vacunación son responsabilidad de los organismos de salud provinciales. A nivel central se instrumenta la planificación, adquisición y distribución de los insumos, los sistemas de vigilancia epidemiológica, la capacitación, supervisión, el monitoreo, la evaluación y el sostenimiento de la cadena de frío. Este proceso conforma la vacunación segura.
Durante 2016 se adquirieron 39.381.125 dosis de vacunas: 26% mediante Licitación Pública Nacional (VPH, Antigripal, Neumococica 13 Valente, Varicela, Vacuna Inactivada contra la Poliomielitis (IPV), 74% a través del Fondo Rotatorio de Organización Panamericana de la Salud. Para el cumplimiento de los objetivos establecidos en la Calendario de Vacunación Nacional se distribuyeron:
-35.221.981 dosis de vacunas, a las jurisdicciones nacionales y demás instituciones y organismos gubernamentales.
-11.936.745 unidades de jeringas de tres medidas diferentes.
-147.437 descartadores, para su utilización en los vacunatorios provinciales.
-208.456 piezas de material gráfico correspondientes a 21 ítems diferentes.
La diferencia con respecto a la distribución de vacunas prevista (-10,3%) se corresponde con la demora en la implementación de la vacuna meningococo conjugada cuadrivalante, que estaba prevista para el tercer y cuarto trimestre, con una distribución de 1,5 millón de dosis; en cambio esta estrategia se inició a fines de diciembre y se distribuyeron 232.000 dosis, sin alcanzar las previsiones. A la vez, se decidió no implementar la vacuna meningococo B, para lo cual se habían estimado 1,5 millón de dosis; y se produjo la subutilización de las dosis de vacuna doble adultos debido a que lo programado por las jurisdicciones fue inferior a lo que demandaron, lo cual también impactó en la cantidad de dosis distribuidas.
Por otra parte, en cuanto a la cantidad de niños inmunizados en 2016 que aparece en el cuadro inicial, los desvíos con respecto a la meta anual obedecen a que a la fecha no se cuenta con datos finales cerrados para el año 2016, como consecuencia de las demoras que se producen en el circuito de recolección de datos de los efectores, a nivel regional y provincial, y a la consolidación a nivel nacional. Cabe aclarar que la planificación de las personas a vacunar contempladas en estas metas físicas, corresponden a las personas vacunadas en el sector público.
Cabe destacar que alrededor del 94% del gasto de este programa se aplicó a la adquisición de vacunas y demás insumos relacionados.
Por otra parte, se continuó con el Registro nominal de la población vacunada: módulo integrante del SISA (Sistema Integrado de Información Sanitaria Argentino) en dos modalidades, como usuarios directos del sistema en 12 provincias y por migración de la información de las otras 12, conformando el primer registro federal de personas vacunadas con estándares de calidad de datos en forma integral en todo el país. Se han alcanzado las 15.798.934 dosis registradas en forma nominal y los 5.074.578 de personas ingresadas desde su
inicio en el año 2013. Asimismo la red de vacunatorios que aporta la información al sistema alcanza los 6.230 efectores, de los cuales 2.408 ingresan en forma directa. Se efectuó el soporte técnico a los 3.946 usuarios.
En 2016 se desarrolló el cambio de la vacuna antipoliomielítica oral trivalente por la vacuna bivalente y la incorporación de la vacuna inactivada contra la polio (IPV) en el esquema regular. Esto requirió de la difusión, capacitación, inventario y planificación de dosis a cambiar y a incorporar.
Asimismo, continúa la implementación por etapas del Sistema de Monitoreo de Insumos Sanitarios, herramienta informática que permite conocer la trazabilidad de las vacunas en toda la cadena de distribución hasta el último efector provincial. Para el próximo año se está programando su migración para el próximo año al SISA.
Se llegó a 33 Vacunatorios Amigables en el año 2016; el contempla la puesta en valor de los vacunatorios públicos de Argentina, con la estrategia de jerarquizar la labor, optimizar las condiciones de trabajo del equipo de salud y mejorar las condiciones edilicias y de ambientación para favorecer el acceso de la población a las vacunas.
En materia de equipamiento y distribución de insumos para fortalecer los procesos y garantizar un adecuado almacenamiento, traslado y disposición de las vacunas, se distribuyeron:
- 200 heladeras para uso exclusivo con vacunas en los efectores públicos de 15 provincias
- 29 termos de 23 litros, para planes de contingencia de cadena de frío bajo normas de calidad del OMS.
Se realizaron presentaciones en congresos, publicaciones en revistas científicas y se desarrollaron estudios de investigación vinculados a la administración de vacunas en distintos grupos poblacionales. Se hicieron investigaciones de brotes de poliovirus y hepatitis A. En el último caso se investigó un brote de 8 casos sospechosos en la localidad de Santa Victoria Este, provincia de Salta, con la confirmación de 5 casos.
Se realizó soporte y asistencia técnica en forma permanente a las jurisdicciones provinciales por medio de los análisis de desvío y el seguimiento de planes de contingencia, se desarrollaron capacitaciones y talleres regionales para la actualización de conocimientos y el desarrollo de habilidades en el personal de salud estratégico y operativo. Además, se elaboraron publicaciones y distintos materiales de difusión que fueron distribuidos en los vacunatorios y escuelas de cada jurisdicción.
Para finalizar, se incluye información vinculada a la vigilancia epidemiológica, que permite conocer las condiciones de salud de la población, en relación con las políticas del área:
Sarampión-Rubeola: no se registraron casos confirmados de sarampión, pero se investigaron varios casos sospechosos (tasa de notificación de casos sospechosos de enfermedades febriles exantemáticas (EFE) 0.65 casos/100.000 habitantes).
- Síndrome de Rubéola Congénita (SRC): se alcanza la tasa de notificación esperada de - 1 caso cada 10.000 nacidos vivos.
- Se presentó a Organización Panamericana de la Salud, junto con otros países, el Informe de Sostenibilidad de la Eliminación del Sarampión, Rubeola y Síndrome de Rubeola Congénita. Este proceso concluyó con la Certificación de la eliminación de la circulación endémica del sarampión en la Región de las Américas.
- Difteria: El último caso registrado en el país fue en el año 2006.
- Tétanos: Los últimos dos casos de tétanos neonatal registrados en el país fueron en el
- año 2007 en la provincia de Misiones. Durante 2016 se registraron 8 casos de tétanos no neonatal en pacientes no vacunados o con esquemas inadecuados.
- Hib: Se produjeron 56 casos de meningitis por Hib. Si bien la patología está controlada, sin embargo, durante los dos últimos años se evidenció un aumento de casos de enfermedad invasiva en algunas jurisdicciones del país.
- Coqueluche: En 2016 se mantuvo la tendencia en ascenso de las notificaciones observado en 2015. Entre las semanas epidemiológicas 1 y 52 del año 2016 se notificaron 1.684 casos confirmados de coqueluche, un 72% más que en 2015 (975). embarazadas.
Neumococo: se evidenció una disminución de las internaciones mensuales por neumonías probablemente bacterianas en niños menores de 5 años, según los datos de Unidades Centinela de Vigilancia Epidemiológica distribuidas en el país. Se observó una reducción en los adultos mayores de 65 años, a partir del segundo año de la incorporación de la vacuna y podría corresponder al “efecto de rebaño”, que se visualiza más tardíamente, por efecto de la vacunación en los niños.
Hepatitis A: Se realizaron estudios de inmunogenicidad en niños que recibieron una sola dosis de vacuna contra hepatitis A, en los que se observó protección en más del 93% de los casos luego de 4 y hasta 7 años de vacunados.
Parálisis aguda fláccida: la tasa de notificación de casos en el año 2016 (semanas 1 a 50) fue de 1,84/100.000 en menores de 15 años, muy por encima de la tasa esperada de 1/100,000 en menores de 15 años por año requerido, lo que demuestra la calidad de la vigilancia en relación a la detección de posibles casos importados.
Programa: Planificación, Control, Regulación y Fiscalización de la Política de Salud
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
162.411.886 |
147.791.168 |
91,0 |
Capacitación Profesional Técnica |
Persona Capacitada |
3.600 |
1.572 |
34,7 |
|
Otorgamiento de Licencias Médicas |
Licencia Otorgada |
31.000 |
31.082 |
100,3 |
|||
|
Matriculación de Profesionales, Técnicos y Auxiliares de la Salud |
Matrícula Otorgada |
23.650 |
25.278 |
106,9 |
|||
|
Control Sanitario en Medios de Transporte |
Certificado Expedido |
40.000 |
55.893 |
139,7 |
|||
|
Evaluación Médica de la Capacidad Laboral |
Junta Médica |
500 |
1.388 |
277,6 |
|||
|
Examen Preocupacional |
1.300 |
4.311 |
331,6 |
||||
|
Elaboración y Difusión de Directrices Sanitarias |
Publicación |
10 |
1 |
10,0 |
|||
|
CD Distribuido |
1.000 |
1.129 |
112,9 |
||||
|
Consulta Electrónica |
2.500 |
2369 |
94,8 |
||||
|
Seguimiento de Accidentes Laborales |
Paciente Asistido |
250 |
559 |
223,6 |
|||
|
Certificación de Matrículas y Especialidades |
Certificado Expedido |
18.000 |
24.000 |
133,3 |
|||
|
Capacitación en Calidad de la Atención Médica |
Persona Capacitada |
1.000 |
896 |
89,6 |
|||
|
Asistencia Técnica y Supervisión a Bancos de Sangre |
Institución Asistida |
24 |
33 |
137,5 |
|||
|
Capacitación Profesional y Técnica en Hemoterapia |
Persona Capacitada |
300 |
311 |
103,7 |
|||
|
Distribución de Reactivos a Bancos de Sangre |
Determinación Serológica |
4.200.000 |
3.681.894 |
87,7 |
|||
|
Fiscalización de Consultorios, Centros Asistenciales e Instituciones |
Acta de Inspección |
1.500 |
1.646 |
109,7 |
|||
|
Fiscalización de Establecimientos Farmacéuticos |
Acta de Inspección |
2.000 |
1.976 |
-98,8 |
|||
|
Fiscalización de Equipos Emisores de Rayos |
Equipo Controlado |
400 |
4330 |
108,3 |
|||
|
Fiscalización Sanitaria en Fronteras y Territorios Federales |
Acta de Inspección |
500 |
592 |
118,4 |
|||
|
Certificación de Aptitud Física en Zonas de Frontera |
Certificado Expedido |
1.000 |
250 |
25,0 |
|||
|
Inmunización en Unidades de Frontera y Nivel Central |
Persona Vacunada |
60.000 |
92.444 |
154,1 |
|||
|
Rematriculación de Profesionales, Técnicos y Auxiliares de la Salud |
Credencial Otorgada |
27.000 |
27.600 |
102,2 |
|||
|
Promoción de la Donación Voluntaria de Sangre |
Organización Adherida |
40 |
44 |
110,0 |
|||
|
Indicadores |
Unidad de Medida |
Ejecución Anual |
|||||
|
Tasa de Donantes de Sangre |
Caso por 1.000 Habitantes |
20,9 |
|||||
De acuerdo a la competencia de las áreas que lo componen, este programa tiene bajo su responsabilidad la regulación, fiscalización y registro de establecimientos sanitarios y del ejercicio profesional, el control sanitario de fronteras y terminales de transportes, el control de la salud preocupacional y de las causales de ausentismo en algunas instituciones de la Administración Pública Nacional, el desarrollo del Programa Nacional de Garantía de Calidad de la Atención Médica y del Plan Nacional de Sangre.
En referencia a los indicadores físicos, en 2016, en lo relativo a Capacitación Profesional y Técnica, se continuó con el dictado de cursos de radiofísica sanitaria, abordando múltiples aspectos de la seguridad de las personas expuestas a radiaciones ionizantes (rayos X) y no ionizantes (rayos láser y otros) de uso médico y odontológico. La diferencia con lo programado (-56,3%) se produjo porque no se logró concretar la capacitación de inspectores, tal como estaba programado.
La Matriculación de Profesionales, Técnicos y Auxiliares de la Salud se encuentra concentrada en el ámbito de la Ciudad Autónoma de Buenos Aires y, por lo general, concuerda con los egresos y juras en las universidades y centros de formación profesional. Entre otras tareas, se verifica la autenticidad del título habilitante y se corroboran los requisitos para la emisión de la matrícula profesional. Se entregaron 25.278 matrículas y 27.600 credenciales de Rematriculación de Profesionales, Técnicos y Auxiliares de la Salud y también se expidieron 24.000 Certificados de Matrículas y Especialidades, que incluyen la emisión de certificados por mesas evaluadoras, cursos universitarios, entidades científicas, residencias y certificados de ética, entre otros servicios. En 2016, con participación de las áreas pertinentes, se implementaron acciones para el inicio de la matriculación de los profesionales en Musicoterapia.
En materia de Fiscalización de Consultorios, Centros Asistenciales e Instituciones se realizaron 1.646 actas de inspección. Se relevó la documentación, se verificaron las instalaciones y se controlaron consultorios médicos, odontológicos y oftalmológicos; gabinetes de psicología, fonoaudiología y kinesiología; instituciones psiquiátricas, de salud mental, hospitales de día; centros de rehabilitación en drogadependencia, discapacidad y otros servicios. Estas inspecciones tienen por fin habilitar, fiscalizar, dar de baja, sumariar o clausurar establecimientos y servicios sanitarios.
La Fiscalización de Establecimientos Farmacéuticos dio lugar a 1.976 inspecciones diurnas y nocturnas de establecimientos farmacéuticos vinculadas a las acciones de registro, habilitación y fiscalización y al seguimiento de la aplicación de las políticas y normas vigentes; superando el nivel anual previsto. Con respecto a la Fiscalización de Equipos Emisores de Rayos, se habilitan y controlan establecimientos y equipos, se autoriza a empresas prestadoras del servicio de dosimetría, se controlan instalaciones de uso médico y no médico con instrumental para la medición de la radiación ionizante X, con capacidad de detección de fotones de baja energía y tiempo de respuesta muy rápido, controlándose 433 equipos.
En materia de Sanidad de Fronteras y Terminales de Transporte se realizaron las acciones de control sanitario conforme a las normas nacionales, tratados y convenios internacionales y lo establecido por el Reglamento Sanitario Internacional y normativas del MERCOSUR. Cada unidad sanitaria adecúa la modalidad de trabajo a las características de los puestos fronterizos, realizando acciones de saneamiento ambiental y control de plagas. Se verifica el estado sanitario general de los medios de transporte, el cumplimiento por parte de los tripulantes de los procedimientos de fumigación y de eliminación de excretas y residuos y se responde a la atención de los pasajeros ante denuncias de enfermedad con potencial riesgo sanitario.
Se labraron 592 actas de inspección, correspondientes a la Fiscalización Sanitaria en Fronteras y Territorios Federales a partir del examen, relevamiento e inspección ocular de las condiciones de higiene, salubridad, conservación de comestibles, mercaderías y otros, en locales radicados en esas zonas. Se controló el estado sanitario de aeropuertos, puertos y áreas de frontera. Asimismo, se efectuó el Control Sanitario en Medios de Transporte (embarcaciones y aeronaves); se emitieron 55.893 certificados que habilitan la operación y descenso de pasajeros que ingresan a la República Argentina provenientes del exterior. Asimismo, se entregaron 250 certificados de aptitud física al personal embarcado en puertos que cuentan con unidades sanitarias federales (con valores inferiores de lo planificado porque se plantearon cuestiones de competencia). En 2016, se estableció el desarrollo obligatorio de un programa de limpieza y desinfección para cualquier tipo de medios internacionales de transporte con el objeto de adoptar políticas de prevención de riesgos.
Como parte del Plan Nacional de Prevención y Control del Dengue y la Fiebre Amarilla se continuó difundiendo información relativa a la importancia de la vacunación antiamarílica para los viajeros a los países limítrofes de alto riesgo, así como sobre la localización de los centros de vacunación. Como parte de las acciones de Inmunización en Unidades de Frontera y a Nivel Central, dichos centros vacunaron a más de 92.444 personas, superando los parámetros habituales (alrededor de 60 mil personas) debido a la mayor demanda y al agregado de países que se sumaron al requerimiento.
El área de salud ocupacional capacitó durante el año 2016 en temas vinculados a la prevención de riesgos en el trabajo, condiciones y medio ambiente de trabajo, prevención de incendios, procedimiento ante casos de denuncia de accidente/enfermedad, planes de evacuación, riesgos para la salud de los trabajadores de la salud. Se capacitaron 234 participantes.
Se otorgaron 31.082 licencias médicas que justificaron las licencias por enfermedades, de familiares, por maternidad y lactancia, del personal de reparticiones públicas del ámbito nacional, entre las que figuran, el Ministerio de Salud y sus organismos descentralizados y distintas Universidades Nacionales.
La meta Evaluación Médica de la Capacidad Laboral contempla la constitución de juntas médicas y la realización de exámenes preocupacionales. En 2016 se desarrollaron 1.388 juntas médicas (superando la previsión anual) para evaluar la capacidad laboral y determinar la concesión de beneficios de reducción de la jornada laboral, licencias prolongadas, cambio de tareas y/o destino, ya que el Ministerio de Salud de la Nación es el único organismo autorizado para efectuar dicha tarea en el sector público. Los organismos que principalmente demandan su realización son aquéllos dependientes del Poder Ejecutivo Nacional y Universidades Nacionales. Asimismo, en 2016, el Ministerio de Justicia y derechos Humanos encomendó la realización de juntas médicas en cumplimiento de las leyes 26.690 de Resarcimiento económico a damnificados por el atentado ocurrido en la Embajada del Estado de Israel y 27.139 Asociación Mutual Israelita Argentina, beneficio extraordinario de indemnización. Se elaboró el dictamen de acuerdo a la tipificación establecida en el Código Penal constatando la existencia de lesiones graves (artículo 90) o lesiones gravísimas (artículo 91).
De acuerdo con la legislación vigente el Departamento de Salud Ocupacional es el encargado de realizar los exámenes preocupacionales de los agentes ingresantes a la Administración Pública Nacional y, entre éstos, de los adjudicatarios de las residencias médicas que se concursan anualmente. En los centros de reconocimiento médicos del interior del país la mayor demanda proviene de las Universidades Nacionales y del Instituto Nacional de Tecnología Agropecuaria (INTA). En 2016 se realizaron 4.311 exámenes, los que superando lo programado.
Con respecto al Seguimiento de Accidentes Laborales, se realizó el seguimiento de accidentes y de enfermedades profesionales de los agentes del Ministerio de Salud de la Nación. Entre las principales causas de los accidentes se registran caídas, golpes y el contacto con material biológico a través de pinchazos o heridas cortantes, en especial entre los residentes de salud, que concentran la mayor parte de los accidentes de trabajo, por lo cual es un grupo que requiere la generación de medidas preventivas. Se elaboraron mapas de riesgo y se hizo un relevamiento periódico de la condiciones y medio ambiente de trabajo; se efectuó, además, el contralor del cumplimento por parte de las Administradoras de Riesgos del Trabajo de sus obligaciones.
A través del Programa Nacional de Garantía de Calidad de la Atención Médica se consideran los aspectos normativos, organizativos, instrumentales, de gestión y evaluación de los distintos aspectos relacionados con el proceso global de funcionamiento de los servicios y establecimientos de salud; se capacita a funcionarios provinciales y/o municipales en aspectos relativos a gestión de servicios de salud y se brinda asesoramiento técnico en estas temáticas.
Para transferir conocimientos en materia de gestión y mejora de los servicios de salud, estandarización de procesos, seguridad de los pacientes y evaluación de tecnologías sanitarias, se brindó Capacitación en Calidad de la Atención Médica, por medio de cursos virtuales y presenciales que contaron con la participación de 896 integrantes de los equipos de calidad de los distintos servicios, miembros del equipo de salud, equipos hospitalarios, profesionales de la salud del ámbito público y privado. Asimismo, se distribuyeron 1.129 discos compactos con la normativa en los cursos, talleres, tutorías y reuniones y se respondieron 2.369 consultas electrónicas a través de Internet. Los encuentros se llevaron a cabo encuentros en el Ministerio de Salud de la Nación, Hospital Posadas, Universidad Católica Argentina y Academia Nacional de Medicina y a través de la plataforma virtual del Instituto Nacional de Administración Pública (INAP). Se trataron, entre otros, los siguientes temas: seguridad de los pacientes, guías alimentarias, apto físico en adultos, trastornos del espectro autista, directrices de traslado sanitario, electrocardiograma en el adolescente, diagnóstico de diabetes gestacional, diagnóstico de celiaquía. Varios de estos temas forman parte de las directrices sanitarias que se encuentran en proceso de evaluación y aprobación. Cabe destacar que se aprobaron las normas para Habilitación de Establecimientos y Servicios de Salud Mental y Adicciones sin Internación y se actualizó el listado de prácticas quirúrgicas a realizarse en quirófanos, tanto para cirugía menor como para cirugía mayor ambulatoria (Resolución Ministerial N° 116-E/2017).
Por otra parte, a través del Plan Nacional de Sangre, se organiza el Sistema Nacional de Sangre (Ley de Sangre Nº 22.990 y Decreto Reglamentario Nº 1338/04) y se promueve la calidad en hemoterapia. En ese marco, se llevaron a cabo jornadas y talleres de Capacitación en Hemoterapia, para fortalecimiento de los equipos provinciales, a los que asistieron 311 personas. Durante 2016 se realizó la supervisión de 33 bancos de sangre de los programas provinciales y la asistencia técnica en terreno a los bancos de sangre de las jurisdicciones.
La Distribución de Reactivos de Diagnóstico permitió realizar 3.681.894 determinaciones serológicas, cerca del 88% de lo previsto, debido a que algunos proveedores extendieron la entrega hasta 2017. En este sentido, cabe destacar que el Sistema Nacional de Sangre provee a las jurisdicciones provinciales:
- Insumos para el tamizaje de infecciones transmisibles por transfusión en donantes de sangre. Cinco jurisdicciones no reciben estos insumos por la imposibilidad de demostrar avances en el compromiso firmado en 2005, estas son: Ciudad Autónoma de Buenos Aires, Entre Ríos, La Pampa, Chubut y Santiago del Estero.
- Bolsas de extracción de sangre, priorizando a las jurisdicciones donde los proveedores son limitados y/o el costo es mayor al registrado a nivel nacional.
- Transferencias de fondos para el fortalecimiento de los Centros de Referencia para prácticas complejas y de alto costo (en 2016: provincias de Mendoza, Misiones, Santa Fe, Tucumán y Hospital Garrahan).
Se continuó propiciando la adhesión al Registro Nacional de Organismos y Empresas Amigas de la Donación Voluntaria y Habitual de Sangre (adhirieron 44 organizaciones, 10% más que lo programado), y las colectas externas de sangre por medio del tráiler de donación del Ministerio (Unidades Sanitarias Móviles), con la participación de equipos técnicos de diversas instituciones del área metropolitana que realizaron un promedio de 12 operativos mensuales.
Cabe señalar que se cuenta con apoyo del Proyecto Funciones Esenciales y Programas de Salud Pública para el reembolso de algunas actividades de salud pública que desarrollan las jurisdicciones: promoción de la donación voluntaria en modalidad de talleres informativos, jornadas de colectas de al menos 25 donaciones de sangre, ingreso de empresas y/o organizaciones que colaboran con la donación de sangre al Registro del Ministerio de Salud, entre otras.
Además, en 2016, se elaboró un programa conjunto con el Instituto Nacional Central Único Coordinador de Ablación e Implante (INCUCAI) para la promoción de la donación de sangre e incorporación al Registro de donantes de Células Progenitoras Hematopoyéticas, se fortaleció a las organizaciones de donantes de sangre y se desarrollaron campañas de promoción de la donación.
Las erogaciones presupuestarias de este programa recayeron principalmente en Gastos en Personal y Bienes de Consumo (casi en su totalidad en Productos Farmacéuticos y Medicinales).
Programa: Lucha contra el SIDA y Enfermedades de Transmisión Sexual (cuadro)
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
1.775.260.029 |
1.395.458.342 |
78,6 |
Publicaciones Técnicas |
Ejemplar Distribuido |
110.000 |
18.170 |
16,5 |
|
Asistencia Regular con Medicamentos |
Persona Asistida |
49.000 |
48.507 |
99,0 |
|||
|
Asistencia Nutricional a Recién Nacidos de Madres VIH+ |
Niño Asistido |
1.350 |
1.288 |
95,4 |
|||
|
Distribución de Preservativos |
Producto Distribuido |
61.698.618 |
15.225.792 |
24,7 |
|||
|
Elaboración y Difusión de Materiales sobre VIH/ETS |
Folleto |
13.000.000 |
1.395.294 |
10,7 |
|||
|
Asistencia con Medicamentos para Hepatitis Viral |
Persona Asistida |
1.325 |
1.198 |
90,4 |
|||
|
Distribución de Biológicos para VIH y ETS |
Determinación Serológica |
4.508.544 |
2.306.200 |
51,1 |
|||
|
Estudios de Carga Viral de VIH |
Análisis Realizado |
103.279 |
71.888 |
69,6 |
|||
|
Distribución de Biológicos para Hepatitis Virales |
Determinación Serológica |
837.600 |
266.592 |
31,8 |
|||
|
Estudios de Carga Viral de Hepatitis Virales |
Análisis Realizado |
3.090 |
1.992 |
64,5 |
|||
|
Indicadores |
Unidad de Medida |
Ejecución Anual |
|||||
|
Tasa de VIH (*) |
Caso por 100 mil Habitantes |
11,90 |
|||||
|
Tasa de Mortalidad por SIDA (**) |
Caso por 100 mil Habitantes |
3,6 |
|||||
|
Tasa de Infecciones de VIH Producidas por Transmisión Vertical |
Porcentaje |
5,8 |
|||||
(*) La Tasa de VIH para el año 2014 no está cerrada por retraso en la notificación, se estima que al concluir rondará el 15x100.000 para ese año y el siguiente.
(**) Las Tasas de Mortalidad por SIDA y de Infecciones por Transmisión Vertical corresponde al año 2015, últimos datos disponibles.
Las acciones de este programa se orientan a prevenir la infección por el virus de inmunodeficiencia humana (VIH) en la población, a brindar atención a los pacientes con VIH/SIDA tendiente a mejorar su calidad de vida, a disminuir el impacto biológico, psicológico y socioeconómico de la epidemia y a prevenir y reducir la incidencia de las enfermedades de transmisión sexual (ETS).
A esos fines se garantiza la accesibilidad a los medicamentos de las personas afectadas de modo directo por el VIH/SIDA, por enfermedades de transmisión sexual y se proveen los reactivos necesarios para diagnosticar esas enfermedades y hacer el seguimiento de los pacientes diagnosticados (pruebas de carga viral). Con relación a la transmisión vertical del VIH, se provee la medicación requerida para la prevención y la leche modificada para la alimentación de los hijos de mujeres con VIH. Cabe destacar que para la distribución de los insumos de este programa se cuenta con la asistencia logística y de distribución del Programa CUS-Medicamentos. Existen alrededor de 350 lugares de dispensa de medicamentos en toda La República Argentina.
El gasto en Productos Farmacéuticos y Medicinales ocupa un lugar central en este programa, cerca del 99% del total erogado se destina a ese rubro; a la vez, la mayor parte de ese monto corresponde a fármacos antirretrovirales (ARV), mientras que el resto incluye drogas para enfermedades oportunistas, hepatitis virales, reactivos y otros insumos. Una porción del gasto fue financiada con asistencia externa del Proyecto Funciones Esenciales y Programas de Salud Pública (FESP - BIRF 7412-AR y 7993 AR).
La República Argentina fue uno de los primeros países de Latinoamérica en asegurar la provisión continua del 100% de los tratamientos ARV para enfermedades asociadas, a personas con VIH/SIDA que carecen de cobertura explícita de salud. Se estima que en en el país viven 120.000 personas infectadas, de las cuales el 70% están diagnosticadas. De éstas, el 69% tiene cobertura del sector público y reciben el tratamiento en forma gratuita según la legislación vigente; mientras que el 26% lo recibe de la seguridad social y el 5% de la medicina prepaga.
La epidemia en la Argentina continúa estable, no obstante la distribución geográfica y el perfil de las personas que se están infectando y de aquellas que se están diagnosticando fueron variando. Cada año se siguen reportando alrededor de 6.500 nuevos casos, pero se redujeron ligeramente los diagnósticos reportados en el Área Metropolitana de Buenos Aires y aumentaron en todas las restantes regiones del país. En cuanto a las características de las personas diagnosticadas entre 2013 y 2015, más del 90% adquirieron la infección durante prácticas sexuales desprotegidas. Por cada nuevo diagnóstico de mujeres se producen dos de varones; la mediana de edad de diagnóstico es de 32 años para las primeras y 33 para los últimos. El 20% de los diagnósticos se producen en personas menores de 25 años y el 21% en personas de 45 años o más. El nivel de instrucción aumentó en ambos sexos, especialmente en los varones, entre quienes uno de cada tres tiene estudios superiores.
Con respecto a los indicadores, se estima que cuando se concluya el análisis, las Tasas de VIH y de Mortalidad por Sida no mostrarán cambios significativos con respecto a lo informado en los últimos años. En cuanto a la Tasa de Infecciones de VIH Producidas por Transmisión Vertical (transmisión perinatal: cada año dan a luz alrededor de 1.600 mujeres con VIH) la tasa se encuentra estable en un valor de 5,2% para el período 2013-2015. En cambio, la tasa de sífilis congénita ha aumentado en los últimos años. En 2016, se financió el tratamiento antirretroviral y de eventos oportunistas de un promedio de 48.507 pacientes, que recibieron mensualmente la medicación (cabe mencionar que en el último trimestre el promedio había ascendido a 51.372 pacientes). El promedio de personas que recibió Asistencia Regular con Medicamentos registró un incremento de 12,5% con respecto al promedio del año 2015.
Pacientes con VIH/SIDA Asistidos con Medicamentos.
2008 – 2016 (Promedio anual)
|
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
26.918 |
29.203 |
31.176 |
33.230 |
34.138 |
35.575 |
38.742 |
43.126 |
48.507 |
A continuación se detalla la cantidad de cantidad de personas cubiertas con tratamiento antirretrovirales (ARV) y para enfermedades asociadas al HIV:
Porcentaje de Pacientes Asistidos con Medicamentos por Jurisdicción
Personas Asistidas (Información a Febrero de 2016) - Millones de pesos
|
Jurisdicción |
% Personas Asistidas con Medicamentos (*) |
Valor Total de las Transferencias |
|
Buenos Aires |
30,3 |
298,6 |
|
Ciudad Autónoma de Buenos Aires |
30,0 |
371,0 |
|
Santa Fe |
7,1 |
85,2 |
|
Córdoba |
6,9 |
66,3 |
|
Mendoza |
2,3 |
27,1 |
|
Salta |
2,2 |
27,0 |
|
Tucumán |
1,9 |
32,4 |
|
Entre Ríos |
1,7 |
18,1 |
|
Chubut |
1,5 |
8,6 |
|
Misiones |
1,4 |
12,0 |
|
Corrientes |
1,3 |
12,2 |
|
Jujuy |
1,3 |
13,8 |
|
Neuquén |
1,2 |
12,6 |
|
Chaco |
1,0 |
16,0 |
|
Santiago del Estero |
1,0 |
8,0 |
|
Río Negro |
1,0 |
10,9 |
|
San Luis |
0,8 |
6,8 |
|
San Juan |
0,7 |
7,8 |
|
La Rioja |
0,6 |
6,0 |
|
Formosa |
0,4 |
4,1 |
|
Catamarca |
0,4 |
4,1 |
|
La Pampa |
0,4 |
4,1 |
|
Santa Cruz |
0,3 |
3,2 |
|
Tierra del Fuego, Antártida e Islas del Atlántico Sur |
0,3 |
3,5 |
|
Ministerio de Salud (**) |
4,2 |
40,4 |
|
Total |
100 |
1.100,0 |
(*) Base febrero 2016
(**) Incluye Hospitales Nacionales y Servicio Penitenciario Federal
La cobertura con tratamientos recae principalmente en personas de la Ciudad Autónoma de Buenos Aries (30,3%) y de la provincia de Buenos Aires (30,0%), seguidas por otros grandes centros urbanos (provincias de Córdoba, Santa Fe y Mendoza). El costo de los tratamientos depende del esquema terapéutico que se aplique (tipo de droga, complejidad, forma farmacéutica):
Costo Mensual en $ de los Principales Esquemas de Tratamientos Suministrados (Año 2016)
|
Tratamientos de Primera y Segunda Línea con Combinación de Drogas (18 Esquemas) |
Tratamientos de Tercera Línea o Alto Costo (12 Esquemas) |
||
|
Desde $1.301,1 |
a $ 3.179,5 |
Desde $4.542,0 |
a $ 5.395,8 |
Los Estudios de Carga Viral permiten determinar la etapa de la infección en la que se encuentra el paciente, monitorear la efectividad de los tratamientos, observar el momento en que debe instaurarse la profilaxis frente a algunas infecciones oportunistas y obtener la proporción de personas bajo tratamiento con carga viral de VIH suprimida. En 2016 se transfirieron reactivos por un monto de $36,8 millones y se realizaron 71.882 Estudios de Carga Viral para VIH, (un 30,4% inferior a la meta anual por demoras en la concreción de los procesos de compra.
Se entregaron 15,2 millones de preservativos y, adicionalmente, geles y lubricantes, a los programas provinciales y organizaciones civiles, lo que representa el 25% de lo previsto; resultado igualmente atribuible al retraso de los procesos de compra. Se alcanzaron 4.044 puestos fijos de distribución.
Para la prevención del VIH/SIDA y con miras al diagnóstico precoz de las enfermedades de transmisión sexual en la totalidad de las embarazadas y en la población en general, se implementa la Distribución de Biológicos para VIH y ETS (reactivos de diagnóstico) a todas las jurisdicciones, para el testeo de VIH, sífilis y gonorrea. Se contó con 600 centros de testeo activos en el país y se dio continuidad a la creación de centros de testeo rápido para promover los diagnósticos tempranos. Se realizaron más de 2,3 millones de determinaciones serológicas, con una ejecución inferior al 50% de lo programado, debido a las dificultades que presentaron los procesos de licitación.
Por otra parte, se desarrolló una estrategia de prevención de la transmisión vertical (de madre a hijo) de VIH y sífilis, basada en: control temprano del embarazo con la solicitud oportuna de estudios de la embarazada y de su pareja sexual, tratamiento y/o profilaxis oportunos y seguimiento del recién nacido. En ese marco, se proveyó el tratamiento antirretroviral adecuado a la madre y se brindó Asistencia Nutricional a Recién Nacidos de Madres VIH+, a 1.288 niños, para evitar el contagio durante el amamantamiento. La leche maternizada es distribuida a los programas provinciales, que informan la fecha probable del parto, estableciéndose la entrega de 24 kilogramos de leche por niño, lo que equivale a la cantidad estándar a utilizar durante 6 meses. Cabe destacar que el número de niños infectados por la vía perinatal registra un descenso sostenido en los últimos años, debido a la aplicación de medidas de profilaxis prenatal, durante el parto y para los recién nacidos. En 2016, se distribuyeron 24.900 kilos de leche, lo que representó una erogación estimada en 1,9 millón. La tasa de transmisión vertical que se ubicó en el año 2015 en 5,8%.
Entre las estrategias de prevención del VIH y ETS se consideran:
- Acceso a la información actualizada y adecuada a las diferentes poblaciones hacia las que se orienta el trabajo, en particular, a las poblaciones más vulnerables.
- Distribución de 1.395.294 folletos que responden a las líneas estratégicas sobre prevención de las infecciones de transmisión sexual y el acceso gratuito al tratamiento.
- Capacitación dirigida a equipos de salud y a organizaciones de la sociedad civil en temas de diversidad sexual y salud en todo el país.
- Desarrollo de campañas: Elegí Saber, promueve la realización del test de VIH; #Testeate promueve la realización del test y explica los diferentes pasos del test; #Usalo sobre el uso correcto del preservativo, dirigida a población adolescente; en la web Vivir en Positivo, para acompañar a las personas en tratamiento por VIH; campañas de difusión en el marco del 1 de diciembre, Día Mundial del Sida, entre otras.
Adicionalmente, se efectuaron 1.992 Estudios de Carga Viral para Hepatitis Virales y se entregaron 266.592 determinaciones para su detección, sin llegar a lo programado debido a distintas contingencias que surgieron en el proceso de adquisición de estos insumos. Con respecto a la Asistencia con Medicamentos para Hepatitis Virales, recibieron medicamentos 1.198 pacientes; se presentó un discrepancia de -9,6% con relación a las entregas previstas, en razón de que se recibió una sola compra de medicamentos para hepatitis C a comienzos de 2016, mientras se encontraba en curso la segunda compra por 1.000 tratamientos de antivirales para esquemas libres de interferón, permaneciendo los pacientes en lista de espera. En ese sentido se señala que durante el año 2016 se comenzó a brindar acceso a tratamiento para hepatitis C con esquemas libres de interferón, priorizando en esta primera etapa a un grupo de pacientes con fibrosis hepática avanzada, considera una cohorte de suma urgencia. Estos pacientes, independientemente de la cobertura de salud que tuvieran, iniciaron los esquemas de tratamiento libres de interferón en marzo de 2016, cuando se distribuyeron tratamientos a pacientes del sector público y, en forma excepcional, a pacientes del sector privado. Además, se continuó con la provisión regular de tratamientos para Hepatitis C crónica, basados en entecavir y tenofovir.
Programa: Detección y Tratamiento de Enfermedades Crónicas y Factores de Riesgo para la Salud (cuadro
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
847.634.384 |
780.788.892 |
92,1 |
Capacitación |
Taller |
10 |
10 |
100,0 |
|
Capacitación Profesional Técnica |
Persona Capacitada |
300 |
362 |
120,7 |
|||
|
Asistencia con Drogas Oncológicas |
Paciente Asistido |
7.000 |
5.670 |
81,0 |
|||
|
Tratamiento Entregado |
40.000 |
24.259 |
60,7 |
||||
|
Certificación de Organizaciones Libres de Humo |
Certificado Expedido |
200 |
227 |
86,5 |
|||
|
Elaboración y Difusión de Materiales sobre Tabaquismo |
Folleto |
200.000 |
0 |
0,0 |
|||
|
Afiche |
500.000 |
0 |
0,0 |
||||
|
Asistencia a Niños Hipoacúsicos |
Par de Audífonos Entregado |
600 |
113 |
18,8 |
|||
|
Capacitación |
Taller |
50 |
13 |
26,0 |
|||
|
Indicadores |
Unidad de Medida |
% Ej. |
|||||
|
Prevalencia en el Consumo de Tabaco en Adultos (entre 18 y 64 Años) (*) |
Porcentaje |
25,10 |
|||||
|
Demanda Satisfecha de Tratamientos Oncológicos |
Porcentaje |
76,32 |
|||||
(*) Datos del año 2013, Encuesta Nacional de Factores de Riesgo.
Este programa procura la reducción de la morbimortalidad causada por las principales enfermedades no transmisibles (ENT), mediante la organización de acciones de prevención y control de los factores de riesgo. Las enfermedades cardiovasculares, el cáncer y la diabetes, entre otras, son patologías especialmente relevantes en tal sentido, involucrando factores de riesgo comunes y modificables con intervenciones adecuadas en poblaciones susceptibles a contraerlas. Asimismo, se apunta a reducir la carga de morbi-mortalidad de distinto tipo de lesiones y a promover hábitos de vida saludable. El tabaquismo, el sedentarismo y la alimentación inadecuada son considerados los principales determinantes de este grupo de enfermedades, resultando el tabaquismo la principal causa de muerte evitable en el país.
Contribuyendo a la especificidad de este programa, se cuenta con la asistencia del Banco Mundial a través del “Proyecto de Protección de Población Vulnerable contra Enfermedades Crónicas no Transmisibles”. En tal sentido, el Proyecto comenzó a trabajar con el propósito de mejorar las condiciones de los centros públicos de atención ambulatoria para brindar servicios de alta calidad para los grupos de población vulnerable, expandir el alcance de los servicios para proveer mejores cuidados continuos y programados a las personas afectadas con enfermedades no transmisibles y/o sus factores de riesgo y a proteger a los grupos de población vulnerables de los factores de riesgo para las enfermedades crónicas no transmisibles de mayor prevalencia. En 2016 esta actividad concentró el 92,7% de las erogaciones de este programa.
Otro producto destacado y de relevancia presupuestaria consiste la provisión gratuita de medicamentos a través del Banco Nacional de Drogas Oncológicas (BNDO), a pacientes sin cobertura de salud que se asisten en hospitales públicos. El objetivo perseguido es lograr la accesibilidad a los tratamientos y colaborar en la reducción de la morbilidad y la mortalidad por cáncer. La programación, normatización y fiscalización del empleo y distribución de oncoquimioterápicos, a fin de garantizar el acceso de la población al uso correcto de los mismos, son parte de las acciones.
En la República Argentina la evaluación epidemiológica ubica a los tumores malignos como el segundo grupo de causas de muerte, después de las enfermedades cardiovasculares. Las patologías de mayor incidencia en cáncer son: mama, pulmón, colon, próstata y hematológico.
La provisión de medicamentos responde a la demanda, bajo dos modalidades de atención:
|
1 |
Ventanilla de atención directa al público: en general son beneficiarios los pacientes asistidos en hospitales públicos de la jurisdicción local (CABA, Conurbano Bonaerense y Provincia de Buenos Aires). El tiempo de espera para la dispensa de los medicamento es de 48 horas, para el primer pedido, que es evaluado por un control administrativo, médico y farmacéutico. En los sucesivos pedidos la entrega es inmediata, contra presentación de la receta. |
|
2 |
Asistencia institucional jurisdiccional: modalidad a través de la cual los referentes provinciales solicitan la provisión de medicamentos sin la movilización de los pacientes de su lugar de residencia y atención. El tiempo entre la recepción del pedido y la disponibilidad para su retiro es entre 5 y 7 días. La no disponibilidad del medicamento, por no haberse concluido los procedimientos de adquisición, es cubierta por la jurisdicción de residencia del paciente. Bajo esta modalidad, en 2016, fueron atendidos 219 pacientes. |
Del total del gasto devengado por el programa, alrededor del 7% fue aplicado a esta actividad. A continuación se muestra la evolución de la entrega de tratamientos entre 2006 y 2016.
Tratamientos Oncológicos Entregados. Años 2006-2016
|
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
29.269 |
29.194 |
25.932 |
29.704 |
29.710 |
27.185 |
26.529 |
28.922 |
32.795 |
41.561 |
24.259 |
En 2016 la Asistencia con Drogas Oncológicas no alcanzó los estándares logrados a partir del año 2006. Respecto al nivel programado para el ejercicio, se entregaron 24.259 tratamientos a 5.670 pacientes, con un desfavorable desvío del -39,3% en los tratamientos y de -19% en la cantidad de pacientes previstos. Estos desvíos fueron ocasionados por la falta de disponibilidad de tratamientos por demoras en la concreción de las licitaciones. Se estimó que la demanda satisfecha fue del 76,3%, ya que fueron solicitados 31.788 tratamientos.
En líneas generales, las adquisiciones de algunos medicamentos presentaron dificultades, quedando algunos renglones desiertos o desestimados por la diferencia de precios existentes, entre los precios testigo/de referencia y los cotizados por los proveedores. En un análisis efectuado sobre cotizaciones de medicamentos se observó una gran variabilidad para un mismo principio activo. Asimismo, se registraron dificultades para el abastecimiento de medicamentos que presentan una gran concentración en el mercado.
Tomando en consideración la multiplicidad de terapias, constituidas por esquemas con agentes citostáticos (drogas quimioterápicas), biológicos (inhibidores de la tirosina kinasa, anticuerpos monoclonales), control sintomáticos (agentes antieméticos y corticoideos), hormonales, entre otros, se entregaron 877.892 unidades de medicamentos. Si bien el rango de variedad de costo de los tratamientos es alto, dependiendo de los diferentes esquemas dispensados, de la patología, la dosis, el número de ciclos indicados y el tratamiento de soporte requerido, se puede estimar que el costo promedio por tratamiento fue de $ 3.340,0 en 2016.
Se trabajó en conjunto con el Instituto Nacional del Cáncer en la actualización del vademécum. Se incluyeron medicamentos que demostraron evidencia científica, actualmente a la espera de la resolución ministerial.
Por otra parte, el Programa Nacional de Control del Tabaco promueve la disminución del consumo, la cesación en el hábito de fumar y la reducción de la exposición al humo de tabaco ambiental, atento a que las enfermedades vinculadas al tabaquismo constituyen la principal causa de muerte evitable en el país y en el mundo.
En cuanto a la Certificación de Organizaciones Libres de Humo de tabaco, fueron certificadas 227 instituciones, superando lo programado en un 13,5%- El Programa aclara que esta certificación se realiza en forma casi automática, debido a que muchas empresas necesitan contar con esta certificación para poder certificar en otros ámbitos. Se evaluaron y certificaron 40 Municipios Libres de Humo. La Elaboración y Difusión de Materiales sobre Tabaquismo, no se realizaron los afiches y folletos previstos para 2016, debido a que se planteó una licitación conjunta para obtener mejores costos por cantidad, pero la misma se presentó en el mes de septiembre y no se formalizó al cierre del ejercicio. Por otra parte, se continuó con la asistencia para la cesación a través de la Línea 0800 y se elaboró un manual de autoayuda para dejar de fumar y se realizaron talleres de contribución a la cesación tabáquica. Se avanzó, también, en la inspección, seguimiento y registro de infracciones a la normativa vigente.
Con respecto a los resultados epidemiológicos alcanzados, la disminución de la prevalencia de consumo de tabaco pasó de 29.7% (2005), 27.1 % (2009) a 25.1% en 2013, de acuerdo con la Encuesta Nacional de Factores de Riesgo 2013. Asimismo, la prevalencia de exposición al humo de tabaco ajeno dentro del hogar disminuyó del 33.9 % a 27.6 %; la prevalencia de exposición al humo de tabaco ajeno en el trabajo pasó del 34 % a 25% y la prevalencia de exposición al humo de tabaco ajeno en bares y restaurantes disminuyó del 47.2% a 23.5%, en todos los casos, entre 2009 y 2013, de acuerdo a la segunda y tercera Encuesta Nacional de Factores de Riesgo.
Apuntando al propósito general del programa, prevención y tratamiento de enfermedades crónicas no transmisibles, se elaboraron distintos documentos y actualizaciones, se participó de la “Jornada Nacional sobre Estrategias para Disminuir el Sedentarismo en la Argentina”, se articuló en forma permanente con el Programa Nacional de Alimentación Saludable y Prevención de la Obesidad. Por su parte, ese Programa avanzó en distintos convenios: Convenio Marco Alimentación Saludable (Ministerio de Agroindustria, de Salud y la Coordinadora de las Industrias de Productos Alimenticios (COPAL), Proyecto de Convenio para la Alimentación Saludable en Escuelas y de creación de la Comisión Asesora para la Reglamentación de la ley que regula el consumo del sodio, entre otros. Asimismo, fomenta una alimentación saludable en lugares de trabajo, organismos, escuelas, comunas y municipios, aportando asesoramiento, capacitación, recursos humanos y materiales y participa en la certificación de los mismos; impulsa adhesión y certificación de panaderías a la iniciativa "Menos Sal Más Vida"; actualmente hay 121 panaderías adheridas y 87 certificadas. Se destacan, también, los avances en la implementación de los siguientes Programas Nacionales: de Lucha Contra el Sedentarismo, de Envejecimiento Activo y Salud, de Enfermedades Respiratorias Crónicas y de Prevención y Control de Lesiones.
Con relación a la diabetes, se trabajó conjuntamente con la Red de hospitales y se incorporaron contenidos de alimentación saludable a la Red de Diabetes de la Ciudad Autónoma de Buenos Aires. Se dictaron, además, los siguientes cursos: Insulinización oportuna, para médicos y enfermeros; Cuidados del pie para personas con diabetes, para el equipo de salud y Cuidados odontológicos en personas con diabetes, para médicos, enfermeros y odontólogos. Por otra parte, se realizaron gacetillas de difusión, elaboración de los guiones y filmación de dos videos de cuidados del pie para personas con diabetes y otros materiales de comunicación (protocolos y guías de atención) y de difusión.
Por su parte, el Programa Nacional de Detección Temprana de la Hipoacusia tiene actuación en todas las etapas de cuidado de la hipoacusia prelingual, con el objetivo de diagnosticar en etapas tempranas (a los 3 meses de vida) el tipo y grado de hipoacusia. Durante la detección se ocupa del tamizaje universal; en la etapa de diagnóstico se dedica a la confirmación del mismo, fortaleciendo los hospitales y unidades de diagnóstico con equipamiento y capacitaciones del recurso humano; en la etapa de intervención de los niños diagnosticados, se generan licitaciones para la adquisición de audífonos, audífonos superpotentes para bebés hipoacúsicos profundos e implantes cocleares para los niños a quienes los audífonos les resultan insuficientes para adquirir lenguaje. Los implantes cocleares se utilizan también en los casos de sordera posmeningitis.
En 2016 se entregaron 113 pares de audífonos y 13 implantes cocleares, con un desvío importante con respecto a lo previsto, en ambos casos (subejecución del 81,2% y 74% respectivamente), el mismo obedece a que el Programa no contó con audífonos potentes durante los tres primeros trimestres y se entregaron solamente los audífonos que quedaban en stock para hipoacusias moderadas a severas. Recién en el último trimestre se empezaron a entregar los audífonos potentes, cuando se realizó una compra de urgencia. La programación para compras se realiza de modo estimativo para proveer de audífonos e implantes a cada jurisdicción en función de los casos que hayan podido detectar, diagnosticar y reportar en menores de 3 años.
Para finalizar, se señala que se llevó adelante el soporte a las jurisdicciones provinciales para las cirugías de implantes cocleares y para el acompañamiento y difusión de los encendidos de los implantes cocleares. Se realizaron acciones de difusión en ocasión del Día Internacional del Implante coclear (25 de Febrero) y Día Mundial de la Audición (3 de Marzo).
Programa: Desarrollo de la Salud Sexual y la Procreación Responsable (cuadro)
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
173.530.564 |
136.991.296 |
78,9 |
Publicaciones |
Ejemplar Distribuido |
3.500.000 |
2.105.215 |
60,1 |
|
Capacitación |
Persona Capacitada |
3.000 |
4.151 |
157,5 |
|||
|
Taller |
73 |
115 |
157,5 |
||||
|
Asistencia en Salud Sexual y Reproductiva |
Tratamiento Entregado |
16.000.000 |
4.334.671 |
27,1 |
|||
|
Distribución de Preservativos |
Producto Distribuido |
32.000.000 |
3.198.384 |
10,0 |
|||
|
Indicadores |
Unidad de |
Meta Ejec |
|||||
|
Cobertura de la Población Elegible con Tratamientos Anticonceptivos |
Porcentaje |
37,3 |
|||||
Esta categoría presupuestaria contribuye al desarrollo del Programa Nacional de Salud Sexual y Procreación Responsable (PNSSyPR) que se plantea como objetivos garantizar a toda la población el acceso a la información, orientación, métodos y prestaciones de servicios referidos a la salud sexual y procreación responsable, disminuir la morbimortalidad materno–infantil; prevenir los embarazos no deseados; contribuir a la prevención y detección precoz de enfermedades de transmisión sexual, de VIH/Sida y patologías genitales y mamarias. A partir del año 2010 el Programa entró en una etapa de consolidación, basada en una mayor capacidad de gestión territorial, en la distribución de insumos y en la afirmación de los programas provinciales.
La canasta de tratamientos anticonceptivos e insumos del PNSSyPR se compone de cuatro grupos:
- Métodos anticonceptivos hormonales
- Anticonceptivos de larga duración
- Métodos anticonceptivos de barrera – preservativos
- Otros insumos de salud sexual (test de embarazo y kit para la colocación de DIU).
Se presenta a continuación la serie de distribución agregada, del período 2008-2016:
Distribución de Métodos Anticonceptivos (en millones de tratamiento y unidades)
(Años 2008-2016)
|
Métodos |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
Tratamientos |
4,3 |
5,0 |
16,2 |
15,3 |
7,8 |
8,8 |
14,.8 |
11,1 |
4,3 |
|
Preservativos |
10,4 |
5,5 |
23,0 |
22,1 |
15,3 |
24,1 |
10,5 |
21,2 |
3,2 |
Con respecto a los indicadores físicos, en 2016 la distribución de insumos marcó importantes diferencias con lo programado, con una disminución de -72,9% en los tratamientos anticonceptivos hormonales. La subejecución es producto de la falta de stock en algunos métodos anticonceptivos, especialmente por no contar desde marzo 2016 con métodos combinados orales (ACO), que es el método que se distribuye en mayor volumen (aproximadamente el 60%). Este faltante de stock se debe a que procesos de compra iniciados en el 2015 (Licitación Pública Nº 53/2015) fueron adjudicados recién en octubre de 2016 y comenzaron a recepcionarse en diciembre de 2016. Debido a esta demora, se realizó una contratación por razones de urgencias (Contratación Directa Nº 89/2016), pero el proveedor adjudicatario para el Renglón de ACO - no cumplió con la entrega en el mes de noviembre por lo que los métodos no pudieron ser distribuidos. Asimismo no se contó con stock suficiente de varios de los insumos de la canasta de anticonceptivos orales, orales para lactancia, DIU y otros, por las demoras acaecidas en los procesos de las licitaciones públicas.
Por otra parte, la Distribución de Preservativos mostró un desfavorable desvío del 90% bajo el nivel programado, ocasionado por la carencia de stock y las demoras de diversa índole que afectaron los procesos de adquisición durante el año 2016, lo que trajo aparejado la carencia de preservativos para cumplir adecuadamente con la meta. Además, una vez adjudicada la Contratación Directa por urgencia Nº 32/2016 a fines de agosto, el único proveedor adjudicado no cumplió con los plazos de establecidos, entregando recién a fin de noviembre un primer lote.
La población destinataria de los métodos anticonceptivos que distribuye el PNSSyPR son las personas en edad reproductiva que no tienen obra social ni prepaga; en el caso de las mujeres se agrega la característica de que no estén embarazadas. Con respecto a los preservativos, están destinados a población sexualmente activa. Dentro de la población destinataria, el PNSSyPR define a su población meta entre aquellas que utilizan el subsistema público de salud. El cálculo de la cobertura estimada se realiza sobre la cantidad de tratamientos que una mujer utiliza a lo largo de un año de consumo. Con los métodos anticonceptivos distribuidos a lo largo del año 2016 se podría cubrir a un total de 485.186 mujeres, es decir, al 37% de la población meta. Esto representa una fuerte baja con respecto a 2015, cuando la cobertura fue del 82%.
Los métodos anticonceptivos distribuidos están conformados por tratamientos mensuales o trimestrales de anticonceptivo hormonal inyectable (ACI), tratamientos mensuales de anticonceptivo hormonal oral combinado (ACO), tratamientos mensuales de anticonceptivo hormonal oral para la lactancia (ACOLAC), tratamientos completos de anticonceptivo hormonal de emergencia (AHE), (ASP) anticonceptivo hormonal oral de progestágenos, (ACO II) anticonceptivo hormonal oral combinado; (IMP) implante subdérmico anticonceptivo, a lo que se suman los preservativos.
La provisión de métodos anticonceptivos se realiza por medio de la logística de distribución del Programa Cobertura Universal de Salud (CUS) – Medicamentos. En el año 2016 se realizaron 11 entregas y se distribuyeron un total de 9.701 botiquines. Los insumos llegaron en forma directa a 4.855 Centros de Atención Primaria y a depósitos provinciales. Las provincias reportan también la distribución a postas sanitarias, universidades, unidades penitenciarias y centros integradores comunitarios (CICs).
La distribución geográfica se organiza considerando la distribución de la población destinataria de los insumos; en tal sentido la provincia de Buenos Aires recibe el 27,4%del total de las unidades de tratamiento; en segundo lugar se ubican las provincias de Córdoba y Santa Fe que reciben, cada una, el 8,2% del total.
Por otra parte, se distribuyeron 162.000 comprimidos de acetato de ciproterona. A diferencia de los métodos anticonceptivos, este insumo se distribuyó en 15 jurisdicciones que cuentan con espacios que brindan atención en términos de hormonización, en el marco del cumplimiento de la Ley 26.743 de Identidad de Género. Este insumo se distribuyó a través de dos modalidades diferentes, dependiendo de la cantidad a ser entregada en las distintas jurisdicciones (a depósitos provinciales a través de la logística de CUS Medicamentos o directamente a responsables de los Programas Provinciales de Salud Sexual).
El Programa estimó que la distribución de los insumos significó una transferencia en pesos de $94,1 millones; los insumos anticonceptivos representan casi la totalidad de la transferencia $93,9, el resto es el costo del acetato de ciproterona, como puede observarse a continuación:
Tipo de Insumos Entregados y Costo Total (en $)
|
Insumos Entregados |
Costo Total |
|
Anticonceptivos Hormonales |
|
|
ACI Mensual |
$ 31.022.695 |
|
ACI Trimestral |
$ 5.427.448 |
|
ACO |
$ 1.888.532 |
|
ACOLAC |
$ 2.634.353 |
|
AHE (de emergencia) |
$ 692.138 |
|
ACO con Gestodeno |
$ 752.543 |
|
Anticonceptivos sólo progestágeno |
$ 1.744.626 |
|
Anticonceptivos de Barrera |
|
|
Preservativos |
$ 3.583.777 |
|
Anticonceptivos Larga Duración |
|
|
DIU Liberador de homona |
$ 12.371.000 |
|
Implante subdérmico |
$ 30.343.826 |
|
DIU T |
$ 501.628 |
|
DIU Multiload |
$ 463.682 |
|
Otros |
|
|
Antiandrógeno para hormonización |
$ 123.968 |
|
Insumos Salud Sexual |
|
|
Test Embarazo |
$ 2.513.402 |
|
Total |
$ 94.063.618 |
Además de la articulación con el Programa CUS-Medicamentos, se estableció vinculación con las áreas de prevención del VIH/Sida, adolescencia, maternidad e infancia y prevención de cáncer de cuello de útero.
Por otra parte, atentos al papel relevante de la difusión de esta problemática, se llevaron adelante acciones de Capacitación, a través de talleres de orientación y consejería integral en salud sexual y reproductiva: derechos sexuales y derechos reproductivos, aspectos del modelo de consejería integral, barreras de acceso, actualización en métodos anticonceptivos y criterios de elegibilidad. De las acciones de capacitación en conjunto (115) participaron 4.151 personas e involucraron al menos a 325 efectores de todo el país. A continuación se describen otras acciones de capacitación:
- Capacitación en Vasectomía sin Bisturí (ambulatoria), capacitación teórico-práctica para el armado del consultorio y de las estrategias destinadas a la promoción de este método en la comunidad, destrabando las múltiples barreras que dificultan su acceso.
- Capacitación en atención a víctimas de violencia sexual, en guardias de distintos efectores para la atención de la víctima y la aplicación del protocolo correspondiente.
- Consultorio de atención integral a la salud sexual y la salud reproductiva, consiste en capacitación en servicio y asistencia técnica para la reorganización de servicios para conformar redes integradas de atención y derivación.
- Pasantías en determinados hospitales de la provincia de Buenos Aires, CABA y otros efectores. En el año 2016 se realizaron 4 pasantías por las que rotaron en total 17 pasantes de las provincias de Salta, Catamarca, Misiones y La Pampa pertenecientes a 8 efectores.
Otras líneas de trabajo priorizadas durante el 2016 fueron:
- Conformación de redes integradas para colocación de DIU, centrado en el fortalecimiento del primer nivel de atención, con encuentros de capacitación teórica destinada a distintos integrantes del equipo de salud sobre métodos anticonceptivos en general y DIU en particular, y capacitación práctica en colocación de DIU, destinado a los profesionales.
- Fortalecimiento de la anticoncepción reversible de larga duración (LARCs) a través de los talleres de consejerías y de las capacitaciones en servicio, se trabajó sobre los métodos anticonceptivos de larga duración que poseen mayor eficacia y adherencia (DIU, SIU/DIU-LNG, implante subdérmico).
- Anticoncepción inmediata post evento obstétrico (AIPE). Esta estrategia consiste en garantizar que las mujeres puedan acceder al método anticonceptivo elegido durante el control prenatal o en el post evento obstétrico inmediato, es decir, antes del alta hospitalaria (48hs).
Se distribuyeron alrededor de 2,1 millones de ejemplares de materiales de comunicación (cuadernillos, guías, revistas, afiches, folletos, entre otros) a todo el país, tanto a las áreas provinciales, como en forma directa a efectores de salud y a organizaciones comunitarias. En consonancia con las líneas priorizadas algunos de los temas reflejados fueron: Anticoncepción quirúrgica, Violencia sexual, Sexualidades diversas y DIU.
Programa: Cobertura de Emergencias Sanitarias
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
22.228.713 |
19.043.033 |
85,7 |
Asistencia Sanitaria |
Paciente Asistido |
90.000 |
710.450 |
789,4 |
|
Capacitación |
Persona Capacitada |
4.000 |
5.681 |
142,0 |
|||
|
Asistencia Sanitaria en Emergencias |
Paciente Trasladado |
100 |
142 |
142,0 |
Por medio de este programa se favorecen acciones de prevención y asistencia en situaciones de emergencia, desastres naturales y antrópicos, con el fin de mitigar sus efectos y brindar una respuesta sanitaria integral y oportuna a las poblaciones afectadas.
La asistencia a las personas afectadas por situaciones de emergencia se realiza a través del aporte de insumos sanitarios, elementos de auxilio, equipamiento de campaña y, en caso necesario, de envío a terreno de equipos de respuesta médica y personal operativo. Se cuenta con guardia permanente de comunicaciones, equipamiento de transporte terrestre y aéreo para los traslados, derivaciones y atención de los afectados. La asistencia puede llegar incluso al exterior, en cumplimiento de acuerdos internacionales de reciprocidad para el envío de ayudas, cuando la capacidad de autoauxilio se encuentre superada.
La asistencia responde, por lo general, a la demanda de establecimientos hospitalarios nacionales y provinciales, del operativo Tren Sanitario Argentino, de países extranjeros, así como la que se establece a raíz de emergencias. En 2016 la Asistencia Sanitaria con medicamentos e insumos médicos, cubrió a 710.450 personas, superó notablemente las previsiones. El incremento se debe a que durante gran parte del año se realizó la cobertura sanitaria en el litoral por inundaciones, del tren Sanitario Argentino, Tecnópolis y la ayuda humanitaria de Haití.
Se realizaron 11 operativos de emergencia, 57 coberturas médicas de mandatarios extranjeros y eventos oficiales, 153 ayudas con medicamentos, fueron atendidas 1.134 personas en los operativos y 33 localidades recibieron equipamiento hospitalario.
En materia de Capacitación se continuó con el desarrollo del adiestramiento en servicio de los recursos humanos propios y los pertenecientes a Direcciones y Programas Provinciales de Emergencia Sanitaria, en temas de prevención y respuesta a las amenazas típicas de cada región. Se realizaron cursos, jornadas, prácticas, simulaciones para el adiestramiento de agentes vinculados a las emergencias. Se capacitó en resucitación cardiopulmonar básica (RPC); trauma, emergencia y desastres y en inmovilización de pacientes, entre otros temas. La población capacitada (5.681 personas) comprendió agentes sanitarios, policías, bomberos, voluntarios de distintas organizaciones, responsables de organismos nacionales, provinciales y municipales.
En cuanto a la Asistencia Sanitaria en Emergencias, se realizaron 142 traslados sanitarios (42% superior a lo programado). Los mismos contemplan los realizados en los eventos mencionados anteriormente, los casos de pacientes graves, los provocados por accidentes, los que surgen del Tren Sanitario con el fin de asistir a personas asentadas en parajes vecinos a los de instalación del tren, traslados terrestres de pacientes graves locales urbanos, interurbanos, procedentes de distintos puntos del país, desde Aeroparque a los centros de internación.
Asimismo, se prosiguió con la asistencia epidemiológica a través de 2 envíos de antitoxinas, y con la búsqueda y obtención de sangre y hemoderivados (se realizaron 2 búsquedas en 2016) para pacientes internados para cirugía o tratamientos en hospitales nacionales y centros de atención de la Ciudad Autónoma de Buenos Aires y el Conurbano Bonaerense.
Se conformó un equipo de emergencia en crisis para ser convocado en caso de emergencias o desastres. El mismo está integrado por médicos especialistas en emergentología, cirugía, quemados, salud mental y profesionales expertos en traslados aéreos y terrestres.
Programa: Reforma del Sector Salud (BID 1903/OC-AR Y 2788/OC-AR)
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
1.414.239.783 |
1.164.581.957 |
82,4 |
Asistencia con Medicamentos para Atención Primaria |
Botiquín Distribuido |
177.650 |
224.360 |
126,3 |
|
Tratamiento Distribuido |
45.478.400 |
29.600.712 |
65,1 |
||||
|
Capacitación de Recursos Humanos de la Salud |
Persona Capacitada |
3.405 |
5.199 |
152,7 |
|||
|
Empadronamiento en Redes Provinciales de Salud |
Persona Empadronada |
379.785 |
385.905 |
101,6 |
|||
|
Detección de Personas con Riesgo Cardiovascular Global |
Persona Clasificada |
47.986 |
74.708 |
155,7 |
|||
|
Persona de Alto Riesgo con Seguimiento |
112.218 |
120.733 |
107,6 |
||||
|
Indicadores |
Unidad de Medida |
|
|
|
|||
|
Tasa de Consultas con Prescripción de Medicamentos del Programa Remediar |
Porcentaje |
|
31,0 |
|
|||
|
Cobertura de la Población Objetivo del Programa Remediar |
Porcentaje |
|
88,0 |
|
|||
A través de este programa se implementa el Proyecto de Fortalecimiento de la Atención Primaria de la Salud (BID 1903/OC-AR Y 2788/OC-AR), que contribuye al desarrollo del actual Programa Cobertura Universal de Salud (CUS) – Medicamentos (ex Programa Remediar) y del Programa Redes, que contribuyen al funcionamiento en red de los servicios públicos de salud en las jurisdicciones provinciales, como parte del proceso de implementación de la Estrategia de Atención Primaria de la Salud (EAPS). Situando a las EAPS como eje estructurante de la organización del sistema de salud público se priorizan acciones que tienden a asegurar la accesibilidad de la población más vulnerable a los servicios públicos de salud y la continuidad del proceso de atención.
En este sentido, por medio de estos Programas se presta asistencia técnica y financiera para el desarrollo de tres grandes áreas de intervención:
- Provisión de insumos y recursos claves para el funcionamiento de las redes, a través del Programa CUS Medicamentos y desarrollo de recursos humanos de salud, orientados a la promoción, prevención, tratamiento y rehabilitación de los problemas sanitarios.
- Atención Primaria de la Salud para el manejo de enfermedades crónicas no trasmisibles, con fortalecimiento de Proyectos Provinciales orientados a la consolidación de las redes de salud.
- Desarrollo de herramientas de planificación e implementación de un sistema de monitoreo y evaluación de gestión por resultados del funcionamiento del Programa y las redes adheridas al mismo.
Una de las mayores contribuciones de este programa al fortalecimiento del sistema público de salud es la provisión de medicamentos genéricos para la atención primaria de la salud, formulado como estrategia central del Ministerio de Salud de la Nación para enfrentar la emergencia social y sanitaria en el año 2002. Su acción básica consiste en la distribución de botiquines con medicamentos de uso frecuente y para enfermedades crónicas, que se entregan en forma gratuita a la población que depende del sistema público para el cuidado de su salud. La cantidad de botiquines que se suministra a cada jurisdicción se calcula sobre la base de un índice que combina indicadores de pobreza y cantidad de consultas de atención primaria que reciben los centros asistenciales públicos.
A lo largo del ejercicio 2016, la Asistencia con Medicamentos para Atención Primaria consistió en 12 entregas (entregas 143 a 154) que implicaron la distribución de un total de 224.360 botiquines, con alrededor de 29,6 millones de tratamientos, que fueron asignados a los establecimientos del primer nivel de atención de las 24 jurisdicciones.
Se puede observar que la cantidad de botiquines superó lo programado para el año analizado (26,3%), debido a que se ajustó la planificación por considerar que la meta planificada estaba subestimada, porque al establecerla se previó la culminación del contrato entre el Programa y el operador logístico. No obstante, la entrega de tratamiento no acompañó la ampliación del envío de botiquines, ya que se produjo una subejecución de -34,9%. La causa de este desvío fue la faltante de medicamentos por retrasos en la ejecución de las licitaciones y/o compras directas.
Entrega de Botiquines y Tratamientos con Medicamentos
|
Años |
2013 |
2014 |
2015 |
2016 |
|
Botiquines |
174.143 |
161.473 |
185.189 |
224.360 |
|
Tratamientos |
43.591.947 |
41.752.089 |
43.111.571 |
29.600.712 |
Cabe aclarar que la información suministrada acerca de la cantidad total de botiquines distribuidos (224.360) corresponde a dos categoría diferentes; por un lado 155.352 botiquines específicos del Programa CUS-Medicamentos y, por otro, 69.008 botiquines con medicamentos e insumos a Programas y Direcciones del Ministerio de Salud. De la suma de ambos tipos de botiquines surge la cantidad total de botiquines que se observa en el cuadro inicial, 224.360 botiquines.
En 2016, las entregas de botiquines específicos CUS- Remediar representaron una transferencia monetaria de $791,8 millones, considerando los costos de adquisición de medicamentos, almacenamiento, armado y distribución de los botiquines. Esto representó un costo promedio por botiquín del Programa de $5.097, incluyendo los rubros señalados. En este punto, se señala que el gasto devengado en 2016 en Productos Farmacéuticos y Medicinales, ascendió a $563,2 millones, mientras que el gasto total de la actividad fue de $697,2 millones, por lo cual se entiende que la diferencia cubrió con medicamentos remanentes del año anterior.
Por otra parte, la distribución de los 69.008 botiquines de otros programas del Ministerio de salud del Ministerio de Salud, representó para CUS- Medicamentos un costo de almacenamiento, producción y distribución en torno a los $28 millones de pesos. La distribución logística, además de los medicamentos esenciales adquiridos por CUS- Medicamentos, alcanza a 14 Programas y/o Direcciones del Ministerio de Salud, entre las que figuran: Dirección Nacional de Maternidad e Infancia, Dirección de Sida y Enfermedades de Transmisión Sexual, Dirección Nacional de Control de Enfermedades Inmunoprevenibles, Instituto Nacional Central Único Coordinador de la Ablación e Implante (INCUCAI), Programa Nacional de Chagas, Programa Nacional de Control de Tuberculosis, Programa Nacional de Salud Sexual y Procreación Responsable, Programa Redes.
A continuación se presenta la distribución de los botiquines CUS- Medicamentos y los establecimientos receptores, por jurisdicción, el costo final de distribución 2016 y la cantidad de usuarios nominalizados acumulados al año 2012.
Botiquines Distribuidos y Establecimientos de Salud por Jurisdicción. Costo Final – Año 2016
Usuarios Nominalizados Acumulados al Año 2012
|
Jurisdicción |
Botiquines |
Costo (*) (mil. de $) |
Establecimientos de Salud (*) |
Usuarios (***) Nominalizados |
|
Buenos Aires |
34.392 |
178,4 |
1.819 |
4.728.896 |
|
CABA |
1.754 |
9,0 |
68 |
281.088 |
|
Catamarca |
4.129 |
21,2 |
291 |
849.282 |
|
Chaco |
10.716 |
55,6 |
238 |
223.569 |
|
Chubut |
2.425 |
12,0 |
140 |
304.191 |
|
Córdoba |
12.998 |
67,0 |
780 |
1.418.608 |
|
Corrientes |
7.356 |
37,7 |
343 |
659.217 |
|
Entre Ríos |
6.829 |
35,1 |
363 |
671.420 |
|
Formosa |
4.998 |
25,9 |
176 |
443.112 |
|
Jujuy |
4.148 |
21,2 |
261 |
416.187 |
|
La Pampa |
1.492 |
7,4 |
99 |
169.760 |
|
La Rioja |
2.559 |
12,9 |
255 |
252.736 |
|
Mendoza |
6.580 |
33,7 |
316 |
827.357 |
|
Misiones |
6.491 |
33,3 |
336 |
724.920 |
|
Neuquén |
1.913 |
9,5 |
150 |
132.119 |
|
Río Negro |
2.009 |
10,1 |
195 |
247.127 |
|
Salta |
6.537 |
32,8 |
323 |
718.057 |
|
San Juan |
3.809 |
17,2 |
137 |
331.576 |
|
San Luis |
2.930 |
13,7 |
157 |
265.127 |
|
Santa Cruz |
608 |
3,5 |
58 |
56.872 |
|
Santa Fe |
10.603 |
54,6 |
615 |
1.056.657 |
|
Santiago del Estero |
8.454 |
42,5 |
468 |
620.553 |
|
Tierra del Fuego, Antártida e Islas del Atlántico Sur |
414 |
2,6 |
20 |
48.724 |
|
Tucumán |
11.208 |
54,9 |
333 |
1.031.098 |
|
Total |
155.352 |
791,8 |
7.941 |
16.478.253 |
(*) En millones de pesos, incluye el precio de adquisición de medicamentos, armado y distribución de botiquines CUS- Medicamentos.
(**) Los Establecimientos de Salud incluyen Centros de Atención Primaria de la Salud y CAPs radiantes, Centros Integradores Comunitarios, Unidades de Pronta Atención, Hospitales Públicos, Otras Instituciones y Depósito Ministerio de Salud.
(***) Usuarios Nominalizados acumulados al año 2012.
Fuente: Área de Seguimiento y Evaluación del Programa.
El Programa CUS- Medicamentos distribuye los botiquines en 7.941 establecimientos sanitarios de salud que reciben medicamentos del Programa: 6.820 Centros de Atención Primaria de la Salud y CAPs radiantes o dependientes de los primeros, 323 Centros Integradores Comunitarios, 40 Unidades de Pronta Atención, 522 Hospitales Públicos, 216 Instituciones, entre las que figuran el Servicio Penitenciario Federal, Servicio Penitenciario Juvenil, Universidad, Unidades Sanitarias Móviles, escuelas y depósito.
La población objetivo del Programa es la población usuaria de los efectores del primer nivel de atención, que carecen de cobertura formal de salud, estimada en 15 millones de personas. Los datos de cobertura muestran que en los centros de salud que reciben medicamentos del Programa en todo el país, se realizan mensualmente aproximadamente 4.930.766 consultas y 1.505.443 recetas. Lo que da una tasa de utilización del Programa en el país de 0.31, es decir que de cada 100 consultas que se atienden en el primer nivel de atención, 31 tienen una prescripción del Programa.
El suministro gratuito de medicamentos constituye una modalidad de financiación, que focalizada sobre la población más vulnerable, permite un acceso más amplio y equitativo a los medicamentos. En ese sentido, se estimó el impacto redistributivo del programa, a partir de la transferencia monetaria realizada a precio de venta al público, es decir el monto que hubiesen tenido que destinar de su bolsillo los usuarios si hubiesen tenido que adquirir los medicamentos en una farmacia comercial: En 2016 ese monto se estimó en $2.469,5 millones, 3 veces monto en el que incurrió el Programa $791,8 millones.
Por otro parte, se implementó desde el año 2002 al 2008, la estrategia de digitalizar todas las recetas recibidas. A partir del año 2011, se llevaron a cabo procesos de digitalización de las recetas a partir de una muestra de CAPS que reciben botiquines del Programa. El último proceso fue en el transcurso del año 2013 y permitió actualizar la información de beneficiarios que reciben medicación por parte del Programa, permitiendo consolidar una base de información de más de 16 millones de personas a nivel país.
Con respecto a la composición de los botiquines, se señala que se distribuyen numerosos modelos, a partir de diferentes combinatorias que tienen en cuenta las necesidades sanitarias de las diferentes regiones, la operatoria de los distintos CAP (número de consultas recibidas, tipo de especialidades atendidas, asistencia a pacientes crónicos.), y otras variables epidemiológicas. Básicamente pueden distinguirse en el botiquín tres grupos terapéuticos principales, que permiten dar respuesta a más del 80% de los motivos de consulta de los usuarios del primer nivel de atención: antibacterianos y antiparasitarios, suplementos vitamínicos de uso en pediatría y medicamentos de uso crónico (para el tratamiento de enfermedades cardiovasculares, diabetes y asma). Incluye además, antihistamínicos y corticoides, medicamentos de uso ginecológico y del sistema nervioso, analgésicos y anti-inflamatorios.
En el año 2016 se continuó enviado mobiliario y equipamiento informático a CAPS, depósitos provinciales y farmacias hospitalarias, para el fortalecimiento de la gestión del medicamento.
CUS- Medicamentos desarrolla líneas de acción de capacitación destinadas a los diferentes integrantes del equipo de salud que se desempeña en los efectores de salud del primer nivel de atención. A nivel país en el año 2016 se capacitaron en total a 1.857 personas (en el cuadro inicial figuran 5.199 personas, porque incluye 3.348 personas capacitadas por el Programa Redes). Los temas centrales fueron: Operatoria de Medicamentos e Insumo y Cuidado de Medicamentos en Atención Primaria de la Salud, destinado al personal de salud que a diario participa de la recepción, almacenamiento y entrega de medicamentos. Asimismo, la capacitación habitual en Terapéutica Racional en Atención Primaria de la Salud (TRAPS) posee el objetivo de promover el uso racional del medicamento en el primer nivel de atención y se compone de cinco cursos: Infecciones Prevalentes, Riesgo Cardiovascular Global, Enfermedades Oncológicas, Dolor y Cuidados Paliativos, Salud Mental y Motivos de Consulta Frecuentes en el Primer Nivel de Atención. Los mismos se destinan a médicos/as y profesionales de la salud. Durante el año 2016 se realizaron erogaciones a Universidades por cursos TRAPS realizados durante 2015.
Por otra parte, otra línea de acción corresponde a Redes, un Programa de alcance nacional que propone el trabajo integrado entre los servicios públicos de salud, a través de un enfoque basado en la Estrategia de Atención Primaria de la Salud y jerarquización del Primer Nivel de Atención (PNA). Desde esta perspectiva, Redes acompaña a las provincias en su proceso de fortalecimiento de las redes de atención, así como en la mejora de los servicios brindados a la población.
Para el fortalecimiento de la gestión de las redes de servicios de salud se implementan Proyectos Provinciales, en áreas geográficas definidas, en función de los problemas priorizados en diagnósticos previos. Las principales líneas de acción de los proyectos apuntan a fortalecer la accesibilidad a los servicios, la capacidad resolutiva del primer nivel de atención y la coordinación asistencial. Las actividades incluyen, entre otras, definición e implementación de circuitos de atención, capacitación de los equipos de salud, mejoras en infraestructura, mejora en el equipamiento médico y sanitario, acciones de prevención y promoción de la salud e implementación de guías de prácticas clínicas.
Los Proyectos Provinciales desarrollan acciones de nominalización, clasificación y seguimiento de personas mayores a 6 años que cuentan con cobertura pública exclusiva. Se orientan a la detección temprana del riesgo cardiovascular global (RCVG) y al adecuado tratamiento de enfermedades crónicas como la diabetes y la hipertensión arterial, a través de un mecanismo de pago por resultados mediante el cual la Nación retribuye a las provincias por la nominalización, clasificación y seguimiento de pacientes. A diciembre de 2016 se empadronaron 385.905 personas, fueron clasificadas 74.708 y estuvieron bajo seguimiento 120.733 personas con riesgo moderado a muy alto, superando en todos los casos lo previsto.
Asimismo, para el fortalecimiento de las competencias de los equipos de salud se llevan adelante acciones de capacitación, articuladas con las jurisdicciones, para el personal de enfermería, agentes sanitarios y otros integrantes del primer nivel de atención. El programa de capacitación de la Unidad de Fortalecimiento de las Competencias de los Equipos de Salud, está basado en la educación permanente como estrategia para la renovación de los equipos de salud. Se desarrollaron líneas de capacitación estratégica, en relación a las enfermedades crónicas no transmisibles y capacitaciones relacionadas con la planificación y gestión de los servicios de salud en red. En 2016 fueron capacitadas 3.348 personas.
Programa: Fortalecimiento de la Capacidad del Sistema Público de Salud
Este programa contribuye al fortalecimiento del sistema público de salud, reforzando la capacidad de respuesta de los efectores que integran la red de atención primaria de la salud.
Con ese fin se llevan adelante intervenciones de apoyo al funcionamiento integral del sistema sanitario público, tendientes a reducir las deficiencias que puedan presentarse a nivel nacional y/o provincial.
El gasto del programa se asignó, mayoritariamente, a la adquisición de Productos Farmacéuticos y Medicinales por el 90,5% del gasto total; mientras que el 9,5 restante se aplicó a Equipamiento Sanitario y de Laboratorio.
Programa: Atención Médica a los Beneficiarios de Pensiones no Contributivas
en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
10.542.093.545 |
10.325.088.695 |
97,9 |
Cobertura Médico Asistencial a Pensionados y Grupo Familiar |
Beneficiario |
1.208.111 |
1.128.956 |
92,1 |
|
Cobertura de Hemodiálisis |
Beneficiario |
6.750 |
6.589 |
97,4 |
|||
|
Cobertura de Hemofilia |
Beneficiario |
360 |
359 |
99,7 |
|||
|
Cobertura de Enfermedad de Gaucher |
Beneficiario |
90 |
86 |
95,6 |
|||
|
Prestaciones de Discapacidad |
Beneficiario |
42.000 |
41.679 |
99,2 |
|||
|
Indicadores |
Unidad de |
Meta |
Meta |
% |
|||
|
Tasa de Beneficiarios con Prestaciones de Alto Costo y Baja Incidencia (PACBI) |
Porcentaje |
|
0.50 |
|
|||
Este programa contempla los gastos del Programa Incluir Salud que tiene por objetivo dar cobertura de salud a los beneficiarios de pensiones no contributivas y su grupo familiar.
Esta iniciativa consiste en un sistema de aseguramiento público del acceso a los servicios de salud de los beneficiarios de pensiones no contributivas, a través de la transferencia de recursos a los gobiernos de las jurisdicciones donde éstos residen. Incluir Salud tiene a su cargo el financiamiento, la implementación y coordinación de la atención médica de los beneficiarios
La afiliación al Programa está sujeta al otorgamiento de pensiones por parte de la Comisión Nacional de Pensiones Asistenciales, dependiente del Ministerio de Desarrollo Social, que incluye las pensiones graciables del Congreso de la Nación y las que se otorgan por invalidez, vejez, a madres de 7 o más hijos, a beneficiarios de regímenes especiales, familiares de desaparecidos y a ex combatientes de Malvinas, entre otros. La atención recae mayoritariamente sobre una población especial por sus características sociales y en condiciones de riesgo asistencial, que accede a la cobertura médico integral que financia este Programa a través de la red sanitaria de cada jurisdicción o del Instituto Nacional de Servicios Sociales para Jubilados y Pensionados (INSSJyP). La mayor parte de los afiliados bajo cobertura provienen de pensiones otorgadas por invalidez (75%), por ser madres de 7 o más hijos (20%) y por vejez (12%).
Como producto de la extensión de la cobertura de pensiones no contributivas a grupos vulnerables de la población, incluso a través de campañas activas de afiliación, entre el año 2007 (543.145 afiliados) y 2016 (1.112.956 afiliados) el padrón de afiliados (titulares de pensiones no contributivas y sus familiares a cargo) mostró un incremento del 105%. Esa tendencia se estabilizó en 2015, con un leve descenso del promedio anual de beneficiarios por revisión del padrón y se acentuó en 2016, como puede observarse en el siguiente cuadro.
Beneficiarios Años 2007 a 2016 (en promedio anual)
|
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
543.145 |
572.626 |
631.186 |
803.699 |
934.840 |
982.355 |
1.067.379 |
1.144.416 |
1.128.759 |
1.112.956 |
En 2016, la diferencia que presenta el promedio anual de beneficiarios con respecto a lo programado (-7,9%) se atribuyó a los ajustes previsibles que sufre el Programa, como consecuencia de bajas por fallecimiento, incumplimiento en la presentación de los requisitos del Programa, etc.
A diciembre de 2016 el padrón de Incluir Salud, bajo cobertura asistencial de las provincias, registraba 975.741 beneficiarios; a éstos se le suman los afiliados cubiertos por el INSSJyP. Los últimos datos disponibles con respectos a éstos últimos afiliados corresponden al padrón vigente a diciembre de 2014, cuando el INSSJyP brindaba cobertura sanitaria a 83.082 beneficiarios, lo que representaba el 7,3% del padrón conjunto de ese momento.
En el siguiente cuadro se muestra la cobertura por jurisdicción de los afiliados atendidos en la red sanitaria provincial con financiamiento de Incluir Salud, al mes de diciembre de 2016 (sin la cobertura del INSSJyP). La distribución por provincia, muestra que sobresale la provincia de Buenos Aires, seguida por las provincias de Santiago del Estero, Chaco, Córdoba, Corrientes y Misiones.
Distribución Geográfica de los Beneficiarios Incluir Salud por Jurisdicción
Diciembre 2016
|
Provincia/Institución |
Población |
% |
|
Buenos Aires |
233.342 |
23,9 |
|
CABA |
20.351 |
2,1 |
|
Catamarca |
13.968 |
1,4 |
|
Córdoba |
64.270 |
6,6 |
|
Corrientes |
62.986 |
6,5 |
|
Chaco |
75.145 |
7,7 |
|
Chubut |
7.678 |
0,8 |
|
Entre Ríos |
32.693 |
3,4 |
|
Formosa |
39.299 |
4,0 |
|
Jujuy |
22.422 |
2,3 |
|
La Pampa |
7.494 |
0,8 |
|
La Rioja |
12.629 |
1,3 |
|
Mendoza |
32.344 |
3,3 |
|
Misiones |
59.979 |
6,1 |
|
Neuquén |
9.353 |
1,0 |
|
Río Negro |
11.574 |
1,2 |
|
Salta |
49.397 |
5,1 |
|
San Juan |
22.244 |
2,3 |
|
San Luis |
17.030 |
1,7 |
|
Santa Cruz |
3.231 |
0,3 |
|
Santa Fe |
40.568 |
4,2 |
|
Santiago del Estero |
78.314 |
8,0 |
|
Tierra del Fuego, Antártida e Islas del Atlántico Sur |
1.036 |
0,1 |
|
Tucumán |
57.394 |
5,9 |
|
Total |
975.741 |
100,0 |
(*)Beneficiarios Incluir Salud según el padrón vigente a diciembre de 2016 (sin los beneficiarios con la cobertura del INSSJyP).
La asistencia comprende la atención del Programa Médico Obligatorio y el tratamiento de afecciones renales crónicas y agudas, cirugía cardiovascular, trasplantes, neurología y neurocirugía de alta complejidad, realización de estudios y tratamientos especializados de alto costo y baja incidencia (enfermedad fibroquística del páncreas, tratamiento inmunosupresor post trasplante, de reemplazo enzimático, con hormona de crecimiento, esclerosis múltiple, entre otros), atención de pacientes afectados con VIH/SIDA, drogadependientes, provisión de prótesis y ortesis y de medicamentos en forma total o parcial. Se brinda también internación geriátrica y tratamiento de personas con discapacidades psicofísicas.
En 2016, en todo el país, se brindó prestación efectiva a inscriptos en patologías de alto costo y baja incidencia (PACBI - con una tasa anual de beneficiarios del 0,5% del padrón de Incluir Salud). Se financiaron prestaciones mensuales en discapacidad para 41.679 afiliados (en promedio), entre las que se incluyen atención en centro de día, centro educativo terapéutico, hogar y transporte. Se financiaron mensualmente prestaciones para 6.589 pacientes en diálisis crónica (en promedio) y se continuó con el tratamiento para enfermedades de Gauche, hemofilia, enfermedad de Fabry, artritis reumatoidea y salud mental, entre otras.
Las erogaciones del programa se destinaron casi en su totalidad (99,7%; $10.290,6 millones) a Transferencias, en su mayor parte para financiar la cobertura sanitaria de los afiliados a nivel provincial ($9.484,6 millones) y, en menor medida, del INSSJyP (806,0 millones).
Programa: Prevención y Control de Enfermedades Endémicas
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad
de |
Meta |
Meta |
% |
|
193.269.526 |
167.923.176 |
86,9 |
Capacitación |
Curso |
64 |
59 |
92,2 |
|
Persona Capacitada |
1.700 |
1.611 |
94,8 |
||||
|
Capacitación Profesional Técnica |
Persona Capacitada |
1.290 |
1.159 |
89,8 |
|||
|
Rociado de Viviendas Chagas |
Vivienda Rociada |
152.000 |
140.545 |
92,5 |
|||
|
Vigilancia Viviendas Rociadas Chagas |
Vivienda Vigilada |
298.000 |
248.000 |
83,2 |
|||
|
Capacitación de Agentes Comunitarios |
Persona Capacitada |
2.800 |
2.130 |
76,1 |
|||
|
Protección de la Población contra el Dengue |
Municipio Vigilado |
386 |
386 |
100,0 |
|||
|
Municipio Controlado Químicamente |
304 |
304 |
100,0 |
||||
|
Vigilancia Viviendas Rociadas Paludismo |
Vivienda Vigilada |
22.000 |
16.740 |
76,1 |
|||
|
Rociado de Viviendas Paludismo |
Vivienda Rociada |
10.150 |
7.395 |
72,9 |
|||
|
Atención Médica Paludismo |
Persona Atendida |
1.300 |
1.100 |
84,6 |
|||
|
Estudios Serológicos Chagas para Embarazadas y Niños |
Persona Asistida |
710.000 |
678.651 |
95,6 |
|||
|
Becas de Formación de Agentes Comunitarios |
Becario Formado |
1.910 |
1.724 |
90,3 |
|||
|
Indicadores |
Unidad de |
Meta |
Meta |
% |
|||
|
Tasa de Notificación de la Enfermedad de Chagas |
Caso por 100 mil Habitantes |
|
24,76 |
|
|||
(*) Se produjeron retrasos en el envío de la información, por lo cual la misma está sujeta a modificaciones.
El programa contribuye a la prevención y la vigilancia epidemiológica, de las enfermedades transmitidas por vectores (Chagas, dengue, paludismo, fiebre amarilla, virus del Nilo Occidental, encefalitis de San Luis, leishmaniasis cutánea y visceral y otras arbovirosis), zoonosis (hantavirus, leptospirosis, triquinosis, rabia animal, hidatidosis) y otras enfermedades. Para ello cuenta con el apoyo financiero del Proyecto de Funciones Esenciales y Programas de Salud Pública (FESP – BIRF 7412 AR y 7993 AR).
El Programa Nacional de Control de Vectores diseña, ejecuta y supervisa las acciones pertinentes para la prevención y control de estas enfermedades, y regula las políticas sanitarias a aplicar por los diferentes programas provinciales. En líneas generales, para el control de los vectores se efectúan tratamientos con insecticidas en las viviendas y/o en el hábitat del área endémica y se llevan adelante acciones de vigilancia sanitaria y ambiental a través de múltiples efectores.
Para estos fines se cuenta con bases en las 23 provincias y en la Ciudad Autónoma de Buenos Aires y con agentes de campo que realizan tareas de apoyo a los programas provinciales, fundamentalmente el rociado de viviendas y evaluación entomológica, y tareas de supervisión para todas las patologías y para cualquier otro requerimiento del Ministerio de Salud de la Nación. Por otra parte, cada programa provincial tiene dependencia funcional y estructural del gobierno provincial, cuenta con efectores propios y realiza las acciones de vigilancia con los recursos provinciales y con la participación de agentes sanitarios locales.
Durante 2016, la ejecución financiera del programa se destinó a Gastos en Personal (39,7%), Bienes de Consumo (18,4% -insecticidas, fumigantes y combustible, entre otros insumos), Servicios no Personales (31,1% -pasajes y viáticos y servicios técnicos y profesionales), Transferencias a provincias y municipios (8,5% - capacitación y becas de formación de agentes comunitarios especializados) y Bienes de Uso (2,3% - equipamiento sanitario y de laboratorio). Cabe señalar que tradicionalmente el principal rubro de gasto de este programa fue Bienes de Consumo, pero en 2016 el mismo presentó baja ejecución.
Con relación a los indicadores físicos se destaca que no se cuenta con la ejecución física final, debido a que las provincias enviaban los reportes con retraso; lo cual también explica en parte la diferencia con lo planificado.
A continuación se tratan específicamente las acciones desarrolladas para el control de estas enfermedades:
Enfermedad de Chagas
El Programa Nacional de Chagas (PNCh), integrado por 23 estados provinciales y la Ciudad Autónoma de Buenos Aires (CABA), actúa preponderantemente en un área endémica de 516.379 viviendas, mayoritariamente rurales y periurbanas, y con una población bajo riesgo estimada en 5 millones de personas. El área históricamente de mayor endemicidad está representada por el noroeste y centro de la República Argentina con una superficie superior a 1 millón de kilómetros cuadrados, que comprende a 13 estados provinciales. No obstante, las acciones de control no vectorial se extienden a todo el territorio, ya que por los movimientos migratorios de las personas existe el riesgo de transmisión vertical (congénita) y a través de la sangre a transfundir. El perfil epidemiológico de la enfermedad Chagas en los últimos 15 años se modificó, siendo la transmisión congénita la vía que genera mayor número de nuevos casos por año.
Para el control del vector (T. infestans) transmisor de la enfermedad de Chagas, se utiliza una estrategia integral, actuando en tres niveles de prevención: promoción de la salud y prevención de la enfermedad (prevención primaria), diagnóstico y tratamiento específico de la enfermedad (prevención secundaria) y rehabilitación (prevención terciaria). Estas actividades son planificadas y ejecutadas por diferentes efectores: agentes de las jurisdicciones nacionales y provinciales, agentes sanitarios o promotores de salud, agentes municipales y líderes comunitarios con el apoyo y supervisión del Programa Nacional y en colaboración con otras áreas ministeriales.
Los objetivos apuntan a reducir la morbimortalidad por enfermedad de Chagas y su impacto socioeconómico, alcanzar y sostener la interrupción de la transmisión vectorial en el domicilio y peridomicilio, sostener la interrupción de la trasmisión por transfusión y trasplantes, lograr hábitos saludables en la población de las áreas endémicas y, en lo que respecta a la prevención secundaria, se apunta a la detección precoz del Chagas. A esos fines se desarrollan las siguientes acciones:
- Tratamiento químico con insecticida a las viviendas del área endémica.
- Instalación de la vigilancia con participación comunitaria y a través de múltiples efectores.
- Estudios poblacionales para la detección de la infección chagásica a todos los menores de 19 años residentes en áreas endémicas bajo vigilancia.
- Atención médica y tratamiento supervisado a los infectados.
- Control de la madre chagásica y de su hijo durante el primer año de vida.
- Control de la sangre a transfundir.
- Tratamiento médico específico a los infectados en fase aguda y en menores de 19 años.
- Trabajos de investigación operativa.
- Capacitación a profesionales médicos y bioquímicos, a agentes de salud, a agentes sanitarios y a miembros de la comunidad.
En todo el país, en lo vectorial, de acuerdo a la información disponible se trataron con insecticidas 140.545 viviendas, estimando con esta acción una población beneficiada de 705.000 personas; y se vigilaron 248.000 viviendas, con una población beneficiada estimada en 1.240.000. Además, en lo no vectorial, se realizaron estudios serológicos por un total de 678.651 personas. Se efectuaron 20 reuniones y Talleres técnicos Nacionales y Regiones, en los cuales se capacitó a 1.611 personas, (profesionales, técnicos y agentes sanitarios). Además se otorgaron 1.724 Becas de formación de agentes comunitarios y se repartieron folletos educativos y guías para estimular la participación de la comunidad en la prevención de la enfermedad.
Cabe destacar que en 2016, se logró completar en casi todas las provincias (95,6%) el diagnóstico de situación y que se notificaron 3 casos, 1 caso agudo vectorial en Santiago del Estero y 2 en San Juan.
Asimismo, para optimizar el diagnóstico precoz y tratamiento oportuno de la infección chagásica tanto aguda y crónica, se diseñaron estrategias para aumentar la accesibilidad a la atención médica de los pacientes infectados y disminuir así la brecha del tratamiento médico. En este sentido, entre otras acciones se implementó la identificación de población infectada.
Paludismo
El Programa de Control del Vector de Paludismo tiene por objetivo disminuir la morbilidad por paludismo en la población del área en riesgo. El transmisor de la enfermedad es el mosquito Anopheles.
La República Argentina sufrió los embates de la enfermedad durante más de 100 años, afectando a miles de habitantes de por lo menos ocho provincias en el centro y norte del país. El control de la endemia fue un proceso progresivo de intervenciones acordes con el conocimiento de la época que fue mejorando el panorama epidemiológico y reduciendo la extensión y magnitud de la endemia. En la actualidad el área está restringida a dos estratos endémicos; ambos están caracterizados por una dinámica epidemiológica de muy baja ocurrencia de casos, a saber:
- Estrato I, de mayor riesgo, históricamente representó el área de mayor ocurrencia de casos y comprende los departamentos de Orán y San Martín en la provincia de Salta. Incluye una superficie de 28.149 km2 y una población estimada en 250.000 habitantes. Es una zona en la que se producían casos en forma endémica con un bajo nivel de transmisión y en la que se realizan actividades de prevención y control con insecticidas de acción residual.
- Estrato II, área de menor riesgo, zona de vigilancia exclusiva, con 35.213 km2 y 907.297 habitantes en varios departamentos de la provincia de Jujuy; departamento Anta en Salta, e Iguazú en Misiones.
La ocurrencia de casos en Argentina está ligada a corrientes migratorias permanentes entre los países limítrofes, que generan condiciones favorables para el inicio del brote. En cuanto a la situación epidemiológica, desde el año 2011 no se notificaron casos autóctonos de paludismo.
Casos Positivos Diagnosticados de Paludismo (*)
|
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
18 |
3 |
4 |
2 |
9 |
2 |
(*) Datos sujetos a modificación. 2015: Revisado en 2016.
El personal realiza en el área endémica acciones de vigilancia y control, trabajando en la búsqueda activa de sospechosos de paludismo, tomas de muestras, diagnóstico hemoparasitológico, tratamiento supervisado y apoyo técnico a los servicios provinciales. En 2016, se trataron con insecticidas en dos ciclos 7.395 viviendas, se vigilaron 16.740 viviendas de las provincias del NOA y NEA. Recibieron atención médica 1.100 personas y se desarrollaron actividades de capacitación destinadas a técnicos nacionales, provinciales y municipales.
Dengue, Fiebre Amarilla, Zika y Fiebre Chikungunya
El Programa de Control del Vector de Dengue y Fiebre Amarilla trata de prevenir y controlar al mosquito vector de estas enfermedades (Aedes aegypti), que se manifiestan en el territorio nacional, principalmente, desde el paralelo 35º (sur de la provincia de Buenos Aires y norte de la provincia de La Pampa) hacia el norte. Se calcula una población bajo riesgo del orden de 20 millones de personas. Ambas son patologías reemergentes en América Latina.
El dengue es una enfermedad fundamentalmente urbana y el combate del mosquito vector es la principal medida de control. El proceso de creciente urbanización, con aumento de la densidad poblacional en las grandes ciudades, la insuficiente recolección de residuos y la falta de provisión de agua potable, genera mayor posibilidad de desarrollo del vector y por lo tanto de transmisión del virus. Para la prevención y control del dengue se despliegan las siguientes acciones:
- Apoyo técnico en terreno a través de las bases operativas nacionales en actividades de: bloqueo, control focal, saneamiento ambiental, monitoreo, rociado espacial, capacitación y asesoramiento técnico en los períodos de brote.
- Prevención y promoción en períodos interbrote, a través de capacitación, asesoramiento a las provincias y provisión de todos los insumos relacionados con el control vectorial y el diagnóstico de laboratorio.
- Colaboración con los programas provinciales para el desarrollo de una activa vigilancia entomológica en las áreas de riesgo para detectar la presencia del mosquito.
- Colaboración en acciones con la comunidad en tareas de ordenamiento del medio.
- Asistencia a los sistemas epidemiológicos provinciales para que implementen una eficiente vigilancia basada en el diagnóstico de laboratorio, con el objetivo de detectar precozmente la circulación del virus del dengue.
- Distribución de insumos (insecticidas, larvicidas, adulticidas) y reactivos de laboratorio y realización de ciclos de tratamiento químico espacial antes situaciones de emergencia, con el fin de reducir los índices de mosquitos adultos.
En 2016, la cobertura de las tareas de control vectorial alcanzó a todos los municipios considerados dentro de las metas físicas, ya sea en forma indirecta a través del envío de insumos, o directa con aporte de personal para apoyo en campo y/o asesoramiento técnico y capacitación para la respuesta ante la contingencia o bien con carácter preventivo. Se realizaron acciones de saneamiento urbano domiciliario y ambiental y tratamientos químicos para formas maduras e inmaduras del vector.
Asimismo, las provincias con presencia de Aedes aegypti confirmada recibieron cursos de capacitación sobre atención al paciente y diagnóstico diferencial, prevención y control vectorial, vigilancia entomológica y diagnóstico de laboratorio. Además, se repartieron folletos educativos, guías para los equipos de salud y directrices para la prevención y control del mosquito transmisor y guías para estimular el ordenamiento doméstico comunitario.
Se destaca el funcionamiento de una red de laboratorios regionales de salud pública y un centro de referencia (el Instituto Nacional de Enfermedades Virales Humanas, Instituto Dr. Julio I. Maiztegui), con 63 laboratorios y 15 jurisdicciones con capacidad de diagnóstico etiológico.
A continuación se presenta la evolución de los casos confirmados de dengue por año en la República Argentina, destacándose:
|
- |
Año 2009. Se presentó un brote de gran magnitud con cerca de 26.923 casos confirmados y, por primera vez, 5 muertes.
|
|
- |
Año 2013. En medio de una epidemia de grandes proporciones en el cono sur de América con más de 250.000 casos en la región, se reportaron 2.718 casos en la República Argentina, ninguno mortal.
|
|
- |
Año 2016. Se produjo la epidemia de mayor magnitud en Argentina, con 10 fallecidos con diagnóstico de dengue. Hasta la semana epidemiológica 26 (25 de junio) se registraron brotes de dengue en 15 jurisdicciones provinciales, con 41.207 casos confirmados o probables autóctonos (por nexo epidemiológico o laboratorio). De ahí en adelante no se registró circulación activa de virus de dengue u otros arbovirus. No obstante se identificaron 2 casos en la provincia de Misiones y 1 caso confirmado autóctono en la provincia de Córdoba.
|
Evolución de los Casos Confirmados de Dengue
Años 2003- 2016 *
|
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 ** |
2015*** |
2016 **** |
|
135 |
3.284 |
34 |
287 |
409 |
40 |
26.923 |
1.280 |
322 |
272 |
2.718 |
490 |
381 |
41.207 |
(*) Datos del Ministerio de Salud de la Nación. Los mismos pueden sufrir variaciones.
(**) 2014: 490 casos confirmados y 164 clasificados como probables.
(***) 2015: 381 casos confirmados y 273 clasificados como probables.
(****) 2016: Hasta la semana epidemiológica 26 (25 de junio/2016), casos confirmados o probables. Boletín Integrado de Vigilancia, N° 340. Ministerio de Salud.
Asimismo, con respecto al Zika, en la semana epidemiológica 8 de 2016 se notificó el primer caso de transmisión local de virus Zika por vía sexual en Argentina, en la provincia de Córdoba. Posteriormente, entre las semanas 13 y 21 de 2016 tuvo lugar el primer brote de transmisión vectorial registrado en el país, en la provincia de Tucumán. En el mismo se confirmaron 25 casos. Desde entonces no se registraron nuevos casos autóctonos de la enfermedad (sí se identificaron 10 casos confirmados y 4 probables importados). En cuanto a la vigilancia de las complicaciones asociadas a la infección por virus del Zika, se notificó el primer caso confirmado de síndrome congénito asociado a la infección por el virus del Zika, correspondiente a un niño nacido en la provincia de Tucumán en la semana epidemiológica 42; caso relacionado con el brote que tuvo lugar en la ciudad de San Miguel de Tucumán. Posteriormente, estudiaron 11 recién nacidos hijos de madres positivas (8 de ellos sin signos de síndrome congénito y 3 con síndrome congénito). No fueron notificados, hasta el momento, casos confirmados de abortos, muerte fetal u otro síndrome asociado a la infección por virus del Zika.
Con respecto a la fiebre Chikungunya, durante la primera mitad de 2016 se registraron brotes en Salta (329 casos) y en Jujuy (9 casos). El último caso confirmado autóctono correspondió a la semana 20. Desde entonces no se registraron nuevos casos autóctonos.
Por otra parte, con referencia a la fiebre amarilla se destaca que el programa Planificación, Control, Regulación y Fiscalización de la Política de Salud proporciona la vacunación antiamarílica y en 2016 efectuó la vacunación de 92.444 personas.
En este contexto, durante el año 2016, se brindó apoyo a las provincias con circulación viral y/o expresa solicitud de apoyo, con personal técnico, vehículos, insumos, máquinas pesadas y motomochilas a provincias en situación de brote y/o con casos sospechosos de dengue. Se participó en las mesas de gestión y comités de emergencia de las provincias de Misiones, Formosa, Chaco, Corrientes y Córdoba. Asimismo, se proveyó de equipos de diagnóstico laboratorial a los 60 laboratorios de la Red de Dengue del país y se realizaron talleres de capacitación en las principales regiones de riesgo de transmisión de Dengue, Zika, Chikungunya y Fiebre Amarilla.
Programa: Funciones Esenciales de Salud Pública (BIRF 7412-AR y BIRF 7993-AR)
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad
de |
Meta |
Meta |
% |
|
417.941.172 |
370.698.182 |
88,7 |
Reembolso a Provincias por Acciones de Salud Pública Priorizadas |
Reembolso Otorgado |
96 |
95 |
99,0 |
|
Asistencia Técnica en Infraestructura Sanitaria |
Proyecto Formulado |
12 |
6 |
50,0 |
|||
|
Construcción de Almacenes Regionales de Vacunas |
% de Avance Físico |
|
|
|
|||
|
Resto de Proyectos de Inversión |
% de Avance Físico |
|
|
|
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
El Proyecto de Funciones Esenciales y Programas de Salud Pública (FESP) tiene por objetivo fortalecer las funciones esenciales y un conjunto priorizado de programas de salud, y reducir la mortalidad y morbilidad producidas por la exposición de la población a factores de riesgo asociados con la salud. Las funciones esenciales de salud pública a las que contribuye el FESP son la regulación de políticas, vigilancia, monitoreo y evaluación, promoción de la salud, participación social, planificación y formulación de políticas, promoción de la equidad, desarrollo de recursos humanos, aseguramiento de la calidad, investigación en salud pública, emergencias y desastres. Por otra parte, se priorizan los siguientes programas:
- Enfermedades no transmisibles
- Incluir Salud (ex PROFE)
- Enfermedades evitables por vacunación
- Enfermedades vectoriales
- VIH/SIDA
- Sangre Segura
El Proyecto FESP II se efectivizó en agosto de 2011 y su fecha de cierre está prevista para abril de 2018. El financiamiento externo se distribuye entre los siguientes componentes:
- Componente I: Fortalecimiento de la función de rectoría en Salud Pública. Modernización de la infraestructura del sistema de salud pública (US$ 123,2 millones)
- Componente II: Financiamiento de resultados de salud en las provincias. Mejorar la eficiencia y el desempeño de Incluir Salud (US$ 322 millones)
- Componente III: Administración. Monitoreo y evaluación (US$ 14,5 millones)
Al 31/12/16 el FESP II registró un porcentaje desembolsado de 91,1%, de acuerdo con la información generada por el Área Administración y Finanzas de la Unidad de Financiamiento Externo del Ministerio de Salud.
Con relación al gasto de este programa, se aplicó mayoritariamente a Transferencias a los gobiernos provinciales y municipales para gastos corrientes y, en menor medida, de capital; Bienes de Consumo, en especial para la adquisición de medicamentos, reactivos y otros insumos para los programas priorizados y Servicios no Personales, en particular para servicios técnico profesionales y pasajes y viáticos.
El proyecto realiza transferencias financieras a través de dos mecanismos:
- Primas por capitación (Incluir Salud)
- Sistema de reembolso a provincias y municipios por acciones priorizadas, consistente en transferencias condicionadas a los resultados alcanzados en un conjunto de actividades de salud pública.
En referencia a las metas físicas, se señala que en 2016 se otorgaron 95 reembolsos, sujetos al cumplimento de un esquema de metas de gestión preestablecidas. Con respecto a la ejecución alcanzada en la formulación de proyectos de Asistencia Técnica en Infraestructura Sanitaria (50% de lo programado) el desfavorable desvío obedece a la replanificación del plan de obras, lo que afecto el cronograma de contratación de los diseños de obra.
A continuación se desarrollan los principales resultados obtenidos con la contribución del FESP, en base a los últimos datos disponibles:
|
- |
El avance en políticas de prevención y control de estas enfermedades no transmisibles. Actualmente, el Ministerio cuenta con una Dirección de Promoción de la Salud y Control de Enfermedades No Transmisibles (ETN), que entre sus acciones incluye: control del tabaco, reorientación de servicios, campañas “Menos sal, Más vida” y “Argentina libre de grasas trans”, programas de promoción de la actividad física, capacitación a equipos de salud, desarrollo de guías de práctica clínica e impulso a la vigilancia de ENT.
|
|
- |
La Dirección Nacional de Control de Enfermedades Inmunoprevenibles amplió el calendario de vacunación y ha elevado las coberturas, en una clara política de mejora del acceso a la salud. Por ejemplo, la cobertura de pentavalente en niños menores de un año, que pasó de 93,6% en 2010 a 94% en 2015. Los datos de 2016 estarán disponibles una vez consolidados los datos enviados por todas las provincias.
|
|
- |
La caída de la prevalencia de tabaquismo en Argentina (33,4% en 2005 a 25,1% en 2015) muestra la efectividad de las políticas de control del tabaco, que abarcaron la certificación de municipios, empresas e instituciones libres de humo, el desarrollo de legislación nacional de promoción de ambientes libres de humo y prohibición de la publicidad, así como el desarrollo de estrategias de prevención y promoción de la salud, y de vigilancia epidemiológica de enfermedades crónicas no transmisibles.
|
|
- |
El fortalecimiento del Programa Nacional de Sangre generó un sistema más seguro y eficiente, con más donantes de sangre del sector oficial, y aumento de los donantes voluntarios, un incremento en la cantidad de kilogramos de sangre-plasma producidos por el Ministerio de Salud de la Nación y los laboratorios provinciales (28.644 kilogramos en 2007 a 40.134 kilogramos en 2015), con mejoras de calidad en los procesos y menor prevalencia de infecciones trasmisibles por transfusión en donantes de sangre del sector oficial (14% en 2004 a 6% en 2013).
|
|
- |
Las políticas de VIH/Sida incorporaron diversos instrumentos de inteligencia sanitaria, entre los que se destaca el sistema de gestión clínica SVIH, que facilita el acceso a diagnóstico y tratamiento de los pacientes. La creación de centros de prevención, asesoramiento y testeo (CEPAT), con 706 en funcionamiento en todo el país, también amplió el alcance de las estrategias de prevención y de promoción del testeo gratuito.
|
|
- |
El mecanismo de gestión de pago por resultados implementado a través de Acciones de Salud Pública (ASP) es clave para dejar capacidades instaladas en las provincias y programas, y para mejorar la eficacia y sustentabilidad de las políticas sanitarias.
|
|
- |
El avance en el desarrollo de acciones específicas para la sustentabilidad de los logros obtenidos, a través de acciones inter-programáticas en territorio, con una agenda de trabajo común entre programas con financiamiento externo, los programas del Ministerio, y programas en el nivel provincial
|
|
- |
La implementación de una herramienta de diagnóstico provincial para el desarrollo de la Cobertura Universal en Salud, en forma conjunta con los programas SUMAR, Medicamentos CUS, Redes y Crónicas. La misma permite a cada provincia identificar sus estructuras y capacidades para llevar adelante la cobertura universal en salud, para definir una oferta prestacional que responda a las características y necesidades de su población.
|
|
- |
La superación de la mirada programática fragmentada a través de estrategias integrales como la evaluación de las situaciones de salud de las provincias y sus tendencias a través de la instalación y el desarrollo de salas de situación, los logros en la sistematización de la información, la normatización de actividades y el uso de protocolos, el seguimiento y la evaluación de resultados; la estandarización de procesos y la sustentabilidad en los mecanismos de monitoreo y auditorías interna y externa.
|
|
- |
Los bienes informáticos adquiridos, y los sistemas de gestión de información desarrollados contribuyen al mejor funcionamiento de diversas redes de información, fundamentales para la inteligencia en salud.
|
|
- |
La promoción, implementación y prestación de los programas priorizados a nivel de las provincias con calidad, equidad, eficiencia y adaptación cultural a las comunidades indígenas de cada provincia. |
Programa: Desarrollo de Estrategias en Salud Familiar y Comunitaria
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
1.042.365.261 |
1.028.620.089 |
98,7 |
Formación en Servicio en Salud Comunitaria |
Becario |
43567 |
4.914 |
107,6 |
|
Formación en Salud Comunitaria |
Cursante |
150 |
224 |
149,3 |
|||
|
Actualización Permanente en Servicio en Salud Comunitaria |
Agente Contratado |
7.038 |
6.439 |
91,5 |
Este programa contribuye a fortalecer la estrategia de protección y promoción de la salud y la medicina preventiva en el primer nivel de atención, garantizando la accesibilidad y calidad de la atención y la construcción de redes comunitarias para dar respuesta a los problemas de salud de mayor complejidad.
Desde hace 12 años, el Programa Nacional Médicos Comunitarios, actual Equipos Comunitarios – Cobertura Universal de Salud, financia y capacita a equipos interdisciplinarios de atención en todo el país, priorizando las acciones de prevención de la enfermedad y promoción de la salud. De esta forma, se trabaja en la resolución de los problemas sanitarios de la población, buscando disminuir la inequidad, procurando ampliar la cobertura y la calidad de atención en los efectores de salud públicos. En la actualidad los equipos comunitarios se distribuyen en 2.990 efectores de salud del primer nivel de atención, de todas las provincias del país.
Más puntualmente, el Programa se propone articular acciones territoriales con los programas nacionales en el marco de la Cobertura Universal de Salud, fortalecer a los equipos de salud del primer nivel de atención en los sistemas de salud jurisdiccionales, a través del financiamiento y formación de comunitarios con capacitaciones en salud social y comunitaria, y sobre herramientas de gestión, planificación y problemas de salud prevalentes y emergentes.
La convocatoria a profesionales de distintas disciplinas y agentes de salud, para realizar un Posgrado en Salud Social y Comunitaria (PSSyC) y el Curso en la misma temática, se efectúa a través de dos estrategias: el otorgamiento de becas rentadas de perfeccionamiento para profesionales (posgrado) y otros agentes de salud que pasan a incorporarse a las actividades de los efectores de salud del primer nivel de atención; y el otorgamiento de becas de formación académica a agentes de la salud, en el último caso la formación se financia mediante transferencias a las universidades formadoras.
En 2016 cursaron bajo el esquema de Formación en Servicio en Salud Comunitaria, en promedio, 4.914 becarios rentados (7,6% superior a lo programado). La diferencia se debe a que algunas provincias comenzaron la incorporación de la 12° cohorte y algunas jurisdicciones adoptaron la modalidad de Becas de Educación Permanente en Servicio (EPS) y para Facilitadores. En el mes de diciembre se puede apreciar una baja con el promedio anual de becarios, ya que éstos sumaban 3.619 y se distribuían de la siguiente manera:
Distribución de Becarios Rentados (Diciembre 2016)
|
Jurisdicción |
Cantidad de becarios |
|
Buenos Aires |
843 |
|
Catamarca |
162 |
|
Chaco |
526 |
|
Chubut |
48 |
|
CABA |
42 |
|
Córdoba |
113 |
|
Corrientes |
122 |
|
Entre Ríos |
63 |
|
Formosa |
391 |
|
Jujuy |
41 |
|
La Pampa |
54 |
|
La Rioja |
66 |
|
Mendoza |
91 |
|
Misiones |
106 |
|
Neuquén |
12 |
|
Río Negro |
12 |
|
Salta |
78 |
|
San Juan |
57 |
|
San Luis |
73 |
|
Santa Cruz |
53 |
|
Santa Fe |
80 |
|
Santiago del Estero |
149 |
|
Tierra del Fuego, Antártida e Islas Atlántico Sur |
10 |
|
Tucumán |
82 |
|
Tutores del Aprendizaje |
345 |
|
Total |
3.619 |
Por otra parte, la Actualización Permanente en Servicio en Salud Social y Comunitaria se inició en el año 2008 con el objetivo de financiar la permanencia en el sistema de salud de los profesionales que ya habían cumplimentado su formación en los posgrados mencionados, los que continuaban rentados en las mismas condiciones que los becarios. En el año 2009 se sumaron los recursos humanos provenientes de distintas áreas del Ministerio de Salud (que pasaron a ser financiados por este programa) y nuevos agentes contratados, con el fin de conformar Equipos del Primer Nivel de Atención. A estos nuevos agentes profesionales se les dio acceso a los posgrados; mientras que los recursos humanos con funciones no profesionales, entre los que se encuentran agentes sanitarios, auxiliares de enfermería, agentes sanitarios indígenas y personal administrativo, recibieron capacitación en servicio en salud social y comunitaria.
Bajo esa modalidad, en el año 2016 fueron contratados en promedio 6.439 agentes (-8,5% en relación con lo proyectado) debido a que algunas provincias modificaron modalidad de financiación y pasaron a otorgar becas de Educación Permanente en Servicio y, también a renuncias. Al mes de diciembre de 2016 los agentes eran 6.176 y se desempeñaban en 2.594 centros de atención primaria de la salud de 16 provincias, de acuerdo a la siguiente distribución jurisdiccional.
Agentes Integrantes de los Equipos del Primer Nivel de Atención y Centros de Salud por Jurisdicción –Diciembre 2016-
|
Jurisdicción |
Agentes de Salud Comunitarios |
Centros de Salud |
|
Buenos Aires |
2.343 |
971 |
|
Córdoba |
632 |
289 |
|
Chaco |
242 |
188 |
|
Chubut |
40 |
26 |
|
Entre Ríos |
361 |
186 |
|
Formosa |
16 |
14 |
|
Jujuy |
160 |
23 |
|
La Rioja |
72 |
62 |
|
Mendoza |
353 |
217 |
|
Misiones |
605 |
226 |
|
Neuquén |
23 |
14 |
|
Salta |
306 |
83 |
|
San Juan |
106 |
62 |
|
Santa Fe (Comuna de Pavón) |
3 |
1 |
|
Santiago del Estero |
690 |
120 |
|
Tucumán |
224 |
112 |
|
Total |
6.176 |
2.594 |
Los equipos en salud comunitaria se desempeñan en centros de salud, centros integradores comunitarios y postas sanitarias. Parte de estos equipos se orientan a mejorar la cobertura de salud de los pueblos originarios y a facilitarles la accesibilidad y la calidad de atención. De acuerdo a datos del programa, del total de transferencias para financiar a los equipos comunitarios, el 43% correspondió a los municipios de la provincia de Buenos Aires.
Los becarios rentados y los agentes contratados que integran los equipos de salud, perciben por sus servicios ingresos equivalentes y la periodicidad del pago es mensual. Los montos se exponen a continuación, según el tipo de beca y el perfil del beneficiario.
Montos Mensuales según Tipo de Beca y Perfil de los Beneficiarios (Año 2016)
|
Con capacitación en Salud Social y Comunitaria |
|
|
Perfil |
Monto |
|
Universitario |
$ 11.800 |
|
Terciario con Curso de dos Años |
$ 10.500 |
|
Terciario con Curso Anual |
$ 10.100 |
|
Auxiliar en Enfermería |
$ 6.800 |
|
Agente Sanitario |
$ 6.400 |
|
Sin Capacitación en Salud social y Comunitaria |
|
|
Universitario con residencia |
$ 11.300 |
|
Universitario sin residencia |
$ 10.500 |
|
Beca (terciario) |
$9.600 |
|
Auxiliar de Enfermería |
$6.250 |
|
Agente Sanitario |
$5.900 |
En los que respecta a los becarios que únicamente recibieron becas académicas de Formación en Salud Comunitaria, los mismos fueron 224 en promedio a lo largo del año (49,3% superior a lo previsto). La diferencia obedece a que se actualizó la información de acuerdo a los informes académicos recibidos desde las Universidades. De acuerdo a los últimos informes académicos recibidos, previos al último trimestre del año, estos becarios eran 327, distribuidos en la 10° y 11° cohorte del PSSyC y el 5° curso en SSyC. Para el financiamiento de la formación académica se realizaron transferencias a las Universidades formadoras, de acuerdo a los costos promedio por becarios que figuran a continuación.
Becarios no Rentados (Cursantes)
|
10° Cohorte - PSSyC |
11° Cohorte - PSSyC |
5° Curso -SSyC |
|||
|
Cantidad Alumnos |
Costo Promedio |
Cantidad Alumnos |
Costo Promedio |
Cantidad Alumnos |
Costo Promedio |
|
123 |
$ 355,3 |
81 |
$ 227,2 |
123 |
$ 310,7 |
Por último, se señalan las cuestiones priorizadas en 2016, en busca de mejorar el accionar de los equipos de salud como el de gestión fueron los siguientes.
|
- |
Lineamientos del Programa: Se trabajó en la actualización de los lineamientos y se firmó la nueva resolución del Programa, con convenios para las jurisdicciones y becarios que lo integran.
|
|
- |
Continuidad de los Equipos Comunitarios: Las autoridades locales realizaran una evaluación de los equipos comunitarios y, posteriormente se realizaron las gestiones para renovar por cinco años los convenios con 15 provincias, 1 municipio de Santa Fe y 77 municipios de la Provincia de Buenos Aires. Asimismo, se renovaron por un año los convenios de beca directa con los comunitarios de 8 provincias y 35 municipios de la provincia de Buenos Aires.
|
|
- |
Incorporación de Equipos Comunitarios: Ingresaron miembros de equipos comunitarios de diversas disciplinas para fortalecer los equipos de salud de los centros de atención primaria de las provincias de La Rioja, Mendoza, Santa Fe y de municipios de la provincia de Buenos Aires, a los que se sumaron tres nuevos municipios Merlo, San Vicente y Tres de Febrero. En el marco del convenio entre la cartera de Salud y la Secretaría de Programación para la Prevención de la Drogadicción y la Lucha contra el Narcotráfico, se designaron 61 comunitarios para completar los equipos de los centros de prevención y asistencia en adicciones en las provincias de Buenos Aires, Chaco, Entre Ríos, Mendoza, Salta, Tucumán y San Juan. En octubre de 2016 comenzó el proceso de incorporación de la 12° cohorte de capacitación en salud social y comunitaria, en las provincias de La Pampa, Chubut, Tucumán, Mendoza, Misiones y en los municipios de Lujan, Florencio Varela, Vicente López.
|
|
- |
Articulación con otros programas y/o organismos: Se participó de los siguientes operativos en situación de emergencia: inundaciones en Entre Ríos, Corrientes y Chaco junto a los municipios y Ministerios de Salud Provinciales. Los equipos recorrieron y atendieron en las zonas críticas de crecida, realizaron rondas domiciliarias y se dispuso de los efectores para alojar evacuados. Por otra parte, se definió la continuidad del trabajo articulado con la SEDRONAR. Los equipos de salud del Programa se desempeñaron en la sala saludable de Villa 31, creada entre el Gobierno de la Cuidad Autónoma de Buenos Aires y el Programa Barrios Seguros del Ministerio de Seguridad de la Nación. Se articuló con el Consejo Nacional de las Mujeres la aplicación de la Guía sobre Violencia de Género para Equipos de salud, y con el Ministerio de Desarrollo Social para incorporar en el 2017 equipos comunitarios a los Centros Integradores Comunitarios (CICs) cuya obra finalice ese año. Se capacitó a los equipos de salud junto a la Dirección de Control de Enfermedades Inmunoprevenibles: Curso “Pensemos en Vacunas”. Se formó una mesa de trabajo con el equipo del Programa Nacional de Control de Enfermedades Zoonóticas para la prevención de las enfermedades transmitidas por el mosquito Aedes Aegypty (Dengue y Zika). Se participó en la jornada “Transmisión vertical de Sida, Sifilis y otras enfermedades” que se realizó en la Sociedad Argentina de Pediatría.
|
|
- |
Acompañamiento y Supervisión a los Equipos Comunitarios en las provincias: El equipo de gestión nacional supervisó y evaluó el desempeño de los comunitarios y facilitadores, y monitoreó el desempeño de distintas cohortes de los posgrados.
|
|
- |
Capacitación: En el mes de mayo se inició la 11° cohorte del Posgrado en Salud Social y Comunitaria y la 5° cohorte del Curso en Salud Social y Comunitaria: Con el ingreso de 686 profesionales de la salud en el Posgrado y 693 agentes sanitarios en el Curso, dio comienzo del dictado de clases presenciales y de jornadas para explicar los lineamientos y la estrategia del Programa. Las mismas se desarrollan en las 16 universidades que mantienen convenio con el Programa. Asimismo, en llevaron a cabo capacitaciones con otros programas, direcciones y organismos |
Más del 98% del gasto del programa se destinó a transferencias a provincias y municipios para retribuir a los agentes contratados y al pago de becas.
Programa: Sanidad Escolar
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
6.335.600 |
2.378.437 |
37,5 |
Evaluación del Estado de Salud de Niños de Primero y Sexto Grado |
Escuela Evaluada |
7.500 |
1.905 |
25,4 |
|
Niño Evaluado |
600.000 |
124.524 |
20,7 |
En el marco de los objetivos del Programa de Sanidad Escolar (ProSanE) se apunta a desarrollar una política integrada de salud y educación, mediante la evaluación sanitaria de los niños en edad escolar, en las secciones de 1º y 6º grado. El Programa se enmarca en una estrategia del primer nivel de atención, en la que intervienen centros de salud que trabajan con la población de las escuelas de su área programática, llevando adelante el seguimiento y la resolución de las problemáticas detectadas.
Esta herramienta sanitaria permite conocer el estado de salud de los niños y niñas en edad escolar, de escuelas públicas y privadas, para dar respuesta a cuatro ejes de alto impacto en la morbimortalidad de los escolares: cobertura de vacunas, inactivación de caries, sobrepeso y obesidad, resolución de déficit visuales a través del equipamiento de lentes.
La ejecución se basa en la firma de convenios con las provincias y, en el caso de la provincia de Buenos Aires, también con los municipios. Se realizan transferencias en base a cápitas por el cumplimiento efectivo del control de salud, el seguimiento y la prestación oportuna para la resolución de las problemáticas prevalentes.
Durante el ejercicio, fueron examinados 124.524 niños en 1.905 establecimientos educativos. Los resultados fueron inferiores a lo previsto debido a que las jurisdicciones Ciudad de Buenos Aires, Córdoba, Corrientes, Neuquén, Río Negro y Santa Fe, que habían manifestado la intención de adherir al nuevo Convenio 2016, no lo hicieron. La asistencia se llevó a cabo en 15 provincias y en 16 municipios de la provincia de Buenos Aires. La mayor parte de las erogaciones del programa, cerca del 88%, corresponden a las transferencias a estas jurisdicciones.
Por otra parte, durante el ejercicio 2016, se llevaron a cabo las acciones detalladas a continuación:
|
- |
Elaboración del Nuevo Convenio 2016 para la implementación del PROSANE y tramitación para la suscripción de los mismos en las distintas jurisdicciones.
|
|
- |
Actualización del módulo de Control Integral de Salud del Manual de Implementación.
|
|
- |
Finalización del reporte anual 2014: Análisis de la situación de salud de niños/as y adolescentes en las escuelas de nivel primario de la República Argentina.
|
|
- |
Inicio del análisis de los datos correspondientes a los niños evaluados durante el período 2015.
|
|
- |
Se trabajó en los reportes del Sistema Integrado de Información Sanitaria (SISA) y en la integración de la información sanitaria a nivel nacional con otros Programas y áreas, en particular con salud ocular, salud buco-dental, adolescencia, enfermedades inmunoprevenibles y salud indígena. |
Programa: Atención Sanitaria en el Territorio
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
151.301.986 |
118.446.948 |
78,3 |
Asistencia para Realizar Cirugías de Cataratas |
Paciente Operado |
6.000 |
1.151 |
19,2 |
|
Atención en Móviles Sanitarios - Consulta Médica |
Paciente Atendido |
312.000 |
73.401 |
23,5 |
|||
|
Atención en Móviles Sanitarios - Odontología |
Paciente Atendido |
28.847 |
8.098 |
28,1 |
|||
|
Prótesis Dental Entregada |
86.414 |
0 |
0,0 |
||||
|
Atención Socio-Sanitaria en Terreno |
Prestación Efectuada |
71.000 |
108.380 |
258,4 |
|||
|
Operativo Realizado |
260 |
1.188 |
456,9 |
||||
|
Puesto Socio-Sanitario Instalado |
16 |
3 |
18,8 |
||||
|
Control de Salud Realizado |
28.000 |
8.072 |
75,6 |
||||
|
Dosis de Vacuna Aplicada |
34.000 |
74.857 |
220,2 |
||||
|
Capacitación en Promoción de Hábitos Saludables |
Taller |
180 |
111 |
61,7 |
|||
|
Atención en Móviles Sanitarios - Análisis de Laboratorio |
Análisis Realizado |
585.600 |
8.527 |
1,5 |
|||
|
Atención en Móviles Sanitarios - Diagnóstico por Imágenes |
Prestación Efectuada |
45.000 |
3.500 |
7,8 |
|||
|
Atención en Móviles Sanitarios - Oftalmología |
Paciente Atendido |
252.000 |
5.446 |
2,2 |
|||
|
Anteojos Entregados |
273.000 |
2.654 |
1,0 |
||||
|
Atención en Tren Social y Sanitario - Odontología |
Paciente Atendido |
7.972 |
2.550 |
32,0 |
|||
|
Atención en Tren Social y Sanitario - Oftalmología |
Paciente Atendido |
21.951 |
1.340 |
6,1 |
|||
|
Atención en Tren Social y Sanitario - Consulta Ginecológica |
Análisis PAP Realizado |
1.365 |
375 |
27,5 |
|||
|
Atención en Tren Social y Sanitario - Diagnóstico por Imágenes |
Prestación Efectuada |
229 |
1.200 |
27,5 |
|||
|
Atención en Tren Social y Sanitario - Consulta Médica |
Paciente Atendido |
15.497 |
2.480 |
16,0 |
Este programa contribuye al desarrollo de distintas estrategias de abordaje sanitario de la población en el territorio.
Esta iniciativa nace en el año 2009, en el marco de las acciones de abordaje sanitario territorial, partir de la necesidad de garantizar el acceso a la salud en todo el territorio nacional. Las Unidades Sanitarias Móviles están destinadas a recorrer el país brindando atención sanitaria en aquellas comunidades que, por diferentes razones, ven dificultado el acceso a los sistemas sanitarios locales.
Se apunta a garantizar el acceso a la salud en todo el territorio nacional para que los sectores más vulnerables con servicios de salud de calidad; brindar atención primaria de la salud en aquellas comunidades que no tienen garantizado el acceso al sistema sanitario local; fortalecer las redes de atención, provinciales y municipales, generando enlaces entre los vecinos y los sistemas de salud de cada localidad y colaborar en la reducción de los riesgos sanitarios que afectan a las poblaciones vulnerables.
Los equipos de profesionales trabajan de manera interdisciplinaria contemplando la atención médica y la realidad social de cada comunidad haciendo hincapié en las acciones de promoción y prevención de la salud. Las áreas que componen dicha asistencia son: Medicina familiar (incluye clínica médica, pediatría, ginecología y obstetricia), enfermería y control de riesgo cardiovascular, laboratorio de análisis clínicos, diagnóstico por imágenes (radiografías, mamografías y ecografías), nutrición, psicología, trabajo social, odontología y oftalmología. Además se entregan medicamentos (en articulación con el Programa Medicamentos), se hacen derivaciones y seguimientos (en articulación con los sistemas sanitarios locales) y prevención y promoción de la salud (mediante la realización de charlas y talleres).
A fin de garantizar un verdadero alcance nacional, el Programa posee una Base Operativa Central ubicada en la Ciudad de Buenos Aires y 5 Bases Regionales: Cuyo (Mendoza), NEA Chaco), Centro (Entre Ríos), Litoral (Corrientes) y Santa Cruz (Río Gallegos, aunque ésta última se encuentra inactiva por disolución del convenio). Todas las Bases Regionales dependen de la Base Operativa Central, la cual tiene a su cargo la gestión de los recursos presupuestarios.
Durante el 2016 el programa realizó 315 operativos sanitarios, visitó 17 provincias, 210 localidades y realizó, entre otras, las siguientes prestaciones.
Atención Brindada – Año 2016-
|
Especialidad |
Prestaciones Realizadas |
|
Clínica Médica |
14.964 |
|
Pediatría |
18.454 |
|
Ginecología |
1.102 |
|
Enfermería |
126.933 |
|
Odontología |
20.715 |
|
Oftalmología |
17.687 |
|
Nutrición |
2.122 |
|
Obstetricia |
2.356 |
|
Psicología |
593 |
|
Trabajo Social |
203 |
|
Riesgo Cardiovascular (RCV) |
2.632 |
|
Talleres y Juegotecas |
6.689 |
|
Seguimientos y Derivaciones |
8.376 |
Como se puede apreciar en el cuadro inicial, todas las producciones vinculadas a las Unidades Sanitarias Móviles presentan escasa ejecución en 2016. La falta de concreción de las metas anuales se debe a la reorganización del programa (1° al 3° trimestre) y a medidas de fuerza del personal por falta de pago (4° trimestre).
Cabe señalar que, durante el ejercicio, se realizaron operativos sanitarios de emergencia:
- Inundaciones que afectaron el litoral se realizaron operativos sanitarios de emergencia en las provincias de Entre Ríos y Santa Fe.
- Brote de Dengue, Fiebre Zika y Chikungunya, se puso a disposición del Hospital de enfermedades infecciosas “Dr. Francisco Javier Muñiz” una unidad sanitaria móvil para el diagnóstico y el aislamiento temprano de los pacientes.
- En los barrios Barracas y Lugano para reforzar la atención de los Centros de Salud y Atención Comunitaria (CESAC) ante la gran cantidad de consultas y casos de dengue.
Se sistematizaron y diagramaron los circuitos de trabajo para optimizar la articulación entre las distintas áreas que conforman el programa, se incorporó el Control de Riesgo Cardiovascular a fin de detectar los casos de alto riesgo de enfermedades crónicas no transmisibles y trabajar sobre las causas que generan este tipo de enfermedades, entre otras acciones.
Asimismo, el Programa Nacional de Salud Ocular y Prevención de la Ceguera se propone evitar las discapacidades visuales prevenibles, a través del diagnóstico precoz y tratamiento oportuno de patologías visuales (cataratas, glaucoma, retinopatía, entre otras) y disminuir, específicamente la ceguera por cataratas. Con ese fin se proveen insumos (lentes intraoculares rígidas, plegables y cámara anterior e instrumentos quirúrgicos) a los servicios especializados en oftalmología de los hospitales públicos.
Durante el año 2016, se proveyeron insumos quirúrgicos y lentes intraoculares, que se utilizaron en 1.151 cirugías de catarata realizadas en 25 hospitales de la red pública de oftalmología, de la Ciudad Autónoma de Buenos Aires y de varias provincias. El desvió con respecto a lo previsto (-80,8%) obedece a que el proveedor distanció las entregas de insumos para las cirugías, atento a que se adeudaban algunos pagos. Desde el Programa se trabajó para resolver esta situación, la cual se fue normalizando, incorporándose además y de forma paulatina nuevos hospitales a la red oftalmológica.
Por otra parte, a través del Programa Cuidarse en Salud se promueven acciones de protección y promoción sociosanitaria, tendientes a establecer modelos participativos y dar respuesta de manera integral a las demandas y necesidades planteadas en el territorio. La promoción de la salud genera opciones para que la población ejerza un mayor control sobre su propia salud y sobre el ambiente, y para que utilice adecuadamente los servicios de salud.
La Atención Socio Sanitaria en Terreno involucra la instalación de puestos de emergencia para vacunación, medición de factores de riesgo cardiovascular, atención médico clínica, asesoramiento nutricional, vacunación, atención pediátrica y promoción de hábitos saludables. Las Puestos Socio-Sanitarios y los Controles de Salud registraron una merma con respecto a lo programado debido a que se redefinieron actividades, privilegiando la movilidad a los puestos fijos, fortaleciendo al equipo de la provincia de Buenos Aires en diferentes municipios, llevando adelanta actividades de vacunación con el Programa el Estado en tu Barrio, y desarrollando actividades en diferentes provincias pertenecientes al Plan Belgrano. Cabe destacar que estas decisiones favorecieron la ejecución de Prestaciones, Operativos, y Vacunación.
Por otra parte, la iniciativa Tren Social y Sanitario, también integra este programa y se desarrolla en forma conjunta por los Ministerios de Salud y Desarrollo Social, con el objetivo de realizar tareas de prevención, promoción y asistencia socio-sanitaria directa a la población de pequeños territorios, localidades y parajes que ven dificultadas sus posibilidades de desarrollo por encontrarse aisladas o alejadas de los centros urbanos. Los indicadores físicos revelan que la ejecución fue inferior a lo planificado en atención Ginecológica, Médica, Odontológica y Oftalmológica, sólo en el área de Diagnóstico por Imágenes superó la meta establecida. La subejecución se debe a la reorganización del Programa durante los primero trimestres del año y a la puesta en marcha de medidas de fuerza por falta de pago, en el último trimestre del año.
Más del 90% de las erogaciones del programa se utilizan para solventar los Servicios Técnicos y Profesionales.
Programa: Detección Temprana y Tratamiento de Patologías Específicas
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
37.023.150 |
23.750.524 |
64,2 |
Asistencia con Hormonas Crecimiento |
Paciente Asistido |
160 |
146 |
91,3 |
|
Detección Temprana de la Celiaquía |
Determinación Practicada |
77.000 |
13.638 |
17,7 |
|||
|
Operativos de Abordaje Territorial |
Persona Asistida |
20.000 |
7.500 |
37,6 |
Por medio de este programa se favorece la prevención, detección y tratamiento de distinto tipo de patologías que afectan a personas sin cobertura formal de salud y se actúa en promoción y prevención de la salud.
Si bien la Asistencia con Hormonas de Crecimiento ha sido financiada desde hace años por el Ministerio de Salud, a través de la Resolución N° 2.329/2014 se creó el Programa Nacional de Enfermedades Poco Frecuentes y Anomalías Congénitas, con el objeto de garantizar el acceso al tratamiento con hormona de crecimiento a todas las personas que lo requieran, posean cobertura pública exclusiva, y presenten alguna de las siguientes enfermedades o condiciones de base: deficiencia de hormona de crecimiento, síndrome de Turner, insuficiencia renal crónica y niños nacidos pequeños para la edad gestacional, sin crecimiento compensatorio hasta los cuatro años de vida. Se trata de un tratamiento de alto costo, que demanda un estricto control diagnóstico y terapéutico. El seguimiento del paciente requiere de actualizaciones semestrales y es evaluado por un Consejo Consultivo Honorario que funciona como órgano asesor. La duración del tratamiento difiere según cada caso y en relación a las patologías asociadas.
Durante 2016, se dio Asistencia con Hormona de Crecimiento a un promedio de 146 pacientes, un 8,7% inferior a los valores estimados, debido a que la cantidad de pacientes varía por distintos factores, entre ellos: la cumplimentación de la documentación médica y social para ingreso al programa, la suspensión del tratamiento, el acceso a obra social, entre otros. Los pacientes se distribuyen en 16 provincias y la Ciudad Autónoma de Buenos Aires, resultando la provincia de Santa Fe la que más pacientes concentra (33 pacientes), seguida por las provincias de Mendoza (21 pacientes) y Córdoba (20 pacientes). Los costos de los tratamientos presentan variaciones de acuerdo a las dosis que requiere cada paciente en función de su edad, peso, altura y otras variables clínicas; en base a la presentación de la medicación (con jeringa, o lapicera) y según la marca comercial.
Por otra parte, el Programa Nacional de Detección y Control de la Enfermedad Celíaca apunta a la detección temprana de la enfermedad y al fortalecimiento del Sistema Nacional de Control de Alimentos, especialmente en lo referente a los alimentos libres de gluten. La enfermedad celíaca es un trastorno sistémico mediado inmunológicamente y desencadenado por la ingestión de gluten, en individuos genéticamente susceptibles. El gluten es una proteína que se encuentra en el trigo, avena, cebada y centeno, y cuyo principal componente es la gliadina.
La celiaquía es considerada la enfermedad intestinal crónica más frecuente; su prevalencia en la actualidad se estima en el 1% del total poblacional. Un estudio reciente en población pediátrica de nuestro país mostró una prevalencia de 1,26%. Teniendo en cuenta que aproximadamente una de cada cien personas sería celíaca, habría unos 400 mil celíacos en Argentina; en consecuencia 400 mil familias deberán adaptarse al estilo de vida del integrante celíaco, lo que constituye un problema relevante de salud pública. Se calcula que en la actualidad solo estaría diagnosticado uno de cada ocho casos. La celiaquía predomina en el sexo femenino, en una proporción de 3 a 1, y en su patogenia intervienen factores ambientales, genéticos e inmunológicos. Hasta el presente no existe terapia farmacológica para tratar la enfermedad. Una vez diagnosticada, su tratamiento consiste en una dieta estricta de alimentos libres de gluten, que deberá mantenerse de por vida. En ese marco, en 2009, se puso en marcha el apoyo a las provincias a través de la capacitación de los equipos de salud, la distribución de insumos, el apoyo a la investigación y la difusión masiva de las características de la enfermedad.
En 2016, para la Detección de la Enfermedad Celíaca se entregaron 245 kits, con los que se realizaron un total de 13.638 determinaciones; los mismos fueron distribuidos en todo el país.
El importante desvío por defecto en la cantidad de Determinaciones Practicadas (-82,3%) se debe a que no se contó con reactivos entre los meses de abril y noviembre por retrasos en los procesos de adquisición, reiniciándose las entregas en el mes de noviembre, lo que imposibilitó cumplir con las metas planificadas.
Entre los avances del Programa Nacional para la Detección y Control de la Enfermedad Celíaca durante 2016 se consideran:
- La incorporación de 8 nuevos hospitales al Programa llegando a un total de 79 establecimientos en 20 provincias, en los cuales se distribuyen los kits de antitransglutaminasa recombinante humana tipo IgA, para la detección serológica de la enfermedad.
- La continuidad del registro a través del sistema SIVILA de los resultados de análisis serológicos efectuados. En la actualidad 21 provincias registran en SIVILA. En el año 2016 se registraron 33.183 determinaciones de los cuales 1.473 son positivas.
- Se concretó la compra de un endoscopio para el Hospital de Esquel de la provincia de Chubut.
- Se prosiguió con las acciones de promoción y difusión a través de capacitaciones tanto virtuales como presenciales, los encuentros de gestión y el fomento de la investigación.
Por otra parte, con los Operativos de Abordaje Territorial se busca fortalecer el sistema de salud local y acortar la brecha entre los espacios de gestión central y las realidades locales. Para lograr estos objetivos se trabaja en los territorios que presentan mayor vulnerabilidad socio sanitaria, realizando operativos de salud en articulación con las instituciones y organizaciones presentes en la comunidad, con equipos de salud son interdisciplinarios. Durante 2016 se atendió a 7.511 personas, con un importante desvío con respecto a lo planificado (-62,4%), en razón de la reorganización del programa (1º al 3º trimestre) y a la realización de medidas de fuerza por el personal, por falta de pago ( 4º trimestre).
En 2016, el gasto de este programa se concentró en Bienes de Uso, especialmente para equipamiento (52%), Servicios Técnicos y Profesionales (39%) y Bienes de Consumo – Medicamentos (8,8%). En años anteriores, la mayor parte de las erogaciones correspondían a Bienes de consumo para la contra de medicamentos.
Programa: Investigación para la Prevención, Diagnóstico y Tratamiento del Cáncer
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
77.118.526 |
71.454.693 |
92,7 |
Capacitación |
Persona Capacitada |
4.010 |
5.369 |
133,9 |
|
Becas de Investigación |
Becario |
68 |
62 |
91,2 |
|||
|
Difusión del Conocimiento |
Documento Producido |
22 |
33 |
150,0 |
|||
|
Asistencia Financiera para Investigaciones |
Proyecto Financiado |
63 |
42 |
66,7 |
|||
|
Prevención del Cáncer de Cuello de Útero |
Análisis PAP realizado |
158.000 |
137.141 |
86,83 |
|||
|
Becas de Formación de Recursos Humanos en Cáncer |
Becario |
13 |
12 |
92,3 |
|||
|
Becas de Corto Plazo de Formación de Recursos Humanos en Cáncer |
Becario |
35 |
35 |
100,0 |
|||
|
Indicadores |
Unidad de |
Meta |
Meta |
% |
|||
|
Mujeres entre 35-64 Años con al menos un Estudio de Virus de Papiloma Humano y/o un Estudio Citológico (Provincias en las que se ejecuta el Programa) |
Porcentaje |
|
45,43 |
|
|||
|
Mujeres entre 50-70 Años con al menos una Mamografía (Provincias en las que se ejecuta el Programa) |
Porcentaje |
|
14,0 |
|
|||
Por medio de este programa se busca reducir la incidencia y la mortalidad por cáncer y mejorar la calidad de vida de los pacientes oncológicos y sus familias.
Desde la creación del Instituto Nacional del Cáncer (INC), en el ejercicio 2010, se dio relevancia de la problemática dentro de la agenda de gobierno, impulsando la coordinación de políticas públicas específicas y acciones para todas las jurisdicciones del país. En tal sentido se apunta a desarrollar una estrategia de prevención y control del cáncer que abarca la formación y la investigación, la prevención primaria y el diagnóstico precoz, el tratamiento, la rehabilitación y reinserción social del paciente oncológico, los cuidados paliativos y el acceso a opiáceos.
En 2016 se dio continuidad al otorgamiento de becas de investigación y formación en cáncer, en sus distintas modalidades, con una ejecución cercana a lo programado. En los casos en que se registra subejecución la causa es que la convocatoria tuvo menor respuesta que la esperada. En tal sentido, se realizó una nueva convocatoria a Becas de Investigación, de un año de duración, orientadas a la investigación básica, epidemiológica, clínica y social. Se asignaron, también, las becas de Formación en Recursos Humanos en Cáncer, que se focalizan en epidemiología del cáncer y en el programa para el registro del cáncer de base poblacional. Asimismo, se avanzó con la cuarta cohorte de Becas de Corto Plazo de Formación de Recursos Humanos en Cáncer (35 becarios). La Asistencia Financiera a Proyectos de Investigación de origen nacional (-33,3%) comenzó en el segundo semestre, más tarde de lo esperado, debido a que se registraron demoras en el proceso de inicio del expediente para iniciar la asignación.
En materia de formación de recursos humanos y difusión del conocimiento, las acciones se integran en los distintos Programas que lleva adelante el INC. Los principales avances de estos Programas se tratan a continuación.
Programa de Control del Cáncer de Mama
|
- |
Implementación de tomas de mamografías. El sistema tamizaje del INC registra mamografías de 21 provincias; desde 2014 lleva adelante la tarea de registro de forma sistemática en 12 jurisdicciones del país en las cuales se cuenta con personal contratado específicamente para colaborar con el registro.
|
|
- |
Realización del Primer Curso Introductorio sobre Imagenología Mamaria y del segundo curso a distancia dirigida a técnicos radiólogos y licenciados en bioimágenes.
|
|
- |
Rotaciones quincenales destinadas a la capacitación en el diagnostico patológico mamario.
|
|
- |
Plan de calidad mamográfica y Plan de calidad de la anatomía patológica.
|
Programa de Prevención y Detección Temprana del Cáncer Colorrectal
- Desarrollo de proyectos piloto de tamizaje del cáncer colorrectal (CCR) en las provincias de Misiones, Tucumán, Mendoza, La Pampa y Santa Fe.
- Realización del tercer curso a distancia sobre el manejo integral del cáncer colorrectal, de cursos virtuales para endoscopistas y gastroenterólogos, capacitación a efectores de salud y a registradores del Programa.
- Elaboración de guías programáticas y materiales de comunicación.
Área de Prevención del Cáncer Cérvico Uterino (CCU)
|
- |
Implementación del Test de Virus de Papiloma Humano -VPH. Se realizaron 137.141 test, con una diferencia de -13,2% con respecto a lo esperado, debido a retrasos en la implementación de mismo en tres jurisdicciones de la provincia de Buenos Aires, así como también a las diferentes situaciones de gestión de los programas provinciales durante el año, que implicaron el cambio de autoridades y de dirección de los hospitales. Por otra parte la atención primaria tuvo que atender epidemias tales como la del dengue y la gripe A, lo que impidió la posibilidad de la búsqueda activa de mujeres en edad objetivo
|
|
- |
Capacitación de citotécnicos, médicos patólogos y ginecólogos en el tamizaje, diagnóstico y tratamiento de CCU.
|
|
|
Publicación del Manual para la implementación del test de VPH en contexto programático. |
Coordinación de Investigación
- Adjudicación de la 6° cohorte de Becas de Investigación.
- Tercera convocatoria para la Asistencia Financiera a Proyectos de Investigación de origen nacional.
- Taller metodológico virtual para becarios de investigación.
- Diseño y edición del libro de informes finales de los becarios de investigación.
Coordinación de Formación de Recursos Humanos
- Sexta cohorte de Becas de Formación de Recursos Humanos en Cáncer.
- Cuarta cohorte de Becas de Corta Duración de Formación de Recursos Humanos en Cáncer.
- Rotaciones en Especialidades Oncológicas dirigida a médicos residentes.
- Quinta edición del Seminario de Conceptos Básicos de Psicooncología, cuarta edición del Taller sobre Comunicación Médico-Paciente y realización de un curso Virtual de Metodología de la Investigación.
Programa de Vigilancia y análisis Epidemiológico del Cáncer
- Extensión de la Red Nacional del Registro Institucional de Tumores de Argentina (RITA) a 14 provincias.
- Monitoreo y evaluación de nodos.
- Establecimiento del Instituto como nodo regional de la Agencia Internacional de Investigación en Cáncer (IARC), como referente sobre registros de cáncer de base poblacional.
- Realización del curso a distancia “Lineamientos para la Elaboración de Informes Epidemiológicos para Registros de Cáncer”.
- Publicación del Boletín Epidemiológico, que presenta el análisis de situación de salud por cáncer en Argentina.
Plan Nacional de Tumores Familiares y Hereditarios:
- Publicación del Primer Reporte Anual de la Red Argentina de Cáncer Familiar (RACAF).
- Curso a Distancia Teórico-Práctico de Entrenamiento sobre Conceptos Básicos y Clínicos en Cáncer Familiar y Hereditario.
- Ateneos quincenales discusión casos clínicos.
Programa Nacional de Cuidado Integral del Niño y Adolescente con Cáncer:
|
- |
Taller “Cuándo sospechar el cáncer en el niño”. Se realizaron talleres de capacitación en distintas provincias sobre diagnóstico temprano.
|
|
- |
Tumores óseos y del sistema nervioso central, leucemias, mieloblásticas y linfoblasticas: Conformación de armado de consejos asesores con referentes nacionales, guías de práctica, definición de criterios de referencia.
|
|
- |
Sistema de categorización de centros de atención.
|
|
- |
Articulación con el Programa SUMAR y con organizaciones no gubernamentales de ayuda al niño con cáncer.
|
|
- |
Registro Oncopediátrico Hospitalario Argentino (ROHA), diseño y puesta en marcha de la plataforma virtual para registro. Implementación del ROHA web. Capacitaciones uso sistema ROHA para mejorar la calidad de atención y la demora diagnóstica en oncología pediátrica en la República Argentina.
|
Coordinación de Cuidados Paliativos
- Cursos virtuales de manejos de opioides en tratamiento de dolor severo por cáncer.
- Segundo curso virtual de Cuidados Paliativos, destinado a médicos generalistas de Atención Primaria de la Salud.
- Asistencia técnica para el establecimiento de nodos de cuidados paliativos provinciales.
- Tercer encuentro virtual de Actualización en Cuidados Paliativos: El desafío de aliviar el sufrimiento que producen las Úlceras Tumorales.
Área de Evaluación de Tecnologías Sanitarias
- Investigación sobre evidencia para el empleo de drogas de alto costo en cáncer.
- Elaboración y publicación de guías de práctica y consenso sobre manejo de drogas de alto costo en cáncer.
Área de Orientación a la Comunidad
- Evacuación de consultas de la comunidad a través de redes y por vía telefónica.
- Articulación con el Banco de Drogas de la Nación.
Área de Prensa y Comunicación
- Comunicación y difusión de las actividades del INC a través de la web y redes sociales y contacto con medios masivos de comunicación para resolver consultas sobre noticias acerca del cáncer.
- Publicación del boletín trimestral.
Las principales erogaciones se distribuyen entre las Transferencias (43%) para gastos corrientes dirigidos a actividades académicas, científicas y a asociaciones, y Servicios no Personales (24%), que incluye gastos en becas de investigación.
Programa: Investigación para la Prevención y Control de Enfermedades Tropicales y Subtropicales
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
42.732.611 |
3.567.416 |
8,3 |
Capacitación |
Curso |
9 |
10 |
111,1 |
|
Asesoramiento Técnico |
Informe Realizado |
75 |
83 |
110,7 |
|||
|
Difusión del Conocimiento |
Documento Producido |
38 |
50 |
137,6 |
|||
|
Desarrollo de Investigaciones |
Investigación Concluida |
30 |
32 |
106,7 |
|||
|
Diagnóstico de Rutina de Eventos de Salud de la Región Tropical |
Diagnóstico de Laboratorio |
15.000 |
17.252 |
115,0 |
El Instituto Nacional de Medicina Tropical (INMeT) fue creado en el año 2011 con el fin de desarrollar políticas para la prevención y el control de patologías predominantes en esa región; está localizado en Puerto Iguazú, provincia de Misiones.
Sus objetivos son generar y difundir conocimientos relativos a los determinantes y eventos que producen las condiciones de transmisión o exposición a agentes relacionados con la salud en la región tropical y subtropical de la República Argentina. A esos fines lleva adelante actividades de investigación, formación de recursos humanos, difusión, articulación con otras instituciones y asesoramiento a las autoridades en la elaboración y actualización de políticas y normativas en su área de competencia.
En el ejercicio fiscal 2016 las producciones del Instituto superaron lo programado -investigación científica, estrategias comunicacionales para la prevención de enfermedades tropicales y subtropicales, diagnóstico de agentes causales de este tipo de patologías, capacitación de recursos humanos, intervención ante situaciones de brotes o epidemias de estas patologías-, se vieron favorecidas por el crecimiento en número de los investigadores y las líneas de investigación, asociados en red. A esto se sumaron factores externos de expectativa y demanda local, regional e internacional, que el INMeT trató de satisfacer en la medida de las posibilidades.
En tal sentido, en el año 2016, se destacan los siguientes logros:
|
- |
Se realizaron investigaciones operacionales y en situación de brote, sobre ecoepidemiología y herramientas-estrategias innovadoras de diagnóstico, vigilancia y control. Los mismos se focalizaron en patógenos de “enfermedades negligenciadas tropicales”, y en los eventos de salud colectiva asociados: Dengue, Zika, enteroparásitos, zoonosis parasitarias y virales, fiebre amarilla, leishmaniasis cutánea y visceral, parasitosis transmitidas por moluscos, animales venenosos, venenos y accidentes, enfermedad de Chagas, nutrición, ciencias sociales y salud. Los resultados se publicaron en revistas científicas, congresos e informes técnicos.
|
|
- |
Se participó en la coordinación de actividades programáticas de leishmaniasis, dengue, Zika, orugas urticantes y accidentes con animales silvestres a nivel local y nacional. Se realizaron rotaciones para médicos de Argentina y Estados Unidos de América. Se integró en calidad de miembro en grupos asesores de Organización Panamericana de la Salud, Organización Mundial de la Salud y Colaboración Global de Investigación para la Prevención de Enfermedades Infecciosas (Global Research Collaboration for Infectious Disease Preparedness).
|
|
- |
Se desarrollaron capacitaciones directas y evaluaciones de calidad técnica: Se defendieron cuatro tesis con dirección de INMeT. Se instrumentó el Programa de rotación médica INMeT- Hospital SAMIC "Marta Schwarz" de Puerto Iguazú con 4 rotantes, y la rotación en medicina tropical. Se realizaron talleres de erucismo, diseño experimental y escritura de trabajos científicos, ciencias sociales y pueblos indígenas, modelos lineales mixtos, y se participó en cátedras de las Universidades Nacionales de Tucumán, La Plata, Córdoba, Buenos Aires, Litoral y en la Universidad Federal de Integración Latinoamericana, en la República Federativa de Brasil. Se evaluaron 41 artículos científicos presentados a revistas internacionales, y 38 proyectos de investigación para organismos de ciencia y técnica nacionales e internacionales.
|
|
- |
Con relación a la difusión del conocimiento, además de las publicaciones en revistas científicas con referato (23), se coeditaron libros de salud pública y pueblos indígenas, y de índices antropométricos. Se encuentran en edición libros de actualización en mosquitos, vivienda y salud, y actualización de Zika. Se presentaron 27 resúmenes en congresos nacionales e internacionales, y actividades de difusión para comunidad (folletos, notas radiales y redes sociales). Se presentaron informes 22 informes técnicos por demanda. |
El gasto devengado, por otra parte, fue de solo el 8,3% del crédito vigente; el 72% se concentró en Gastos en Personal y el 14% en Transferencias a universidades nacionales; el resto se distribuyó en los restantes rubros del gasto.
Programa: Prevención y Control de Enfermedades Crónicas y Riesgos para la Salud
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad
de |
Meta |
Meta |
% |
|
118.411.473 |
86.520.709 |
73,1 |
Apoyo para Capacitación en Provincias |
Curso |
16 |
0 |
0,0 |
|
Persona Capacitada |
500 |
0 |
0,0 |
||||
|
Difusión de Información en Educación para la Salud |
Documento Producido |
2 |
1 |
50,0 |
|||
|
Telleres de Cooperación Técnica en APS/Salud Mental |
Participante |
12.000 |
50.957 |
49,6 |
|||
|
Asistencia con Medicamentos al Paciente Miasténico |
Paciente Asistido |
900 |
710 |
78,9 |
|||
|
Asistencia con Medicamentos de Primera Elección contra la Tuberculosis |
Tratamiento Distribuido |
12.000 |
12.000 |
100,0 |
|||
|
Asistencia con Medicamentos contra la Tuberculosis Multirresistente |
Tratamiento Distribuido |
180 |
135 |
75,0 |
|||
|
Asistencia con Medicamentos contra la Influenza A (H1N1) |
Tratamiento Distribuido |
200.000 |
99.500 |
48,8 |
|||
|
Asistencia Financiera a Proyectos de Salud Mental |
Proyecto Financiado |
40 |
0 |
0,0 |
Por medio de este programa se apoya el desarrollo de actividades de prevención y promoción de la salud y de control de la morbimortalidad atribuible a enfermedades prioritarias y prevalentes, se desarrolla el Sistema Nacional de Vigilancia Epidemiológica (SINAVE) con cobertura nacional, se promueven acciones educativo-sanitarias en todos los ámbitos y jurisdicciones del país y se promueven estilos de vida saludables.
Las acciones de educación para la salud tienen el propósito de promover, en todos los sectores y niveles de la sociedad, especialmente en lo que hace a grupos en situación epidemiológica de riesgo mayor, la adquisición de conocimientos, hábitos, actitudes y comportamientos favorables para un mejor nivel de salud y de calidad de vida. A tal fin se desarrollan, a través de las dependencias provinciales en la materia, acciones de capacitación y de producción de materiales educativo. En este ejercicio las actividades de Apoyo a la Capacitación en Provincias se vieron impedidas debido a que no se realizaron las transferencias de fondos previstas a las provincias. Este hecho dificultó también la Difusión de Información en Educación para la Salud.
Por otra parte, el Programa de Atención al Paciente Miasténico, creado en 2004, brinda asistencia a pacientes que padecen Miastenia Gravis, una enfermedad neuromuscular crónica autoinmune, cuya complicación más severa genera un deterioro importante en la calidad de vida de los pacientes. Las acciones se orientan a la prevención de estas complicaciones, por medio de la entrega de medicamentos y el fortalecimiento de las capacidades de los equipos de salud para el diagnóstico precoz de la enfermedad y la orientación del enfermo y su entorno socio familiar. La provisión de medicamentos (bromuro de piridostigmina) contribuye a reducir la morbimortalidad y modificar la evolución de la enfermedad en los pacientes que se atienden en el subsistema público de salud. Durante 2016, a solicitud de las jurisdicciones provinciales, se dio Asistencia con Medicamentos al Paciente Miasténico, a un promedio de 710 personas, presentándose un desfavorable desvío con respecto a lo programado (-21,1%), lo cual es relativo la dinámica del padrón de beneficarios. El mismo está sujeto a cambios que se relacionan con los nuevos pacientes diagnosticados por los efectores, por los ajustes derivados de la finalización del tratamiento, la baja de pacientes por su ingreso a obras sociales, el incumplimiento de los requisitos, la suspensión o abandono del tratamiento, entre otros factores.
El programa contribuye, también, a ejercer la conducción del Sistema Nacional de Vigilancia Epidemiológica (SINAVE) con cobertura nacional, a través de unidades centinela y vigilancia focalizada sobre retrovirus humanos (VIH-SIDA y enfermedades de transmisión sexual) y enfermedades transmisibles por vectores, zoonosis y patologías prevalentes (tuberculosis, hepatitis, meningitis, brotes de enfermedades alimentarias, hantavirus, parálisis fláccidas, infecciones respiratorias agudas).
En 2016 se continuó con la edición y difusión semanal del Boletín Integrado de Vigilancia, (números 291 a 340). Se sistematizó, analizó y difundió información referida a enfermedades prioritarias epidemiológicamente. Se promovió la recolección de los datos de vigilancia en todos los centros asistenciales del país, para desarrollar y mantener mecanismos efectivos y oportunos de análisis de datos provenientes de la notificación de enfermedades de denuncia obligatoria. Asimismo, se desarrollaron indicadores, a fin de monitorear la situación de salud y la gestión del sistema. Resulta importante destacar la capacitación en las temáticas de Dengue y Chikungunya, en virtud de la demanda de información por parte de la población. Se llevaron a cabo talleres y grupos de trabajo con relación a enfermedades zoonóticas y se efectuaron publicaciones y estrategias de difusión para la prevención y el control de las mismas, entre otras acciones realizadas en diversas temáticas.
Por otra parte, se garantiza la Asistencia con Medicamentos de Primera Elección para la Tuberculosis en dos entregas anuales y en distintas presentaciones (etambutol, estreptomicina, isoniacida, rifampicina, pirazinamida); y la Asistencia con Medicamentos contra la Tuberculosis Multirresistente, que se efectúa de acuerdo a los casos que se van notificando. Esta última producción se ejecutó en un 75% de lo planificado, por demoras en el ingreso de los medicamentos.
Asimismo, la Asistencia con Medicamentos contra la Influenza registró una subejecución que ronda el 50% de lo previsto en razón de que el requerimiento de oseltamivir para el segundo y tercer trimestre fue menor a lo esperado, debido a que el brote de influenza terminó antes de lo esperado.
Por otra parte, la Ley Nº 26.657 de Salud Mental, sancionada en el año 2010, protege el derecho de las personas con sufrimiento mental y promueve su tratamiento desde una perspectiva integral que busca de superar las prácticas manicomiales. En ese contexto, se creó la Dirección Nacional de Salud Mental y Adicciones que elaboró el Plan Nacional de Salud Mental, aprobado mediante la Resolución Ministerial N° 2.177/2013. Durante el año, se dio continuidad a las acciones de cooperación técnica con las provincias, para brindar al recurso humano del primer nivel de atención estrategias de intervención con relación a las diferentes problemáticas de la salud mental. En los mismos participaron miembros de las comunidades educativas, profesionales del ámbito de la salud pública y habitantes de las distintas localidades ubicadas en las provincias de Chaco, Corrientes, Entre Rios, Jujuy y Ciudad de Buenos Aires. La ejecución de los Talleres de Cooperación Técnica en APS/Salud Mental fue inferior a lo previsto debido a la reestructuración de los equipos de las diferentes provincias por el cambio de gestión en los niveles de gobierno y las nuevas programaciones de estas jurisdicciones.
La propuesta de Asistencia Financiera a Proyectos de Salud Mental no llegó a concretarse debido a dificultades en el financiamiento de los proyectos; si bien desde el área se realizaron tareas de promoción para subsidios de viviendas tuteladas, esas gestiones no llegaron a concretarse en el ejercicio. Entre otras acciones, se siguió adelante con el Observatorio de Salud Mental y Adicciones, con el objetivo de buscar y usar información en la toma de decisiones, aumentando la utilidad, el rendimiento y el mejor uso de la información.
Los principales gastos del programa estuvieron dirigidos a la Prevención y Vigilancia Epidemiológica (65%) y a las acciones vinculadas con la salud mental de la población (10,4%).
Programa: Investigación y Desarrollo de los Laboratorios de Producción Pública
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
4.721.893 |
4.463.730 |
94,5 |
Apoyo para Capacitación en Provincias |
Curso |
7 |
4 |
57,1 |
|
Persona Capacitada |
700 |
65 |
9,3 |
||||
|
Elaboración y Difusión de Materiales sobre Producción Pública de Medicamentos |
Folleto |
1.000 |
145 |
14,5 |
Por medio de este programa, que ejecuta la Agencia Nacional de Laboratorios Públicos (ANLAP), se plantea aprovechar la capacidad de laboratorios públicos de producción a nivel nacional y provincial, coordinar y planificar la producción pública, según la demanda, las normas regulatorias del sector, la incorporación de tecnología, el uso adecuado de los recursos y el menor costo.
En 2016, a partir el cambio de conducción política se decidió el cese en sus las funciones del Directorio de ANLAP y la reestructuración programática. Este hecho demoró la ejecución presupuestaria, hasta su reorganización hacia el final del año, afectando la ejecución de las producciones físicas.
No obstante lo expresado, se destacan los siguientes eventos realizados a lo largo del año:
|
- |
Curso sobre elaboración de formas sólidas. |
|
- |
Presentación del vademécum y las capacidades de los laboratorios de producción pública de medicamentos, para difundir la propuesta de la producción pública frente a las necesidades de municipios de la provincia de Buenos Aires. |
|
- |
Laboratorio Prozome: proyecto de expansión y eje de la producción pública en la región patagónica. |
|
- |
Monitorear del grado de evolución de proyectos destinados a: modernización y/o construcción de plantas, incorporación de equipamiento, mejora de formulaciones de productos, desarrollo y estabilidad de nuevas formulaciones y medicamentos huérfanos. |
Por otra parte, se realizaron las siguientes intervenciones:
|
- |
Laboratorios Puntanos (provincia de San Luis): Evaluación de alternativas para procesos de compresión directa. |
|
- |
Laboratorios Prozome (provincia de Río Negro): En el marco de la ¨Campaña Nacional contra la Tuberculosis 2017¨ solicitó colaboración para la producción de antituberculostáticos. |
|
- |
Laboratorio LIF (provincia de Santa Fe): Se participó como soporte en estudios para la formulación de medicamentos; en la programación de un curso sobre formulaciones sólidas y en gestiones para permitir la entrega de comprimidos de morfina y metadona a la provincia de Buenos Aires. |
|
- |
Laboratorio LEM (provincia de Santa Fe, ciudad de Rosario): Se participó en la evaluación de proveedores de principios activos en falta en el mercado local y en asesoramiento en aspectos relacionados con la planta de parenterales de gran volumen. |
|
- |
Instituto Biológico ¨Dr. Tomás Perón¨ (provincia de Buenos Aires): Asistencia técnica en la en la gestión de la adquisición de equipamiento y para el desarrollo de comprimidos de mebendazol, entre otras cuestiones. |
El gasto del programa se concentró en Gastos en Personal (97,7%).
2- Organismos Descentralizados
Centro Nacional de Reeducación Social (CENARESO)
Programa: Asistencia Integral y Prevención en Drogadicción
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
229.181.725 |
209.248.464 |
91,3 |
Capacitación Profesional Técnica |
Curso |
350 |
454 |
129,7 |
|
Persona Capacitada |
5.000 |
6.126 |
122,5 |
||||
|
Acciones de Prevención en la Comunidad |
Taller |
450 |
581 |
129,1 |
|||
|
Persona Asistida |
975 |
1.125 |
115,4 |
||||
|
Asistencia Financiera para Investigaciones |
Investigación Realizada |
10 |
13 |
130,0 |
|||
|
Admisión a la Demanda Espontánea |
Paciente Asistido |
19.000 |
18.077 |
95,1 |
|||
|
Asistencia Ambulatoria por Consultorios Externos |
Paciente Asistido |
570 |
728 |
127,7 |
|||
|
Asistencia Ambulatoria en Centro de Día |
Paciente Asistido |
85 |
82 |
96,5 |
|||
|
Asistencia a Internados de Tiempo Completo |
Paciente Asistido |
140 |
164 |
117,1 |
|||
|
Asistencia para Reducción de Riesgo y Daño (Casa Amigable) |
Paciente Asistido |
200 |
306 |
153,0 |
|||
|
Asistencia para la Reinserción Social (Casa de Medio Camino) |
Paciente Asistido |
20 |
8 |
40,0 |
|||
|
Asistencia Financiera para la Externación (Vuelta a Casa) |
Paciente Asistido |
25 |
14 |
54,0 |
|||
|
Proyectos de Inversión |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
En el marco de las políticas públicas nacionales en salud del Ministerio de Salud de la Nación y de la Ley de Salud Mental Nº 26.657, en 2016, se plantearon los siguientes propósitos para esta institución (ex CENARESO), actual Hospital Nacional de Salud Mental y Adicciones “Lic. Laura Bonaparte”:
|
- |
Definir, planificar y desarrollar acciones para la prevención, resguardo y atención en lo referente a la salud mental y las adicciones a través de un abordaje integral, interdisciplinario e intersectorial, y consolidar a la institución como modelo en ese enfoque de atención en la problemática de las adicciones.
|
|
- |
Brindar asistencia integral al paciente con consumos problemáticos y su grupo familiar antes, durante y después del tratamiento, desarrollando acciones preventivas en la comunidad y alertando acerca del riesgo del uso indebido de sustancias, con acento en la atención sanitaria de grupos vulnerables, tales como niños, adolescentes y mujeres, a través de estrategias específicas.
|
|
- |
Capacitar técnica y profesionalmente a los recursos humanos en el ámbito jurisdiccional local y con asiento en las distintas provincia y desarrollar acciones de docencia e investigación, a fin de garantizar el posicionamiento de la institución como Centro Nacional de Referencia en Salud Mental y Adicciones, tanto en el funcionamiento asistencial como en la dimensión científico-técnica, estableciendo articulaciones con instituciones públicas de todo el territorio nacional.
|
Las principales acciones se despliegan en las áreas de Prevención y Asistencia.
|
- |
Prevención: En este primer nivel de atención, el trabajo se centra en la promoción y la prevención específica e inespecífica. Es concebido como la puerta de acceso a otros niveles de salud más complejos con los que cuenta la institución, debiendo resultar accesibles y eficaces para toda la comunidad. Las modalidades de intervención son tres: promoción, prevención y atención primaria. La intervención de Atención Primaria de la Salud (APS) ofrece la oportunidad de trabajar los vínculos familiares, sociales y laborales, entendiéndolos como parte de la salud integral. En este sentido, se definió la conformación de equipos: territoriales, de consultorios móviles -Programa Unidades Móviles para la Atención de la Niñez y la Adolescencia en Riesgo (UMANAR), y en escuelas -Programa “El Hospital llega a la Escuela”. |
Las metas físicas que dan cuenta de estas Acciones de Prevención en la Comunidad, muestran que se superó lo programado en cuanto a la cantidad de talleres realizados (29,1%) y de personas asistidas (15,4%), debido a que se incorporaron acciones en las escuelas y a través de las unidades móviles, que se suman a los talleres que se realizan en el primer nivel de atención.
El área de Asistencia incluye los siguientes servicios:
|
- |
Servicio de Guardia Interdisciplinaria: El organismo cuenta con una guardia interdisciplinaria que atiende urgencias y emergencias, tanto externas como internas. Funciona todos los días del año las 24 horas. En 2016 se dio respuesta a 21.323 consultas.
|
|
- |
Servicio de Atención a la Demanda Espontánea: Este dispositivo es llevado adelante por un equipo interdisciplinario que recibe el pedido de quien concurre a la institución, sin turno previo. Es decir, no se programa la admisión, se recibe a la persona con una primera escucha de lunes a viernes de 8 a 20 horas. Las acciones se desarrollaron en el orden de lo programado.
|
|
- |
Grupos de Espera para pacientes, familiares y parejas: Es un dispositivo grupal de acompañamiento, reflexión y circulación de la palabra, coordinado por el dispositivo de Atención a la Demanda Espontánea. Contiene a las personas en el tiempo de espera desde la derivación del equipo hasta la atención en Consultorios Externos u Hospital de Día. Surge como respuesta a la alta demanda de consultas que no podían ser satisfechas en su totalidad con los servicios de la institución.
|
|
- |
Dispositivo Ambulatorio de Niñez y Adolescencia: Este dispositivo está orientado a la atención de problemas graves en la constitución subjetiva, y/o con problemas a nivel del lazo social en la niñez y la adolescencia. Se brinda Atención a la Demanda Espontánea, tratamiento en Consultorios Externos y atención en Hospital de Día a personas de hasta 17 años de edad. El dispositivo está ubicado en Salcedo 3.268, en la Ciudad Autónoma de Buenos Aires y funciona de lunes a viernes de 8 a 20 horas.
|
|
- |
Servicio de Consultorios Externos: Es un dispositivo ambulatorio de segundo nivel de atención con intervención interdisciplinaria, conformada por psiquiatras, psicólogos, trabajadores sociales, enfermeros, terapistas ocupacionales y orientadores laborales. Funciona de lunes a viernes de 8 a 20 horas y ofrece tratamientos individuales, terapias grupales y orientación familiar. En 2016 asistieron 728 pacientes en promedio a lo largo del año, lo que superó las previsiones iniciales.
|
|
- |
Hospital de Día: El dispositivo de Hospital de Día se concibe como la asistencia ambulatoria de mayor complejidad e intensidad en tanto internación diurna. Funciona de lunes a viernes de 9 a 18 horas. Los pacientes pueden asistir tiempo completo o medio día, según el plan terapéutico de cada caso. En 2016, fueron asistidos en promedio 82 pacientes en promedio a lo largo del año.
|
|
- |
Programa Unidades Móviles para la Atención de la Niñez y la Adolescencia en Riesgo (UMANAR): cuenta con dos equipos interdisciplinarios: uno que trabaja con la niñez y la adolescencia víctima de violencia física, psíquica y/o sexual, y otro está orientado a abordar las problemáticas de los niños y adolescentes en conflicto con la Ley Penal. En octubre del año 2016 se lanzó una línea telefónica gratuita y de alcance nacional para el contacto entre instituciones: 0800-999-862627.
|
|
- |
Internación de Niños y Adolescentes: Actualmente, el edificio de internación de niños y adolescentes se encuentra en proceso de ampliación (de 6 a 12 camas) y construcción de un salón de usos múltiples. Se proyecta su pronta inauguración. Este dispositivo viene a completar la oferta de atención para la población infanto-juvenil.
|
|
- |
Internación Aguda: En el dispositivo, se realiza un tratamiento intensivo e integral del episodio agudo: excitación psicomotriz, descompensación psicótica, consumo compulsivo de sustancias, episodios de urgencia subjetiva, situaciones en las que se objetiva el riesgo, etc. El abordaje de intervención se propone estabilizar el cuadro clínico focalizando en la evaluación diagnóstica psicosocial, sentar las condiciones de posibilidad de adherencia a un tratamiento y elaborar un plan terapéutico específico acorde a la singularidad de cada caso. Finalmente, se organiza la derivación asistida a dispositivos del hospital y/u otras instituciones cercanas al lugar de residencia del paciente priorizando el restablecimiento del lazo social del sujeto.
|
|
- |
Internación: Este dispositivo recibe a los pacientes con un cuadro clínico que requiere de mayor tiempo de internación. Durante 2016, se sumaron a la oferta ya existente en dicho dispositivo, un taller de carpintería, un taller de huerta (en articulación con el Instituto Nacional de Tecnología Agropecuaria), un taller de fotografía, un proyecto de biblioteca y un periódico mural. Además, con el apoyo del Programa Inclusión Cultural del Gobierno de la Ciudad de Buenos Aires, en el Espacio Cultural del Sur hay una oferta de talleres para pacientes (canto, tango, entre otros). La Atención a Internados de Tiempo Completo registró un promedio de 164 pacientes en 2016, superando en un 17,1% lo programado, lo cual se relaciona con la puesta en funcionamiento de uno de los edificios de internación que se encontraba en reparación y con el aumento en la demanda de asistencia.
|
|
- |
Casa de Medio Camino: Se trata de un dispositivo intermedio entre el tratamiento dentro del Hospital y la comunidad. Está pensado para aquellos pacientes que, teniendo la condición de alta, no cuentan con un grupo familiar receptivo. Consiste en reforzar los lazos y vínculos familiares y laborales, además de la promoción de una mayor autonomía e inclusión del sujeto social. En 2016 se ha asistido a un promedio de 8 pacientes en dicho dispositivo; el desvío (-60%) se debe a que no se abrieron nuevas casas durante el ejercicio.
|
|
- |
Taller Socioproductivo: tiene como objetivo principal reconstruir el lazo social, promover un cambio en la posición subjetiva del paciente y reforzar su vínculo con lo laboral. Se reimpulsó el taller de Cerámica y se compraron una máquina de coser industrial y un pirograbador, en virtud de los cuales aumentó la cantidad y variedad de productos elaborados.
|
|
- |
Programa “Vuelta a Casa”: pretende facilitar el regreso al hogar y contribuir al sostenimiento y manutención del paciente, y en este sentido, está orientado hacia su autonomía e inclusión socio comunitaria. El objetivo del Programa es propender a la reconversión paulatina y gradual del modelo de atención hospitalario, reparando los efectos de la institucionalización crónica e incorporar alternativas y modalidades de tratamiento que promuevan el desarrollo personal y la integración social y disminuyan a la vez el aislamiento y fragmentación social de los sujetos. El promedio anual fue de 14 pacientes debido a que ante el cambio de gestión se realizó un reacomodamiento del programa y sus beneficiarios, no obstante, en el último trimestre del 2016, se logró brindar la asistencia financiera a 25 pacientes que era la cantidad programada. |
Asimismo, los pacientes que se atienden en los distintos dispositivos de la institución recibieron en 2016 cobertura de: Clínica médica, Diagnóstico por Imágenes, Laboratorio (se efectuaron 4.558 prestaciones), Farmacia, Nutrición (se atendieron 534 consultas), Odontología (se efectuaron 1.214 prestaciones), Jurídico Asistencial (se dio respuesta a 1.026 pedidos de informes y se realizaron entrevistas a los pacientes).
En el marco de las acciones de Formación Permanente en Salud Mental y Adicciones, el Hospital busca constituirse como referente nacional en la materia e impulsa la creación de una red de formación y asistencia, capacita a sus agentes profesionales, técnicos y administrativos y a destinatarios en todo el territorio nacional. Se llevan a cabo cursos, charlas y talleres presenciales, ateneos clínicos, formación en entornos virtuales y a través de la red Telesalud del Ministerio de Salud de la Nación. Se desarrolla, también, una residencia interdisciplinaria en salud mental, de tres años de duración, destinada a profesionales de distintas disciplinas. Por otra parte, en 2016 egresó el primer grupo de especialistas formados en el Hospital y se produjo el ingreso a la residencia de 14 profesionales. Asimismo, se realizaron 13 investigaciones y se promovieron nuevas, en base a lineamientos priorizados: Dispositivos de Internación de Niños y Adolescentes, Adicciones en Adultos Mayores y Clínica con Niños y Adolescentes.
Finalmente, con respecto a las mejoras edilicias, durante el año 2016 se continuó con las reformas, adecuaciones y puesta en valor de distintos sectores: Galerías y luminarias, señalética, ampliación del edificio de internación de niñez y adolescencia para pasar de 6 a 12 camas y construir un salón de usos múltiples y remodelación de un edificio donde funcionará el Servicio de Formación.
Hospital Nacional “Dr. Baldomero Sommer”
Programa: Atención a Pacientes
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición |
Unidad de |
Meta |
Meta |
% |
|
665.829.365 |
567.367.539 |
85,2 |
Atención de Pacientes Internados |
Egreso |
1.480 |
1.238 |
85,4 |
|
Atención de Pacientes Ambulatorios |
Consulta Médica |
168.000 |
132.359 |
78,8 |
|||
|
Intervenciones Quirúrgicas |
Procedimiento Realizado |
1.620 |
1.600 |
98,8 |
|||
|
Atención de Pacientes Ambulatorios en Centros de Atención Primaria |
Consulta Médica |
51.000 |
32.522 |
63,8 |
|||
|
Alojamiento de Personas en Casas del Hospital - Ley 22.964 |
Persona Alojada |
220 |
205 |
93,2 |
|||
|
Internación de Pacientes en Salas - Ley 22.964 |
Paciente Internado |
37 |
53 |
143,2 |
|||
|
Proyectos de Inversión |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
El Hospital Nacional “Dr. Baldomero Sommer” (HNBS) es hoy un hospital polivalente de mediana complejidad que se integra a la red de efectores de su área de influencia sin perder su especialización en la prevención, tratamiento, rehabilitación e investigación de pacientes con enfermedad de Hansen y con la perspectiva de incluir el tratamiento de enfermedades crónicas no transmisibles. Además, continúa con la función de asilo para enfermos desarraigados de su familia y sin inserción en la sociedad debido a la estigmatización que signó a la lepra. Para ese fin cuenta con viviendas particulares en barrios ubicados en el predio donde funciona el hospital, habitadas por pacientes con Hansen y sus familiares.
El Sommer se fundó en el año 1941 como un Hospital-Colonia monovalente, exclusivamente dedicado al tratamiento del enfermo de lepra bajo la modalidad de aislamiento. Con el advenimiento de los antibióticos se abandonó esta modalidad y la enfermedad tiene hoy un tratamiento predominantemente ambulatorio que permite evitar la aparición de otras afecciones que la acompañan, lo que hace que se reduzca notablemente la demanda de internación de personas con Hansen. Hacia el año 1998 se empezó a cubrir a la comunidad en general.
La producción hospitalaria se expresa a través de tres tipos servicios. En primer lugar la atención ambulatoria, de internación y de prácticas quirúrgicas de pacientes en el hospital. En segundo término, se distinguen de manera específica los pacientes con Hansen atendidos bajo dos modalidades, la internación en pabellones y el alojamiento en casas particulares. En tercer lugar, se considera la atención de pacientes ambulatorios efectuada en el marco de la estrategia de Atención Primaria de la Salud y que tiene lugar en centros y postas de salud de su área programática.
La producción del hospital fue creciendo en todas las áreas de atención, excepto con relación a la atención a los pacientes con Hansen, que decreció levemente. En el primer caso, las principales razones son la mayor demanda de la población, fundamentalmente de los municipios de General Rodríguez, Moreno, Merlo y Luján y los problemas que experimentan otros efectores de la zona para atenderla. El HNBS se ha convertido en una referencia sanitaria de creciente importancia para esta población. En el segundo caso, las razones son el envejecimiento y la muerte de los antiguos pacientes con Hansen que hicieron su vida en el hospital-colonia y que siguen en el hospital.
Durante el año 2016, la Atención de Pacientes Internados (no Hansen), medida en términos de egresos hospitalarios disminuyó, ubicándose por debajo de la meta anual (-14,6%). Esta diferencia se explica por la limitación que representa el deterioro de los pabellones de internación y la falta de adecuación estructural ante patologías clínicas que necesitan aislamiento (fundamentalmente respiratorias). Asimismo, disminuyeron los pacientes internados en el servicio de cirugía, a causa de la rotura de la mesa de anestesia y del cierre parcial de los quirófanos en el período invernal por falta de calefacción, debido a desperfectos en los aires acondicionados centrales por fluctuaciones en la tensión eléctrica, ocasionadas por la antigüedad del tendido de cables eléctricos.
Pese a los contratiempos descriptos, en el caso de las Intervenciones Quirúrgicas, prácticamente se alcanzó la meta propuesta (-1,2%). Esto se debió a la gran cantidad de cirugías realizadas durante el primer trimestre (prácticamente se duplicó lo esperado para ese período) y en el último trimestre, cuando se solucionaron los problemas enunciados, fundamentalmente el de la alimentación eléctrica, con la instalación de un cable de características y dimensiones apropiadas para los quirófanos exclusivamente.
Las meta referida a la Atención de Pacientes Ambulatorios en el segundo nivel de atención (medida por las consultas externas en el hospital) sufrió un desvío negativo de -21,2% debido, fundamentalmente, a dos motivos: por un lado, la limitación que representa la falta de consultorios, ya que la expansión de la cantidad de población que se atiende en el hospital no fue acompañada de la correspondiente readecuación edilicia; en segundo término, debe mencionarse una reducción de los recursos humanos que no ha logrado recomponerse.
En cuanto a la meta referida a la Atención de Pacientes Ambulatorios en Centros de Atención Primaria, sigue presentando un desvío negativo (-36,23%) aunque se mejoró con respecto a 2015 (-56%). El desvío se debe a la reducción recursos humanos por renuncias de médicos generalistas y por problemas de índole operativa en terreno. Se espera una mejora de esta producción para el año 2017 a partir de la incorporación de profesionales, la creación de centros de atención primaria para fomentar la atención en los barrios del hospital y la incorporación de la atención extramuros del servicio de dermatoleprología, en la búsqueda de pacientes hansenianos que permanecen sin diagnóstico.
Por otra parte, la producción de servicios de atención a pacientes de Hansen se vinculan entre sí, mientras decrece el Alojamiento de Personas en Casas del Hospital se incrementa la Internación de Pacientes en Salas. Esto se debe a la alta vulnerabilidad de los pacientes que habitan viviendas particulares, longevos en su mayoría, lo cual conduce a internaciones en los pabellones a causa de patologías intercurrentes o por la pérdida de su autovalía, ya sea a causa de la edad o porque sufren complicaciones neurológicas severas propias de la enfermedad de Hansen.
Cabe destacar la atención extramuros que ofrece el servicio de dermato-lepralogía del hospital en su búsqueda de pacientes que permanecen sin diagnóstico de la enfermedad. Asimismo, se desarrolla el proyecto Rayuelas, para la contención de niños y adolescentes que viven en los barrios del hospital; mientras que los adultos de tercera edad cuentan con un espacio para realizar actividades lúdicas, gerontogimnasia y ergoterapia, expresión plástica, fortalecimiento de la comunicación y salidas recreativas y terapéuticas.
En materia de equipamiento, durante 2016 se adquirió aparatología médica de importancia para la asistencia de la población, en los siguientes servicios: oftalmología (ecógrafo oftalmológico, refractómetro, lámpara de hendidura, vitréctomo de ultrasonido); cirugía (mesa de anestesia, ecógrafo tipo doppler color, arco en C); diagnóstico por imágenes (sistema operativo para el equipo de rayos X, mamógrafo de última generación); urología (aparatología para prácticas de urodinamia); gastroenterología (videoendoscopio) y neumonología (videobroncoscopio).
Finalmente, el HNBS participa en el campo de la docencia e investigación (cursos, congresos, jornadas) y en la formación de profesionales de la salud, tanto en lo referido a lepra como a residencias en medicina general.
Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT)
Programa: Control y Fiscalización de Medicamentos, Alimentos y Productos Médicos.
El objetivo principal del programa es garantizar que los medicamentos, alimentos y productos médicos a disposición de la población sean eficaces, seguros y que cumplan con los estándares de calidad establecidos. El mismo está constituido por 3 subprogramas. El gasto total, durante 2016, fue $ 696,1 millones, el 96,1% del crédito disponible.
En 2016, en términos generales, se continuaron desarrollando las actividades sustantivas referidas al registro, fiscalización, control y vigilancia de los productos, substancias, elementos y materiales que se consumen o utilizan en medicina, alimentación y cosmética humana y del contralor de las actividades, procesos y tecnologías que median o están comprendidas en estas materias. A tal fin, se realizó, de acuerdo a la demanda, la inscripción, autorización y habilitación de las personas físicas o jurídicas que intervienen en las acciones de aprovisionamiento, producción, elaboración, fraccionamiento, importación, exportación y depósito de los productos mencionados, fiscalizando la ejecución de dichas actividades, velando por el cumplimiento de las disposiciones legales, científicas, técnicas y administrativas comprendidas dentro del ámbito de las competencias de la ANMAT. El registro general del gasto comprendido en las acciones de coordinación y administración, fue el siguiente:
Coordinación y Administración (en pesos)
|
Crédito Final |
Gasto Devengado |
% Ej. |
|
687.645.748 |
668.718.325 |
97,3 |
Para fortalecer las capacidades de las jurisdicciones provinciales, se realizaron cursos específicos sobre las materias de competencia de la ANMAT, se elaboró y difundió información actualizada a través de publicaciones periódicas, página Web, correo electrónico, redes sociales, medios gráficos y el Programa ANMAT Responde, profundizando la divulgación de las actividades de este Organismo como agente de promoción y protección de la salud.
En el marco de ANMAT Federal, se continuó fortaleciendo tanto operativa como estructuralmente las delegaciones las provincias de Córdoba, Mendoza, Corrientes, Misiones y Santa Fe, con el fin de desarrollar las actividades de fiscalización y vigilancia sanitaria.
El Observatorio ANMAT continuó con las acciones de articulación científico-técnica, con el objetivo es acercar a las organizaciones académicas y científicas, convocar a foros y reuniones con representantes de distintas asociaciones de profesionales y entidades educativas, con el objetivo de identificar problemáticas y contribuir a su resolución. También, se promovió la investigación y desarrollo de temas de competencia de la ANMAT.
Se fomentaron las acciones de cooperación con otras agencias regulatorias intra y extra región y se consolidó la integración regional, poniendo énfasis en la relación e intercambio con los países miembros del Mercado Común del Sur (MERCOSUR) y de la Unión de Naciones Suramericanas (UNASUR). Asimismo, se desarrollaron las propuestas de cooperación con la Organización Panamericana de la Salud.
Se participó en diferentes ámbitos, con otros Estados, con referencia a la vigilancia sanitaria de Sustancias Sujetas a Control Especial (psicotrópicos, estupefacientes, precursores químicos y nuevas sustancias de control especial). Se produjeron intercambios con relación a Sustancias Químicas de Referencia y se elaboraron documentos en el ámbito de Farmacopea MERCOSUR, para el fortalecimiento de las farmacopeas de Brasil y Argentina y sus Laboratorios Nacionales de Control, con vistas a la creación de una Farmacopea Regional.
Se prosiguió con el monitoreo y la fiscalización del contenido de los mensajes publicitarios de los productos sujetos a vigilancia sanitaria (medicamentos de venta libre y bajo receta, alimentos, suplementos dietarios, cosméticos, productos de uso doméstico, productos odontológicos y dispositivos de tecnología), en todos los medios de comunicación tradicionales e interactivos.
Se brindó respuesta a oficios judiciales y se realizaron pericias analíticas.
Fueron elaboradas y publicadas en el Boletín Oficial, diversas normas a fin de regular las materias de su competencia.
A continuación se da lugar a un análisis más específico, desarrollado a partir de las principales producciones de los subprogramas presupuestarios del organismo.
Subprograma: Control y Fiscalización de Medicamentos, Cosméticos y Productos para Diagnóstico
- en pesos y magnitudes físicas-:
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
18.834.125 |
17.612.100 |
93,5 |
Control de Calidad de Productos |
Producto Analizado |
21.250 |
22.962 |
108,1 |
|
Control de Calidad de Establecimientos |
Establecimiento Inspeccionado |
2.640 |
2.962 |
112,2 |
|||
|
Inspección de Buenas Prácticas Clínicas Realizada |
40 |
25 |
62,5 |
||||
|
Autorización de Productos |
Producto Autorizado |
6.610 |
9.225 |
139,6 |
|||
|
Autorización de Comercialización Otorgada |
240 |
343 |
142,9 |
||||
|
Autorización de Buenas Prácticas Clínicas Otorgada |
1.700 |
1.156 |
68,0 |
||||
|
Habilitación de Establecimientos |
Establecimiento Habilitado |
50 |
104 |
208,0 |
El Instituto Nacional de Medicamentos (INAME) desarrolla acciones dirigidas a la prevención, resguardo y atención de la salud de la población, a través del control, la fiscalización y la vigilancia de la calidad de los medicamentos, ingredientes farmacéuticos activos, productos biológicos y materiales de partida; mediante la evaluación clínica, terapéutica y de calidad farmacéutica de los mismos, de estudios farmacotécnicos, biológicos, farmacológicos y toxicológicos; como así también de las actividades, procesos y tecnologías que se realicen en función de la elaboración, fraccionamiento, importación y/o exportación, depósito y comercialización de dichos productos.
Comprende el control de las plantas elaboradoras y/o importadoras de medicamentos y reactivos de diagnóstico, el control de muestras de los productos fiscalizados y el establecimiento de patrones nacionales y sustancias de referencia. Las acciones llevadas a cabo postulan que la población acceda a medicamentos seguros, eficaces, de calidad y con información adecuada.
Al analizar la ejecución física de este programa, que en líneas generales este año superó las previsiones, debe tenerse en cuenta que en algunas producciones la influencia de demanda es determinante. Con respecto a los Establecimientos, la Inspección de Buenas Prácticas Clínicas presenta una disminución con respecto a lo programado (-37,5) debido, fundamentalmente, a la reorganización del área de inspecciones de estudios clínicos; mientras que en lo atinente a Productos, la Autorización de Buenas Prácticas Clínicas registró menor ejecución (-32,0) porque ingresaron menos solicitudes que las esperadas y se trata de un trámite que se realiza a demanda de los interesados.
A continuación se detallan las principales acciones desarrolladas, tendientes a cumplir los objetivos de política presupuestaria formulados para el año 2016:
|
- |
Se continuaron realizando las acciones destinadas a establecer la trazabilidad de los medicamentos, prevenir riesgos por el uso de medicamentos ilegítimos, tendiendo a identificar en forma unívoca a cada unidad a ser comercializada para efectuar su seguimiento a través de toda la cadena de distribución y comercialización. Se trabajó con las provincias para que puedan utilizar la información como herramienta de fiscalización y se realizó capacitación y entrenamiento a los actores que informan al Sistema Nacional de Trazabilidad. |
|
- |
Se desplegaron acciones de farmacovigilancia para la detección temprana de problemas de seguridad de medicamentos, su calidad y posibles efectos adversos que pudieren |
|
- |
Se prosiguió con la implementación del Programa de Pesquisa de Medicamentos Ilegítimos tendiente a lograr la erradicación de productos falsificados, vencidos o importados ilegalmente. |
|
- |
Se consolidó el funcionamiento del Laboratorio de Control de Biológicos, Biotecnológicos y Radiofármacos del Instituto Nacional de Medicamentos (INAME). |
|
- |
Se fortaleció la capacidad operativa, se puso en funcionamiento el moderno instrumental de los laboratorios de control de calidad y se trabajó para optimizar los sistemas de inspecciones del INAME. |
|
- |
Se siguieron implementando las acciones del Plan ANMAT Federal con el objetivo de fortalecer la capacidad de regulación, fiscalización, control y vigilancia del organismo tanto a nivel nacional como provincial. |
|
- |
Se continuó con las acciones fiscalizadoras a través del mantenimiento y funcionamiento y de la operatividad de la Red Nacional de Fiscalización (RENAFI), mediante la vigencia de las Buenas Prácticas de Fabricación y Control de Medicamentos así como el control de productos de importación y de la cadena de distribución. |
|
- |
Se reforzó el programa de fiscalización y control de estudios de bioequivalencia entre medicamentos de referencia y medicamentos test y se trabajó en la redacción de normas a los efectos de ordenar el plexo regulatorio. |
|
- |
Se fortaleció el Programa de Desarrollo de Sustancias de Referencia de Medicamentos, y de estándares de impureza, para aumentar la cantidad de sustancias disponibles para la vigilancia sanitaria de la industria regulada. |
|
- |
Se diseñó el proyecto Medicamentos sin Prescripción: Del modelo tradicional a los nuevos escenarios de retroalimentación regulatoria. |
|
- |
Se continuó con la implementación de pruebas para el control de inmunobiológicos y la fiscalización de los medicamentos distribuidos por el Ministerio de Salud de la Nación, a fin de garantizar que los mismos posean los atributos de calidad requeridos. |
|
- |
Se fortaleció la capacidad operativa y la fiscalización de Sustancias Sujetas a Control Especial, psicotrópicos y estupefacientes, con la actualización de las listas oficiales de dichas sustancias. Asimismo, se avanzó en la implementación del Vale Federal, una herramienta informática que tiene por objetivo profundizar el control y fiscalización de psicotrópicos, estupefacientes, precursores químicos y toda otra sustancia sujeta a control especial. |
Subprograma: Control y Fiscalización de Alimentos y Productos Domisanitarios
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
16.043.556 |
8.286.938 |
51,7 |
Capacitación |
Persona Capacitada |
6.500 |
5.166 |
79,5 |
|
Control de Calidad de Productos |
Producto Analizado |
83.100 |
89.729 |
108,0 |
|||
|
Control de Calidad de Establecimientos |
Establecimiento Inspeccionado |
570 |
485 |
85,1 |
|||
|
Autorización de Productos |
Producto Autorizado |
4.508 |
4.502 |
94,7 |
|||
|
Habilitación de Establecimientos |
Establecimiento Habilitado |
54 |
285 |
527,8 |
El objeto del subprograma es controlar y fiscalizar, los alimentos acondicionados para su venta al público, los productos de uso doméstico y materiales en contacto con los mismos, de elaboración nacional o importados, para ser consumidos en el mercado interno y/o externo de acuerdo a la normativa vigente, conjuntamente con los organismos sanitarios de nivel nacional, provincial y municipal en el entorno del Sistema Nacional de Control de Alimentos (SNCA). El control preventivo de establecimientos y de los productos que allí se elaboran y comercializan resulta una de las principales misiones del Sistema.
En relación a la performance de las metas físicas durante el ejercicio 2016, las acciones de Capacitación arrojaron un desvío de -20,5%, debido a la dificultad de coordinar capacitaciones durante el primer trimestre por los múltiples cambios institucionales producidos en las jurisdicciones y municipios. El Control de Calidad de Establecimientos presentó un desvío de -14,9% que responde a un menor requerimiento de inspecciones a solicitud de los interesados (no programadas), como así también a la disminución de auditorías sanitarias programadas. La Habilitación de Establecimientos superó lo previsto (427,8%) porque se presentaron más solicitudes de inscripciones y modificaciones en el Registro Nacional de Establecimientos, debido a que en el mes de abril entró en vigencia una disposición (Disposición ANMAT 8403/15) que establece que los mismos deben estar actualizados, para poder tramitar el registro de un producto alimenticio, a través del Sistema de Información Federal para la Gestión del Control de Alimentos (SIFeGA).
A continuación se exponen las principales acciones desarrollas en línea con estos objetivos.
|
- |
Se fortalecieron los lineamientos estratégicos y el desarrollo del Programa Federal de Control de Alimentos. |
|
- |
Se continuó con el desarrollo, la implementación y la implantación a nivel país del Sistema de Información Federal para la Gestión del Control de Alimentos (SIFeGA). |
|
- |
Se afianzó el desarrollo y la articulación a nivel federal de la Red Nacional de Laboratorios Oficiales de Análisis de Alimentos (RENALOA). |
|
- |
Se llevaron a cabo las actividades para determinar el alcance y las líneas de trabajo a nivel federal de la Red Nacional de Protección de Alimentos (RENAPRA). |
|
- |
Se profundizó el desarrollo del Programa Federal de Vigilancia de contaminantes químicos, biológicos, de composición nutricional y rotulado de alimentos. |
|
- |
Se consolidó el espacio de encuentro federal de Educadores de Inocuidad y Calidad Nutricional de los Alimentos. |
|
- |
Se fortaleció el Programa de Calidad Nutricional de los Alimentos consolidando las líneas de acción a nivel país en materia de grasas trans, reducción de sodio, evaluación científica para la declaración de propiedades saludables y el desarrollo de las tablas composición de alimentos en Argentina. |
|
- |
Se continuó con el liderazgo a nivel federal de la actualización regulatoria a través de la Comisión Nacional de Alimentos (CONAL). |
|
- |
Se realizaron acciones tendientes a afianzar la estrategia de regulación y vigilancia integrada del comercio internacional en materia de alimentos, sobre la base de un sistema de auditoría, monitoreo y control preventivo basado en el análisis de riesgo y la gestión electrónica de las autorizaciones sanitarias. |
|
- |
Se continuó ejecutando el Programa de Monitoreo de Alimentos con el objetivo de disminuir la incidencia de las Enfermedades de Transmisión Alimentaria (ETA) en la población. |
|
- |
Se mantuvo la participación activa en la regulación regional e internacional de referencia en alimentos a través de los grupos de trabajo de MERCOSUR y el Codex Alimentarius (Organización Mundial de la Salud – Food Agriculture Organization). |
|
- |
Se continuó consolidando a los laboratorios del Instituto Nacional de Alimentos (INAL) con el objetivo de apuntalarlos en su rol de Laboratorio Nacional de Referencia. |
Subprograma: Control y Fiscalización de Productos Médicos
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
1.483.700 |
1.441.694 |
97,2 |
Control de Calidad de Productos |
Certificado Emitido |
22.800 |
21.597 |
94,7 |
|
Control de Calidad de Establecimientos |
Establecimiento Inspeccionado |
1.125 |
693 |
61,6 |
|||
|
Autorización de Productos |
Producto Autorizado |
3.100 |
4.259 |
137,4 |
|||
|
Habilitación de Establecimientos |
Establecimiento Habilitado |
400 |
838 |
209,5 |
Este subprograma se encarga de controlar, fiscalizar y vigilar la calidad de los productos médicos, como así también las actividades, procesos y tecnologías que se aplican en la elaboración, el fraccionamiento, la importación y/o exportación y el depósito de dichos productos, a fin de asegurar a la población la utilización de productos médicos de comprobada calidad, eficacia y seguridad.
En relación al desempeño de las mediciones físicas, el incremento que se registra en Autorización de Productos (37,4%) es atribuible a la reestructuración del área, a la implementación de medidas para verificar la productividad, a los entrenamientos que recibieron los regulados y los evaluadores por parte de organismos calificados. El aumento en la Habilitación de Establecimientos (109,5%) surge de contabilizar trámites de habilitación no contemplados en la proyección. Por otra parte, la merma del 38,4% en el Control de Calidad de Establecimientos responde a que se realizaron mayormente inspecciones de renovación de Buenas Prácticas de Fabricación, las cuales llevan más de un día de visita; además, el área tuvo bajas de personal disponibles para realizar inspecciones.
Durante 2016 se siguieron, entre otras, las siguientes líneas de trabajo:
|
- |
Se continuó con la fiscalización y control de establecimientos a través de inspecciones periódicas y con la capacitación interna a través del sistema de Formación Permanente en Vigilancia Sanitaria. |
|
- |
Se controlaron productos para su aprobación y en función de las vigilancias sanitarias que se desarrollan, con el objetivo de detectar tempranamente problemas de seguridad y eficacia y proteger la salud de la población. |
|
- |
Se fortaleció la fiscalización de los productos médicos existentes en el mercado. |
|
- |
Se llevó a cabo la verificación del stock de medicamentos, productos médicos y de la documentación, en los canales de distribución habilitados en todo el territorio nacional. |
|
- |
Se realizaron tareas de fiscalización en centros asistenciales de la Ciudad Autónoma de Buenos Aires a fin de verificar el estado en el Sistema Nacional de Trazabilidad (SNT) de medicamentos y productos médicos. |
|
- |
Se continuó con la verificación de legitimidad de productos y se realizaron notificaciones de prohibiciones de productos ilegítimos. |
|
- |
En relación a los productos cosméticos, se evaluó la calidad microbiológica de los mismos y se verificaron las buenas prácticas de producción, debido a su ubicuidad en diferentes rubros comerciales y al uso y distribución en la población. |
|
- |
Se optimizaron los procedimientos de evaluación para el registro de productos de higiene oral de uso odontológico, admisión de cosméticos y emisión de certificados de libre venta para exportación de productos. |
|
- |
Se veló por el cumplimiento de las Buenas Prácticas de Almacenamiento, Distribución y Transporte que resulten aplicables de conformidad con la normativa vigente. |
|
- |
Se colaboró con otras instituciones, fuerzas judiciales, policiales y áreas de salud de las distintas jurisdicciones provinciales realizando inspecciones en farmacias, droguerías, botiquines, entre otras. |
|
- |
Se evaluaron publicidades sobre los productos de incumbencia, observando si respetaban los criterios éticos establecidos en la normativa de referencia y si se sustentaban las propiedades de los productos promocionados. |
|
- |
Se prosiguió con la implementación de las Buenas Prácticas de Fabricación de Productos Médicos, Registro de Empresas y Registro de Productos, poniendo énfasis en la acreditación de laboratorios de ensayo y control de calidad de productos médicos |
Instituto Nacional Central Único Coordinador de Ablación e Implantes (INCUCAI)
Programa: Regulación de la Ablación e Implantes
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
181.756.632 |
160.052.877 |
88,1 |
Capacitación Profesional Técnica |
Curso |
30 |
0 |
0,0 |
|
Persona Capacitada |
300 |
0 |
0,0 |
||||
|
Administración del Registro de Donantes de Células Progenitoras Hematopoyéticas |
Donante Registrado |
42.000 |
1.979 |
4,7 |
|||
|
Procuración de Órganos |
Donante |
693 |
515 |
74,3 |
|||
|
Órgano Ablacionado |
1.940 |
1.530 |
78,9 |
||||
|
Procuración de Tejidos |
Donante |
504 |
487 |
96,6 |
|||
|
Tejido Ablacionado |
2.280 |
1.911 |
83,8 |
||||
|
Trasplante de Órganos |
Órgano Trasplantado |
1.649 |
1342 |
81,6 |
|||
|
Trasplante de Tejidos |
Tejido Trasplantado |
1.178 |
938 |
79,6 |
|||
|
Servicio de Información Telefónica |
Consulta |
45.000 |
43.547 |
96,8 |
|||
|
Elaboración de Materiales de Difusión |
Material Producido |
20 |
21 |
105,0 |
|||
|
Búsqueda de Donantes de Células Progenitoras Hematopoyéticas para Trasplante |
Trasplante Concretado |
110 |
83 |
75,4 |
|||
|
Trasplante no Concretado |
640 |
885 |
138,3 |
||||
|
Indicador de Resultados |
Unidad de |
Ejecutado anual |
|||||
|
Tasa de Donantes de Órganos |
Caso por Millón de Habitantes |
11,81 |
|||||
El Instituto Nacional Central Único Coordinador de Ablación e Implantes ejerce las funciones de promoción, regulación, coordinación y fiscalización de la actividad de donación y trasplante de órganos, tejidos y células en el ámbito nacional, garantizando la transparencia, equidad y calidad. El principal objetivo es la construcción de un sistema inserto en la estructura sanitaria, capaz de generar respuesta a la mayor y múltiple demanda.
Entre las principales tareas se destacan la confección y actualización de listas de espera de pacientes y el otorgamiento de habilitaciones y autorizaciones a establecimientos y equipos de profesionales para la práctica del trasplante. Asimismo, a través del Registro Nacional de Donantes de Células Progenitoras Hematopoyéticas (CPH) se organizan las búsquedas de donantes para pacientes con indicación de trasplante de CPH, coordinando el proceso de procuración y traslado de células para trasplante.
Durante el 2016 el INCUCAI y los 24 Organismos Provinciales continuaron trabajando para fortalecer, desarrollar y hacer sustentable la actividad de procuración y trasplante de órganos, tejidos y células en el sistema sanitario del país.
Con respecto a las actividades de donación y procuración de órganos y tejidos, en 2016:
|
- |
Se concretaron 515 procesos de donación de órganos y 487 de tejidos. |
|
- |
El 63,5% de las donaciones fueron multiorgánicas. |
|
- |
El índice de órganos procurados por donante fue 2,97. |
|
- |
En los procesos de procuración se ablacionaron 1.530 órganos y 1.911 tejidos (1.559 córneas, 176 corazones para válvulas y se realizaron 57 ablaciones de piel y 119 de huesos) |
|
- |
Los donantes provinieron de 192 establecimientos de todo el país. |
|
- |
El 82,3% de los donantes de órganos provinieron de establecimientos sanitarios de dependencia pública. |
|
- |
La Ciudad Autónoma de Buenos Aires, y las provincias de Mendoza, Tucumán, Misiones, Formosa, Neuquén, San Juan, Corrientes, Chubut, Jujuy y Santiago del Estero incrementaron su tasa de donantes PMH respecto al 2015. |
Las actividades de trasplante de órganos y tejidos arrojaron los siguientes resultados.
|
- |
1.694 pacientes recibieron un trasplante de órgano, incluyendo los trasplantes de órganos provenientes de donante fallecido y, también, los de donante vivo. |
|
- |
146 pacientes menores de 18 años y 382 mayores de 60 recibieron un trasplante de órganos. |
|
- |
Las obras sociales nacionales enmarcadas en la Superintendencia de Servicios de Salud financiaron el 24% de los trasplantes, mientras que el PAMI financió el 21% y las obras sociales provinciales el 20%. |
|
- |
Se realizaron 109 trasplantes cardíacos registrándose una marca histórica en esa actividad trasplantológica (fueron 106 trasplantes en 2015). |
|
|
Con relación a los tejidos, se realizaron 938 trasplantes de córneas. |
Atendiendo específicamente la actividad de procuración de órganos, la tasa de donantes de órganos (donantes fallecidos) ascendió a 11,81 casos por millón de habitantes (PMH), registrándose una baja con respecto a los últimos años. No obstante, el análisis evolutivo muestra que la procuración y trasplante de órganos es una actividad visible y que continúa consolidándose como una práctica habitual en el sistema sanitario de nuestro país. A continuación se expone una serie con la evolución de la tasa de donantes desde 2003 a 2016.
Indicador: Evolución de la Tasa de Donantes por Millón de Habitantes
|
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
|
7,95 |
10,57 |
10,55 |
11,68 |
12,35 |
13,06 |
12,46 |
14,29 |
14,64 |
15,10 |
13,46 |
13,01 |
13,75 |
11,81 |
Fuente: Memoria 2015 del INCUCAI: Población 2003/2009: Fuente INDEC. Estimaciones y proyecciones nacionales de población por sexo y edad. 201. Población 2010/2015: Fuente INDEC. Estimaciones y proyecciones nacionales de población por sexo y edad. Población 2016: 43.590.368
A continuación se sintetiza el resultado de la procuración y trasplante de órganos en 2016:
|
Donantes |
Órganos Procurados |
Órganos Trasplantados |
|
515 |
1.530 |
1.342 |
Tanto el resultado del indicador, como la comparación con la producción referida a la Procuración de Órganos (Donante: -25,7%; Órgano Ablacionado: 21,1%) y a Trasplante de Órganos (-18,1%) muestran una disminución con respecto a lo previsto, que se debe, fundamentalmente, al bajo nivel de procuración en algunas provincias. Las provincias de Chaco, Catamarca y Santa Cruz no tuvieron donantes en 2016; situación que fue tratada con sus representantes jurisdiccionales. Por otro lado, dos provincias importantes para la procuración estuvieron por debajo de la cantidad de donantes habituales: Santa Fe (52 donantes) y Buenos Aires (163 donantes); esta última se ubicó por debajo del promedio de la tasa de donantes de órganos (Buenos Aires: 9,68 PMH), siendo por su gran población, la que arrastra el promedio general del país. Con ambas provincias se está trabajando para aumentar los niveles de procuración.
Con respecto a la Procuración de Tejidos (Donante: -3,4%; Tejido Ablacionado: -16,2%) y a Trasplante Tejidos (fueron implantadas 938 córneas, -20,4%) la baja con respecto a lo previsto responde a la intención de mejorar la calidad de la procuración. Si bien esto repercute en la cantidad de los tejidos procurados, también disminuye la cantidad de tejidos que deben descartarse antes de implantar por su baja calidad.
Por otra parte, cabe destacar que se continuó con el fortalecimiento del sistema público de trasplante:
|
- |
El Ministerio de Salud distribuyó medicación inmunosupresora, a través del Programa Nacional de Seguimiento Postrasplante del INCUCAI, que tiene como objetivo asegurar el tratamiento a pacientes trasplantados sin cobertura formal de salud. |
|
- |
A través del Fondo Solidario de Trasplante, el Estado Nacional continuó transfiriendo recursos a las Provincias para fortalecer el sistema de Donación y Trasplante. |
En cuanto a las acciones referidas al Registro Nacional de Donantes Voluntarios de Células Progenitoras Hematopoyéticas (CPH), sólo pudieron ser registrados el 4,7% de los donantes previstos en la meta anual. Esto se obedece a que continuaba en trámite la para el envío de muestras de sangre, derivada de la contratación efectuada a fines de 2015 por convenio entre el Ministerio de Salud de la Nación y la OPS (Organización Panamericana de la Salud). Los estudios genéticos sobre las muestras de sangre de donantes captados por el Registro Nacional, tiene por fin incorporar nuevos donantes argentinos a la red internacional Bone Marrow Donor Worlwide (BMDW).
En 2016 se concretaron 949 trasplantes de Células Progenitoras Hematopoyéticas. De este total, 581 fueron autólogos, 285 alogénicos con donante emparentado y 83 alogénicos con donante no emparentado; estos últimos se obtuvieron a partir de las búsqueda realizada con la intervención del Registro Nacional de CPH, tal como se registra en el cuadro inicial. Asimismo, el Registro aportó 16 donantes argentinos, que permitieron que 8 pacientes de nuestro país y 8 pacientes extranjeros (de Francia, Alemania, Italia, Uruguay, Portugal y 3 de Estados Unidos) accedieran a un trasplante de CPH.
Finalmente, entre otras acciones se destacan las siguientes:
|
- |
Se desarrollaron diversas acciones para instrumentar la ley 26.928 de Protección Integral para Personas Trasplantadas, reglamentad por el Decreto 2266/2015. Argentina es el primer país en contar con un marco normativo que reconoce derechos y necesidades específicas de esta población.
|
|
- |
En el mes de noviembre se realizaron los XI Juegos Argentinos y VIII Latinoamericanos para Deportistas Trasplantados. Los juegos contaron con la participación de 400 competidores.
|
|
- |
Se organizó la convocatoria #Donarte, dirigida a estudiantes secundarios para presentar trabajos con imágenes y frases asociadas a la donación de órganos. Los seleccionados fueron difundidos a través de las redes sociales el 30 de mayo, Día Nacional de la Donación de Órganos.
|
Administración Nacional de Laboratorios e Institutos de Salud “Dr. Carlos Malbrán” (ANLIS)
Programa: Prevención, Control e Investigación de Patologías en Salud
Este programa contribuye a llevar adelante la misión primaria de la ANLIS, en relación a las políticas científicas y técnicas relacionadas con su competencia, conforme al Decreto N° 1628/96. El mismo está integrado por 11 subprogramas; el gasto total fue de $563,7 millones, lo que representa una ejecución financiera del 91% del total asignado.
Los objetivos centrales se orientan a desarrollar y coordinar acciones de prevención de la morbilidad causada por enfermedades infecciosas y enfermedades de riesgo con base genética o nutricional. En ese sentido, el organismo promueve, coordina y realiza actividades de investigación epidemiológica, clínica y biomédica; capacita recursos humanos para la investigación y la aplicación del conocimiento en el desarrollo y fortalecimiento de los servicios de salud; produce y/o provee biológicos y medicamentos específicos para un mejor conocimiento, diagnóstico, tratamiento y prevención de factores de riesgo evitables en patologías prevalentes y emergentes, tales como lepra, tuberculosis, enfermedad de Chagas, leishmaniosis, enfermedades virales, ligadas a riesgo con base genético-nutricional y otras de transmisión sexual, sanguínea y/o connatal.
Con esos propósitos, a través de las acciones de conducción y administración se dirige y coordina la política científico-técnica de aplicación en la promoción, aprobación y evaluación de proyectos de los Institutos y Centros de su dependencia, y se supervisa al Laboratorio de Referencia Nacional de Salud y a la Red Nacional de Laboratorio. El registro del gasto inherente a estos conceptos fue:
- en pesos -
|
Crédito |
Gasto |
% |
|
191.408.713 |
172.395.977 |
90,1 |
Subprograma: Desarrollo y Producción de Biológicos
El Instituto Nacional de Producción de Biológicos (INPB), con sede en la Ciudad Autónoma de Buenos Aires, planifica, organiza y produce biológicos tales como vacunas, antivenenos y reactivos, necesarios para la prevención y control de toxicoinfecciones.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
57.379.374 |
55.701.308 |
97,1 |
Capacitación |
Persona Capacitada |
100 |
504 |
504,0 |
|
Producción de Reactivos de Diagnóstico |
Dosis |
250.000 |
370.350 |
148,1 |
|||
|
Determinación |
154.800 |
136.798 |
88,4 |
||||
|
Difusión del Conocimiento |
Documento Producido |
12 |
18 |
150,0 |
|||
|
Producción de Inmunoterapéuticos |
Dosis |
33.000 |
30.678 |
93,0 |
|||
|
Investigaciones |
Investigación Activa |
38 |
31 |
81,6 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
En 2016 el Instituto mantuvo su proceso de cambio organizacional, observando su responsabilidad primaria que consiste en planificar y organizar la producción de biológicos, vacunas, sueros y reactivos de diagnóstico destinados a la prevención, tratamiento y diagnóstico de enfermedades del país. Lo expresado supone no sólo brindar productos y servicios ajustados a sus especificaciones, sino la adopción integral de normas de Buenas Prácticas de Fabricación (BPF) y el cumplimiento de demás requisitos legales y reglamentarios. Ese desafío implica adecuaciones edilicias, equipamiento, validaciones, documentación, cambios en las prácticas de trabajo y procedimientos, y en la cultura organizacional. En tal sentido se destaca que, en el mes de diciembre de 2016, se inició el expediente de habilitación del Instituto ante ANMAT en el rubro establecimiento elaborador / importador-exportador de medicamentos de origen biológico y de ingredientes farmacéuticos activos de origen biológico.
Respecto a las Investigaciones se ejecutaron 31 líneas de trabajo centradas en biológicos de interés sanitario. Los proyectos de Investigación y Desarrollo son esenciales en instituciones que producen biológicos con miras a desarrollar nuevos productos o bien a la mejora de los ya existentes. La población objeto de esta meta es la comunidad científica y en definitiva la población.
La Capacitación presentó una importante sobreejecución, a partir de la presentación de mayor número de participantes, por el impulso dado a la difusión de las nuevas propuestas de capacitación en materia de ética; mientras que la Difusión del Conocimiento registró un ejecución del 150%, debido a que se obtuvieron resultados satisfactorios para su publicación, antes de lo esperado.
La Producción de Reactivos de Diagnóstico, alcanzó los 136.798 determinaciones de antisueros tipificadores para diagnóstico (Enterobacterias, V. cholerae y C. neoformans), antígeno bordetella pertussis y discos de Fluconazol. Ello se debe a que su demanda depende directamente de situaciones epidemiológicas que son difícil de predecir con precisión. De todas maneras, la producción fue suficiente para satisfacer la demanda de la Red de Diarreas y Enteropatógenos que coordina el Centro de Redes de laboratorios de la ANLIS.
Por su parte, la Producción de Reactivo de Diagnóstico en dosis (tuberculina PPD) superó en un 48,1% las dosis programadas, en función de un mayor rendimiento de la materia prima biológica. La producción abasteció la demanda del Programa de Tuberculosis del Ministerio de Salud de la Nación.
Finalmente, la Producción de Inmunoterapéuticos comprende a los antivenenos y al producto BCG intravesical de uso terapéutico en oncología; la misma presentó una subejecución del 7%. Esto se vincula a la necesidad de resolver la contratación de servicios de mantenimiento de equipos especializados y sofisticados como autoclaves y máquinas envasadoras, lo cual resulta indispensable para la continuidad de la producción seriada y lograr a término la manufactura de los productos. Independientemente de lo mencionado, la producción fue suficiente para satisfacer la demanda de la Dirección de Epidemiología del Ministerio de Salud de la Nación.
Subprograma: Investigación, Docencia y Servicios en Infecciones Bacterianas, Micóticas, Parasitarias y Virósicas.
El Instituto Nacional de Enfermedades Infecciosas Agudas (INEI), sito en la Ciudad Autónoma de Buenos Aires, es un organismo de referencia en su especialidad cuyo objetivo es desarrollar y promover el conocimiento de las características biológicas de los virus, bacterias, parásitos y hongos, como agentes etiológicos en patologías humanas, sus vías de transmisión y su diagnóstico. El INEI realiza el diagnóstico de las enfermedades infectocontagiosas con finalidad sanitaria, contribuye a la resolución de los problemas del medio ambiente que involucren al hombre y a su salud y extiende sus acciones a través de la Red de Laboratorios que cubre toda la República Argentina, generando información para la prevención y la evaluación de los resultados obtenidos luego de la aplicación de planes de vacunación. Asimismo, se caracterizan los factores de resistencia antimicrobianos, controla la calidad del diagnóstico de laboratorio y se participa del control de infecciones intrahospitalarias y oportunistas.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
124.717.258 |
108.806.206 |
87,2 |
Capacitación |
Persona Capacitada |
703 |
815 |
115,9 |
|
Producción de Reactivos de Diagnóstico |
Determinación |
121.991 |
304.671 |
249,7 |
|||
|
Control de Calidad de Técnicas y Procedimientos en Laboratorios |
Laboratorio Controlado |
2.059 |
935 |
45,4 |
|||
|
Diagnóstico de Referencia |
Determinación |
134.922 |
165.794 |
122,9 |
|||
|
Difusión del Conocimiento |
Documento Producido |
178 |
261 |
146,6 |
|||
|
Investigaciones |
Investigación Activa |
43 |
38 |
88,4 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
Como alcances más significativos de la gestión durante el ejercicio 2016, se pueden mencionar las nuevas técnicas implementadas para Diagnostico Referencial disponibles para los laboratorios y servicios de salud, entre los que se destacan:
|
- |
Implementación del diagnóstico molecular de virus Hepatitis Delta, Chikungunya y Sincicial respiratorio
|
|
- |
Se puso a punto la reacción en cadena de la polimerasa (PCR) para la detección en Clostriduimdifficile.
|
|
- |
Se comenzó a estudiar la sensibilidad de los aislados de B. pertussis y B. parapertussisa eritromicina y azitromicina, a detectar la resistencia a macrólidos en M. genitalium (ETS reciente) y la confirmación referencial de la sensibilidad antimicrobiana de los otros mycoplasmas genitales mediante la técnica patrón.
|
Con respecto a la realización de proyectos multicéntricos nacionales e internacionales, entre otros, se dio inicio a los siguentes:
|
- |
Estudio multicéntrico internacional de tamizaje y triage de cáncer de cuello uterino con pruebas del virus de papiloma humano (HPV).
|
|
- |
Estudio de seroprevalencia de Hepatitis E sobre la base del banco de sueros obtenido durante la realización de las semanas nacionales de Hepatitis Virales 2013-2014.
|
|
- |
Estudio prospectivo multicéntrico de microcefalia en recién nacidos de Argentina.
|
Como parte de la Red de Laboratorios de Vigilancia de las Enfermedades Febriles y Exantemáticas y del Síndrome de Rubéola Congénita de las Américas se colaboró para que el Continente haya alcanzado la Eliminación del Sarampión en 2016 y la República Argentina sea incluida entre los países libres de transmisión endémica de Rubéola y del Síndrome de Rubéola Congénita.
Se llevó a cabo el tercer monitoreo de la Inmunización contra la Hepatitis A en chicos de 1 año, luego de 10 años de la vacunación y se encuentran en evaluación los resultados obtenidos, y se realizó el primer reporte de Cystoisospora belli en sangre en un paciente con síndrome de inmunodeficiencia adquirida, y el primer diagnóstico molecular de Fasciola hepática en heces humanas -Acta Parasitologica 2016-.
La mayor parte de las producciones superaron lo programado, mientras que el Control de Técnicas y Procedimientos de Laboratorio tuvo una subejecución del 54,6%, debido a la demora en la compra de químicos y descartables. Asimismo, no se pudo concluir las Investigaciones activas planificadas por falta de insumos, ya que las compras sufrieron una demora por la tardanza en el inicio del año presupuestario, el cambio de autoridades y la modificación de la normativa de compras.
Subprograma: Investigación, Desarrollo y Servicio en Enfermedades Parasitarias.
Las acciones prioritarias del Instituto Nacional de Parasitología (INP) "Dr. Mario Fatala Chaben" con sede en la Ciudad Autónoma de Buenos Aires, están relacionadas con el diagnóstico, la prevención y el control de las enfermedades de Chagas, lepra y otras parasitosis. Con ese objetivo se proporcionan insumos y asistencia para el diagnóstico y la atención clínica de los pacientes y el control de la sangre a transfundir, se coordina la red de laboratorios, se realizan investigaciones científicas biomédicas y se llevan a cabo acciones de desarrollo tecnológico y capacitación de técnicos y profesionales.
-en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
41.006.587 |
38.224.966 |
93,2 |
Atención de Pacientes |
Consulta |
14.600 |
9.007 |
61,7 |
|
Capacitación |
Persona Capacitada |
245 |
250 |
102,0 |
|||
|
Producción de Reactivos de Diagnóstico |
Determinación |
6500.000 |
755.390 |
116,2 |
|||
|
Diagnóstico de Referencia |
Determinación |
46.000 |
30.529 |
66,4 |
|||
|
Difusión del Conocimiento |
Documento Producido |
44 |
77 |
175,0 |
|||
|
Investigaciones |
Investigación Activa |
35 |
38 |
108,6 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
Como alcances más significativos de la gestión durante el ejercicio 2016, pueden mencionarse:
|
- |
Liderazgo en la transferencia de conocimiento para la atención de pacientes en enfermedad de Chagas y actualización de las pautas oficiales de atención a pacientes infectados con Trypanosoma cruzi.
|
|
- |
Plan Transferencia de estrategias moleculares basadas en PCR para el diagnóstico de la infección congénita por Trypanosoma cruzi en el sistema sanitario público nacional.
|
|
- |
38 investigaciones en curso, que generaron 77 documentos, de los cuales 13 fueron publicaciones, en su mayoría transferibles, para el cuidado de las personas afectadas.
|
|
- |
Fortalecimiento de la Red de Laboratorios de diagnóstico de Chagas, que alcanza a 945 laboratorios que cumplen con un nuevo sistema de control de calidad, asegurando esta práctica a nivel nacional. Se inició en 6 provincias el proceso de transferencia de nuevos métodos moleculares para el diagnóstico oportuno de Chagas congénito en el sistema público.
|
|
- |
Mantenimiento del rol de producción y distribución de reactivos para el diagnóstico de Chagas y distribución de pruebas rápidas para el diagnóstico de leishmaniasis visceral, alcanzando en su totalidad en casi 755.390 determinaciones.
|
|
- |
Desarrollo de un programa de capacitación intensificado para la atención (diagnóstico y tratamiento) de personas con Chagas en el Primer Nivel de Atención a nivel nacional. |
Con respecto a las producciones cuya ejecución fue inferior a lo programado, tanto la Atención de Pacientes, como la realización de Diagnósticos de Referencia, están fuertemente influidas por la demanda del servicio.
Subprograma: Investigación, Desarrollo y Servicio en Virosis Humanas. Producción de Vacunas contra la Fiebre Hemorrágica Argentina (FHA).
El Instituto Nacional de Enfermedades Virales Humanas (INEVH) "Dr. Julio I. Maiztegui" con sede en la localidad bonaerense de Pergamino, tiene la misión de coordinar, normatizar y realizar actividades relacionadas con el diagnóstico, la investigación, el tratamiento, la producción, la prevención y la docencia de las enfermedades virales humanas emergentes, fundamentalmente las transmitidas por roedores y artrópodos. Entre éstas demandas sanitarias y científicas se encuentran las generadas por la Fiebre Hemorrágica Argentina (FHA) y otras enfermedades virales humanas de alto impacto en salud, como Dengue, Fiebre Amarilla, Chinkungunya, Zika, Hantavirus y Encefalitis por arbovirus.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
50.685.583 |
44.590.462 |
88,0 |
Capacitación |
Persona Capacitada |
160 |
341 |
213,1 |
|
Producción de Reactivos de Diagnóstico |
Determinación |
90.000 |
105.252 |
116,9 |
|||
|
Diagnóstico de Referencia |
Determinación |
25.650 |
29.234 |
114,0 |
|||
|
Difusión del Conocimiento |
Documento Producido |
24 |
34 |
141,70 |
|||
|
Producción de Biológicos de Uso Humano |
Dosis |
160.000 |
0 |
0,0 |
|||
|
Producción de Inmunoterapéuticos |
Dosis |
100 |
100 |
100,0 |
|||
|
Investigaciones |
Investigación Activada |
13 |
12 |
92,3 |
Como alcances más significativos de la gestión durante el ejercicio 2016, se mencionan:
|
- |
Se dio respuesta al 100% de la demanda de diagnóstico de referencia de Dengue, Chikungunya y Zika, Fiebre Amarilla, Encefalitis de San Luis, West Nile y otros arbovirus, Virus Junín y otros arenavirus y Hantavirus. Se superaron las previsiones en un 14%.
|
|
- |
Se abasteció en un 100% la demanda de plasma inmune contra la FHA.
|
|
- |
En el marco de la vigilancia de arbovirosis, se caracterizaron por técnicas virológicas, moleculares y serológicas los primeros brotes autóctonos por Chikungunya en Salta y Jujuy, y por Zika en Tucumán, al mismo tiempo que se confirmaron los primeros casos de síndrome congénito por Zika detectados en el país.
|
|
- |
El Instituto coordinó la vigilancia laboratorial de los laboratorios del ámbito público en el mayor brote de dengue ocurrido en la Argentina hasta el momento, y realizó la caracterización genotípica de las cepas virales circulantes. Se avanzó con la transferencia de las técnicas diagnósticas incluyendo, Chikungunya y Zika, y se aumentó el número de laboratorios, fortaleciendo la capacidad de respuesta diagnóstica nacional ante la emergencia de estos arbovirus.
|
|
- |
Se produjeron semillas celulares de Hibridomas y se continuó con la producción de anticuerpos Monoclonales de Flavivirus y Alphavirus para la aplicación en métodos de diagnóstico, avanzando en la exploración de métodos de purificación y conjugación, en colaboración con la UBA. Se realizó un taller nacional de capacitación y actualización en diagnóstico y vigilancia laboratorial de arbovirus, al mismo tiempo que se realizó una nueva reunión de la Red Nacional de Dengue y Arbovirus.
|
|
- |
Se caracterizó la emergencia de los primeros casos de Hantavirus detectados en la provincia de Tucumán y se capacitó en terreno a profesionales integrantes del equipo médico provincial.
|
|
- |
Se continuó con el desarrollo de anticuerpos monoclonales humanos para el tratamiento de la FHA: Estudio colaborativo con el Consorcio Internacional para el tratamiento de las Fiebres Hemorrágicas Virales y la Universidad de Harvard. Se obtuvieron nuevos anticuerpos que tuvieron resultados satisfactorios in vitro. |
Por otra parte, la producción de Biológicos de Uso en Humanos se vio afectada porque la falta de calderas no permitió el uso de la planta de agua para inyectables, hasta mediados de noviembre, momento en que se liberó la misma para su uso; además no se concretó la adquisición de algunos insumos necesarios para el correcto funcionamiento del equipo.
Subprograma: Control de Calidad de Biológicos
La Unidad Ejecutora de este subprograma es el Centro Nacional de Control de Calidad de Biológicos donde se brindan servicios de control de calidad de productos biológicos (vacunas, sueros, inmunoglobulinas y reactivos de diagnóstico), de acuerdo a normas y requisitos internacionales, y se elaboran procedimientos de control y materiales de referencia. Se trabaja en conjunto con otras instituciones del ámbito oficial en el desarrollo de Ensayos Alternativos al Uso de Animales de Laboratorio a fin de aplicar el plan “3 R”: reducción, refinamiento y reemplazo de animales, entre otras acciones.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
17.189.249 |
17.002.329 |
98,9 |
Capacitación |
Persona Capacitada |
15 |
85 |
566,7 |
|
Difusión del Conocimiento |
Documento Producido |
4 |
14 |
350,0 |
|||
|
Control de Calidad de Productos Biológicos |
Lote Controlado |
48 |
21 |
43,8 |
|||
|
Producción de Patrones Biológicos de Referencia |
Lote Producido |
1 |
0 |
0,0 |
|||
|
Investigación |
Investigación Activada |
4 |
5 |
125,0 |
Durante 2016 se llevó a cabo el Control de la Calidad de Productos Biológicos, que incluye lotes de vacunas, reactivos de diagnóstico y sueros, con el fin de garantizar la calidad de esos insumos básicos empleados en las campañas de inmunización y en la vigilancia epidemiológica. Fueron controlados 21 lotes, satisfaciendo la demanda de los organismos solicitantes (Ministerio de Salud y otros), a pesar de que la ejecución fue inferior a lo previsto.
En correspondencia con la menor demanda recibida en Control de Calidad, se pudieron utilizar los recursos disponibles para concretar más Investigaciones de las planificadas. Se trabajó en la investigación de las características de toxinas, venenos animales, antígenos, vacunas, sueros, microorganismos y otros productos destinados al cuidado de la salud humana, a fin de mejorar y eficientizar la producción y el control de productos biológicos.
Se capacitaron 85 personas en temas de control, requisitos de calidad de biológicos y Sistema de Gestión de la Calidad a instituciones públicas y privadas. Asimismo, se emitieron 14 documentos para difundir los avances realizados y las mejorar introducidas por el Centro en temas de su competencia. El hecho de disponer e mayor cantidad de resultados investigación y desarrollo, permitió hacer más presentaciones y publicaciones que las planificadas.
Con respecto a la Producción de Patrones Biológicos de Referencia, el incumplimiento de la meta planificada obedece a que no se pudo concretar la última etapa del proceso de generación del patrón, que consiste en el análisis estadístico de los resultados obtenidos por los distintos laboratorios que participaron en los estudios colaborativos.
Subprograma: Control de Tuberculosis y otras Enfermedades Respiratorias
El Instituto Nacional de Enfermedades Respiratorias (INER) "Dr. Emilio Conti", con sede en la ciudad de Santa Fe, tiene por objetivos en el campo de padecimientos del aparato respiratorio, la investigación científica, la formación y capacitación de recursos humanos calificados y la prestación de servicios de atención médica de alta especialidad, cuyo ámbito de competencia es todo el territorio nacional. Las actividades y productos se distribuyen en cuatro programas: Tuberculosis (TB), Otras Enfermedades Respiratorias, Leptospirosis y Epidemiología y Otros Temas Institucionales.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de Medida |
Meta |
Meta |
% |
|
33.810.142 |
30.473.882 |
90,1 |
Capacitación |
Persona Capacitada |
320 |
287 |
89,7 |
|
Producción de Reactivos de Diagnóstico |
Determinación |
45.000 |
26.710 |
59,4 |
|||
|
Diagnóstico de Referencia |
Determinación |
8.900 |
9.755 |
109,6 |
|||
|
Difusión del Conocimiento |
Documento Producido |
88 |
65 |
73,9 |
|||
|
Investigaciones |
Investigación Activa |
19 |
20 |
105,3 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
El laboratorio del INER es uno de los dos laboratorios de referencia en tuberculosis de la República Argentina, forma parte de la Red Nacional de Laboratorios de Virus Respiratorios y de Influenza y actúa como referente provincial en leptospirosis.
En 2016 las actividades se desarrollaron centralizándose en sus dos áreas sustantivas: Laboratorio (Diagnóstico y Referencia) y Epidemiología y Control (Programas de Salud). El Laboratorio incluyó actividades distintivas, tales como el diagnóstico referencial, evaluación de desempeño de laboratorios de las redes que conduce y coordina, producción, control de calidad y abastecimiento de biológicos (reactivos diagnósticos, medios de cultivo y paneles), gestión de calidad de los laboratorios y de productos propios y externos, principalmente en tuberculosis, leptospirosis y agentes emergentes y re-emergentes respiratorios.
Por su parte, el área de epidemiología y control tuvo una mayor carga de actividades de vigilancia epidemiológica y operativa (tuberculosis y fibrosis quística, entre otras), realizando análisis de situación de problemas de salud, de desigualdades en la distribución de enfermedades, determinantes sociales de salud y diseño y evaluación de intervenciones de prevención y control de problemas sanitarios de su competencia.
Ambas áreas desarrollaron actividades transversales como investigación y capacitación en sus áreas temáticas. Cabe destacar que en 2016 hubo 4 residentes nacionales en epidemiología formándose en el INER.
Los resultados obtenidos en relación las producciones planificadas para el 2016 fueron:
|
- |
Se desarrollaron 20 investigaciones activas, principalmente epidemiológicas, microbiológicas, u operacionales en distintos temas (tuberculosis, leptospirosis, asma, EPOC, neumonías y gripe). Las mismas permitieron la formación de recursos humanos para acceder a títulos de Maestrías y Doctorados.
|
|
- |
Las investigaciones permitieron generar 65 documentos para la Difusión del Conocimiento. La subejecución de esta producción con respecto a lo previsto (-26,1%), se debe a la demora en la finalización de algunos proyectos y, por lo tanto, en la difusión de algunos resultados.
|
|
- |
En materia de Capacitación, se capacitaron 287 personas, en las siguientes áreas temáticas principales: tuberculosis, epidemiología y gestión de salud, articulándose a redes comunitarias.
|
|
- |
Respecto a los Diagnósticos de Referencia, se realizaron 9.755 determinaciones. Se evaluó el desempeño de 51 laboratorios externos. Además, cabe señalar que se notificaron 12.002 casos de tuberculosis, 581 casos de fibrosis quística, 765 de leptospirosis y 328 de Influenza.
|
|
- |
Para el Control de Calidad de Productos se realizaron 120 ensayos y se produjeron y evaluaron 3.741 lotes.
|
|
- |
La Producción de reactivos de Diagnóstico dio lugar a 26.710 determinaciones. La disminución con respecto a lo programado (-40,6%) se debe a que este producto se realiza, en parte, a demanda de los laboratorios de la red y del laboratorio de referencia del INER
|
Subprograma: Capacitación y Atención de Factores de Riesgo Genético
El Centro Nacional de Genética Médica, sito en la Ciudad Autónoma de Buenos Aires, tiene bajo su responsabilidad la realización de estudios e investigaciones vinculados con factores genéticos y ambientales, participantes en la etiología de las enfermedades crónicas físicas y mentales. Presta, además, servicios asistenciales en la especialidad, fija normas de atención y actúa como centro de referencia a nivel nacional.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% Ej. |
Medición Física |
Unidad de Medida |
Meta Final |
Meta Ejec. |
% Ej. |
|
24.885.813 |
24.334.278 |
97,8 |
Atención de Pacientes |
Consulta |
2.800 |
2.921 |
104,3 |
|
Capacitación |
Persona Capacitada |
81 |
128 |
158,0 |
|||
|
Diagnóstico de Referencia |
Determinación |
2.940 |
2.594 |
88,2 |
|||
|
Difusión del Conocimiento |
Documento Producido |
21 |
56 |
266,7 |
|||
|
Investigaciones |
Investigación Activa |
9 |
13 |
144,4 |
Como alcances más significativos de la gestión durante el ejercicio 2016, sobresalen:
|
- |
Hubo 13 Investigaciones activas y se produjeron 56 documentos, dentro de las temáticas de: Discapacidad intelectual idiopática, Insuficiencia ovárica prematura, Defectos de cierre del tubo neural, Fibrosis quística, Cáncer de mama y ovario hereditario, Malformaciones congénitas y Sistemas de servicios y salud en Genética. La mayor ejecución con relación a lo planificado obedece a la obtención de nuevos subsidios, que permiten lograr una mejora económica para el desarrollo de las investigaciones.
|
|
- |
En materia de Diagnóstico de Referencia se realizaron 2.594 determinaciones. Se produjeron renuncias de personal sin que se realizaran nuevas contrataciones, lo que influyó en la disminución de este tipo de diagnósticos.
|
|
- |
Un total de 128 personas fueron capacitadas a través de cursos en distintas temáticas.
|
|
- |
Se atendieron 2.921 consultas de pacientes que asistieron al Centro.
|
|
- |
Se realizaron 280 informes producto del asesoramiento técnico brindado.
|
Cabe destacar que la continuidad del Registro Nacional de Anomalías Congénitas (RENAC) permite evaluar tanto las prevalencias como las tendencias seculares de estas enfermedades, y detectar la presencia de una alarma, rumor o una real epidemia de alguna anomalía en particular. En base a ello se pueden generar hipótesis de posibles causas y llevar adelante proyectos de investigación.
Subprograma: Capacitación y Servicios Epidemiológicos y de Infecciones Intrahospitalarias.
Las acciones que se llevan a cabo en el Instituto Nacional de Epidemiología Dr. Juan H. Jara tienden a contribuir al logro de los objetivos generales de la ANLIS, y alcanzar el máximo desarrollo en epidemiología con el fin de profundizar la utilización de la misma como ciencia y herramienta de la salud pública en las distintas jurisdicciones de la República Argentina y en los países limítrofes. Los avances en esta materia permitirán reforzar el análisis de la situación de la salud, la vigilancia epidemiológica y el desarrollo, implementación y evaluación de las acciones de prevención y control de patologías prevalentes. Asimismo, con el propósito de mejorar la calidad de vida y la salud de la población se favorece la generación de conocimientos, métodos y técnicas epidemiológicas, la capacitación del recurso humano, la asesoría a los servicios y programas de salud y la transferencia de tecnología.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de Medida |
Meta |
Meta |
% |
|
45.584.088 |
42.465.128 |
93,2 |
Atención de Pacientes |
Consulta |
3.000 |
3.634 |
121,1 |
|
Capacitación |
Persona Capacitada |
551 |
578 |
104,9 |
|||
|
Diagnóstico de Referencia |
Determinación |
3.660 |
14.355 |
392,2 |
|||
|
Difusión del Conocimiento |
Documento Producido |
24 |
12 |
50,0 |
|||
|
Investigaciones |
Investigación Activada |
16 |
17 |
106,2 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
Como alcances más significativos de la gestión durante el ejercicio 2016, se mencionan:
|
- |
La Atención de Pacientes de Pacientes dio lugar a 3.634 consultas, la mayor parte (2.907 consultas) vinculadas a tuberculosis y enfermedades respiratorias; mientras que el resto correspondió a enfermedades de transmisión sexual (ETS/Sida), Chagas y otras. La superación la meta prevista, responde en gran medida al comportamiento de la demanda.
|
|
- |
Los Diagnósticos de Referencia superaron ampliamente lo programado, se efectuaron 14.355 determinaciones desagregadas en las siguientes patologías: sarampión, rubeola, influenza y otros virus respiratorios, Koch bactereológico, HIV, gastroenteritis y meningitis, entre otras.
|
|
- |
Hubo 17 líneas activas de investigación relacionadas, entre otras, con el estudio de la diabetes y de enfermedades oncohematológicas. Además, se establecieron las bases para la ejecución de la investigación “Epidemiología del Personal de Salud de la República Argentina: estado de salud auto percibida del personal de Salud Pública.
|
|
- |
Difusión del Conocimiento: Se produjeron 12 documentos relacionados, entre otros, con los siguientes temas: Detección de Escherichia Coli, Estudio clínico de cáncer de mama y situación socioeconómica en el Partido de General Pueyrredón, Vigilancia del Coqueluche, Diagnóstico y prevalencia de infecciones hospitalarias. No obstante, la producción fue menor que la esperada (50%) porque no pudo cumplirse con la programación inherente a Infecciones Hospitalarias, por causas operativas. Por otra parte, se destacan también las publicaciones relacionadas con expectativa de vida, causas de mortalidad y causas específicas de mortalidad a nivel global, regional y nacional; enfermedades, lesiones y esperanza de vida saludable y evaluación de riesgos ambientales, ocupacionales y metabólicos.
|
|
- |
Se capacitó a 578 personas en epidemiología, metodología de investigación epidemiológica y otros temas vinculados. Se destacan cuatro cursos de posgrado dictados por convenio con la Facultad de Química, Bioquímica y Farmacia, de la Universidad Nacional de San Luis.
|
|
- |
Se brindó asesoramiento técnico científico al Programa Municipal de Adolescencia del Municipio de General Pueyrredón, acompañando la etapa de elaboración de lineamientos de atención, prevención y promoción de la salud con adolescentes y la puesta en funcionamiento del servicio de asistencia a los adolescentes de General
|
|
- |
El Programa de Lesiones por Causas Externas participó del Encuentro Nacional del Observatorio Vial 2016 “De la oportunidad a la acción”. Se firmó el acuerdo ANLIS-INE con la Universidad Nacional de Mar del Plata para la creación de la Escuela de Medicina. El Laboratorio de Diagnóstico y Referencia realizó las presentaciones de “Detección del Virus del Papiloma Humano (HPV) por Biología Molecular en muestras cervicales auto tomadas en Mar del Plata” y “Epidemiología de la Toxoplasmosis en la ciudad de Chascomús”.
|
|
- |
El Comité de Ética participó en la Constitución de la Red de Bioética del Sur Bonaerense e intervino en el dictado de los cursos “Educación Permanente en Bioética: una herramienta para la transformación social”, “Curso informatizado sobre Comités Éticos Asistenciales” e ”Introducción a la Ética de la Investigación en Seres Humanos.”
|
|
- |
Asimismo, se asesoró al Programa PAIPHOSE (Programa de Abordaje Interdisciplinario de Prácticas Holísticas Orientadas en Salud y Educación, dependiente de la Secretaría de Salud del Municipio de General Pueyrredón). |
Subprograma: Investigación y Diagnóstico de Factores de Riesgo Nutricional
La transición epidemiológica y demográfica de las últimas décadas generó un incremento de las llamadas enfermedades crónicas no transmisibles (ECNT) principalmente de la enfermedad cardiovascular, la diabetes, el cáncer, la enfermedad crónica respiratoria y las lesiones de causas externas. En total estas ECNT representan más del 70 % de las muertes en la República Argentina a las que debe sumarse el impacto creciente de la enfermedad renal. En ese marco, la Estrategia Nacional para la Prevención y Control de Enfermedades No Transmisibles se basa en 3 ejes: Promoción de la Salud, Reorientación de los Servicios de Salud y Vigilancia Epidemiológica.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
21.403.067 |
19.576.442 |
91,5 |
Capacitación |
Persona Capacitada |
750 |
494 |
85,1 |
|
Producción de Reactivos de Diagnóstico |
Determinación |
8.000 |
5.500 |
68,8 |
|||
|
Difusión del Conocimiento |
Documento Producido |
4 |
5 |
125,0 |
|||
|
Investigaciones |
Investigación Activada |
13 |
13 |
100,0 |
En 2016, el Centro Nacional de Investigaciones Nutricionales que tiene su sede en la provincia de Salta, llevó adelante acciones estratégicas, entre las que sobresalen:
|
- |
En el marco de la Atención a Pacientes, se efecturaon 3.634 consultas. Se atendieron 571 niños y adolescentes en las acciones de ingresos, evaluación, reevaluación, cálculo de adecuación nutricional y seguimiento de niños y adolescentes desnutridos; evaluación alimentaria y nutricional, tratamiento dietoterápico, análisis de alimentación y actividad física realizada por niños y adolescentes obesos, que ingresaron al Programa de Seguimiento de Niños y Adolescentes Obesos.
|
|
- |
La Producción de Reactivos de Diagnóstico y Diagnósticos de Rutina, dio lugar a la producción de 5.500 kits de reactivos para la determinación cualitativa de yodo en la sal de consumo humano, distribuidos en la región NOA. Asimismo, se procesaron 1.372 muestras de sal de consumo humano y 1.167 muestras de orina para determinación de yodurias (yodo en orina) en niños de 6-12 años de la Región NOA
|
|
- |
En materia de Capacitación, se llevaron a cabo cursos de Formación y capacitación de agentes multiplicadores en salud con orientación en Nutrición y Revalorización de la Antropometría“, dando lugar a la capacitación de 494 personas.
|
|
- |
Se desarrollaron 13 líneas de investigación vinculadas, entre otros, a los siguientes temas: Consumo de yodo, sodio y sal, Estado nutricional en adolescentes del NOA, Seguridad alimentaria percibida y condicionantes sociodemográficos, Elementos de persuasión en publicidades de alimentos y bebidas en canales infantiles de Argentina y Eliminación de los desórdenes por deficiencia de yodo en zonas vulnerables de la Argentina.
|
|
- |
Para favorecer la Difusión de Conocimiento, se produjeron documentos para los cursos de formación y manuales: Manual para docentes “Salud y Nutrición en la Etapa Escolar”, de Antropometría para la Valoración Nutricional de Niños y Adolescentes y de Monitoreo, Control y Seguimiento del Consumo de Sal Yodada, para la Provincia de Salta, entre otros.
|
Subprograma: Investigación, Desarrollo y Servicios en Endemo-Epidemias
El objetivo de este subprograma, a cargo del Centro Nacional de Diagnóstico e Investigación en Endemo-Epidemias (CeNDIE) de la Ciudad Autónoma de Buenos Aires, es prestar apoyo científico-técnico a los programas de control y vigilancia de enfermedades, tales como mal de Chagas, leishmaniasis, hantavirus y dengue, en respuesta a las prioridades fijadas por el Ministerio de Salud de la Nación. Asimismo, el Centro realiza investigaciones operativas para el control de enfermedades endemo-epidémicas, supervisa el tratamiento de pacientes pediátricos de Chagas y realiza diagnósticos de referencia (determinaciones de entomología sanitaria por demanda o en relación a brotes).
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
7.456.454 |
6.549.869 |
87,8 |
Capacitación |
Persona Capacitada |
200 |
400 |
200,0 |
|
Diagnóstico de Referencia |
Determinación |
11.000 |
24.770 |
225,2 |
|||
|
Difusión del Conocimiento |
Documento Producido |
30 |
30 |
100,0 |
|||
|
Investigaciones |
Investigación Activa |
10 |
10 |
100,0 |
Como alcances más significativos de la gestión durante el ejercicio 2016, pueden mencionarse:
|
- |
Investigaciones operativas sobre Leishmaniasis, Chagas, Dengue, fiebre amarilla, Zika, Chicunguña, entomología sanitaria y enfermedades emergentes como Ricketssiosis. Asimismo durante este año se incorporaron estudios sobre Fiebre Manchada y sobre enfermedades asociadas a inundaciones. |
|
- |
Programa Salud y Trabajo en Ambientes Rurales: métodos y técnicas para la comprensión interdisciplinaria mediante estudios de caso en Argentina. |
|
- |
Estratificación de Riesgo de Eventos de Salud/Enfermedad asociados a Inundaciones. Estudio Multicentrico. |
|
- |
Vigilancia y control integrado para Dengue y Leishmaniasis para la generación espacios saludables. Trabajo multi-sectorial e inter-ministerial. |
|
- |
Herramienta de estratificación de riesgo de transmisión vectorial de la enfermedad de Chagas en Argentina: ensayo de transferencia y aplicación del modelo en un entorno sig-web |
Leishmaniasis:
Se desarrollaron investigaciones en leishmaniasis, tegumentaria y visceral. En base a los resultados obtenidos, se encuentra en evaluación la estrategia de control focal y se siguen monitoreando e investigando los mecanismos de dispersión o aparición de brotes en toda el área endémica. Se desarrollaron herramientas de fácil uso y se elaboraron manuales sobre vigilancia de insectos transmisores y para favorecer la estrategia de vigilancia comunitaria horizontalizada. Asimismo, la trampa de captura está siendo transferida a las distintas provincias endémicas, en tanto que el material para la identificación de especies de riesgo está en proceso de impresión. Se continuó el trabajo en área de frontera, con Brasil, Paraguay y la República de Uruguay, con el fin de entender la transmisión de dicha problemática en la zona.
En Chagas
Las investigaciones continúan desarrollando avances en relación con el Chagas congénito, y se continúa con proyectos multicéntricos e internacionales para evaluar el efecto del tratamiento etiológico en la enfermedad cardíaca. De esta forma, durante 2016 se avanzó en la estratificación de riesgo de transmisión vectorial de Chagas, junto con otras instituciones nacionales.
En Dengue
Se llevaron a cabo estudios eco-epidemiológicos de dípteros silvestres como posibles vectores de Dengue y Fiebre Amarilla en el país. Asimismo, se está desarrollando un estudio de vigilancia y control integrado para Dengue y Leishmaniasis para la generación espacios saludables. Por otro lado, se llevó a cabo una evaluación de la epidemia argentina de dengue, 2015-2016, para entender que fue lo que ocurrió durante dicha epidemia y en consecuencia prevenir próximos eventos.
En Lepra
Se incorporó la línea de investigación de eco-epidemiología de Lepra en el área endémica de Argentina; llevando a cabo estudios para conocer el estado de situación de esta enfermedad.
Enfermedades transmitidas por garrapatas
Durante el 2016 se identificó la necesidad de llevar a cabo estudios sobre estas enfermedades, a partir del primer caso humano autóctono de fiebre manchada por Rickettsiaparckeri, ocurrido en Ensenada, provincias de Buenos Aires. Es en este sentido que se incorporó como línea de trabajo y, en consecuencia, se desarrolló una guía diagnóstica de Fiebre Manchada dirigida a médicos infectológos, “Guía de diagnóstico y tratamiento de la Fiebre Manchada por Rickettsiaparkeri”.
Se alcanzaron las metas programadas y, en materia de Capacitación y Diagnóstico de Referencia se superaron las previsiones por influencia de la demanda.
Subprograma: Coordinación y Apoyo a la Red de Laboratorios
El Centro Nacional de Red de Laboratorios (CNRL), con sede en la Ciudad Autónoma de Buenos Aires, tiene la función de coordinar la normalización del diagnóstico a través de la Red de Laboratorios de Referencia Nacionales para infecciones agudas y crónicas de origen viral, bacteriano y parasitario.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
3.782.953 |
3.553.061 |
93,9 |
Capacitación |
Persona Capacitada |
10 |
10 |
100,0 |
Como alcances más significativos de la gestión durante el ejercicio 2016, pueden mencionarse:
|
- |
Se continuó con el desarrollo de las actividades docentes de la 10ª cohorte de la Maestría en Microbiología con la participación de 20 maestrandos. Asimismo, otros maestrandos defendieron su tesis de Maestría en Microbiología Molecular. |
|
- |
Se comenzó la elaboración del aula virtual de la Maestría en Microbiología Molecular. |
|
- |
Se aprobó por disposición de ANLIS Nº 447 del mes de febrero la Plataforma Virtual de Información Georreferenciada y Gestión de Redes de Laboratorios de Salud Pública. A partir de allí se comenzó a incorporar a esa Plataforma la totalidad de la información de los laboratorios vinculados en Red. |
|
- |
Se colaboró con el Ministerio de Salud de la Nación en la provisión de reactivos y descartables a las 24 Jurisdicciones, para la Red de Virus Respiratorios. |
|
- |
Fueron distribuidos a los 24 Coordinadores Jurisdiccionales más de 1.600 triple envases para la remisión segura de muestras para diagnóstico. |
|
- |
Se colaboró en la logística y distribución para el Control de Calidad de los Laboratorios Nacionales de Referencia de Micología, Antimicrobianos, Toxoplasmosis, HPV, Chagas, Fisiopatogénia e Influenza. |
Hospital Nacional Profesor Dr. Alejandro Posadas
Programa: Atención Sanitaria para la Comunidad
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) (**) |
Unidad de |
Meta |
Meta |
% |
|
2.915.090.256 |
2.743.489.720 |
94,1 |
Atención de Pacientes Externos |
Consulta Médica |
571.764 |
566.125 |
99,0 |
|
Atención de Pacientes Internados |
Egreso |
18.826 |
16.371 |
87,0 |
|||
|
Atención de Pacientes de Emergencia |
Consulta Médica |
397.754 |
197.616 |
49,7 |
|||
|
Intervenciones Quirúrgicas |
Procedimiento Realizado |
15.343 |
14.953 |
97,5 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos
Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
(**) No se recibió información referente a la Cuenta de Inversión, por lo cual este cuadro se basó en la recibida al cierre del cuarto trimestre de 2016.
La misión primaria del Hospital Nacional Profesor Dr. Alejandro Posadas consiste en proporcionar cuidado integral y humanizado de la salud de la población, trabajando en red y disponiendo de la mayor complejidad. En el marco de los derechos de las personas, se propone garantizar accesibilidad, equidad, atención segura y calidad en la asistencia, investigación, formación y desarrollo.
Este Hospital, ubicado en una región de escasa disponibilidad de camas de internación del sector público, es el efector de salud de mayor magnitud y complejidad en relación a cantidad de camas, número y tipo de especialistas de adultos, niños y embarazadas, complejidad tecnológica y formación de recursos humano. Su área de influencia, definida por los municipios de residencia del 90% de sus egresos de internación, incluye a más de 4.7 millones de habitantes (Censo 2010, INDEC) y a 10 municipios bonaerenses: La Matanza (Región XII), Morón, Hurlingham, Ituzaingó, Tres de Febrero, Merlo y Moreno (Región VII) y San Miguel, José C. Paz y San Martín (Región V).
En 2016 el resultado de los indicadores físicos de los productos estratégicos del programa, continuó siendo condicionado el avance del importante plan de obras iniciado en el año 2010. No obstante, en algunos casos se verifica que los servicios se incrementaron con respecto a años anteriores. Algunos indicadores muestran un nivel de ejecución acorde a la meta planificada, mientras que otros no alcanzaron las estimaciones realizas para este período, por los motivos que se exponen a continuación.
La Atención de Pacientes Externos (-1%) a través de consultas ambulatorias, se fue regularizando paulatinamente y, con la implementación del horario extendido, que permite a los pacientes un margen mayor y más confortable de atención, se desarrolló de acuerdo a lo programado.
Con respecto a la Atención de Pacientes Internados, se observó una disminución del 13%, que obedece a que estaba previsto contar con obras que aún no concluyeron y no permitieron incrementar la cantidad de camas. A esto se suma la presencia de pacientes internados con larga permanencia, lo que mermó la eficiencia del giro/cama.
En el caso de la Atención de Pacientes de Emergencia, la reducción de las consultas con respecto a la meta estimada fue drástica (-50,3%), por el atraso en la ejecución de la obra correspondiente a la nueva guardia y el deterioro de la actual. La menor disponibilidad de espacio físico hizo que se diera prioridad a los casos urgentes y se deriven los menos complejos a otros centros de atención. Además, en ocasiones se encuentran pacientes a modo de internación en la guardia, porque no se dispone de camas en terapias o pisos.
Las Intervenciones Quirúrgicas (-2,5%) se vieron afectadas en relación con las estimaciones iniciales, porque la disponibilidad no fue óptima y mejoró hacia el fin del ejercicio, cuando se consiguió restablecer el flujo de operaciones.
A continuación se presenta la evolución de estos indicadores entre los años 2008 y 2016:
Indicadores Hospitalarios Años – 2008 a 2016
|
Indicador |
2008 (*) |
2009 (**) |
2010 |
2011 (***) |
2012 |
2013 |
2014 |
2015 |
2016 |
|
Egresos de Internación |
19.738 |
17.880 |
19.213 |
16.788 |
18.941 |
17.439 |
16.984 |
17.451 |
16.371 |
|
Consultas Programadas |
458.222 |
434.108 |
520.001 |
452.312 |
498.046 |
457.684 |
472.168 |
516.451 |
566.125 |
|
Consultas Emergencia |
234.719 |
213.274 |
223.362 |
190.332 |
201.861 |
199.747 |
187.719 |
204.191 |
197.616 |
|
Cirugías |
12.361 |
11.437 |
11.576 |
10.084 |
12.103 |
9.681 |
9.918 |
12.933 |
14.953 |
|
Partos |
4.847 |
4.417 |
4.963 |
3.328 |
4.311 |
4.187 |
3.836 |
s/i |
s/i |
(*) 2008: Se produjeron cambios en el criterio de cuantificación de Egresos, según la Dirección de Estadísticas e Información de Salud, con repercusión en las consultad programadas.
(**) 2009: Ante la pandemia de Influenza A (H1N1) se incrementó el número de pacientes con esta enfermedad, y se redujo el acceso del resto de los pacientes por seis meses, con repercusión en las consultas programadas.
(***) 2011: El descenso de los indicadores se debe a que el plantel de técnicos llevó adelante un paro de actividades durante 5 meses.
En lo que respecta a la ejecución financiera, dadas las características de este programa, la mayor parte de las erogaciones de 2016 correspondieron a Gastos en Personal; representando el 78% del total erogado.
Colonia Nacional Dr. Manuel A. Montes de Oca
Programa: Atención de Pacientes
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
542.877.229 |
507.956.003 |
93,6 |
Atención de Pacientes Ambulatorios |
Consulta Médica |
28.000 |
22.021 |
78,6 |
|
Certificación de la Discapacidad |
Certificado Otorgado |
140 |
66 |
47,1 |
|||
|
Alojamiento Permanente de Personas con Discapacidad Mental |
Persona Asistida |
516 |
490 |
95,0 |
|||
|
Asistencia Financiera para la Externación - Regreso al Hogar |
Persona Asistida |
72 |
65 |
90,3 |
|||
|
Rehabilitación en Centros de Día |
Concurrente Asistido |
300 |
333 |
89,0 |
|||
|
Alojamiento Externo para Rehabilitación y Reinserción Social |
Residente Asistido |
80 |
78 |
97,5 |
|||
|
Servicio de Admisión |
Egreso |
80 |
26 |
32,5 |
|||
|
Persona Asistida |
80 |
54 |
67,5 |
||||
|
Proyectos de Inversión |
|||||||
|
Indicador de Resultados |
Unidad de |
Meta |
Meta |
% |
|||
|
Rehabilitación y Externación Asistida de Pacientes |
Porcentaje |
23,10 |
19,41 |
84,00 |
|||
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
La Colonia Montes de Oca es una institución especializada en la atención de personas con discapacidad intelectual, en diferentes niveles madurativos, y en otros trastornos de salud mental. Actualmente, la institución se constituye como una red de servicios de salud y discapacidad para la atención dentro del área programática de influencia. A su vez, como referente técnico nacional coparticipa en la definición e implementación de las políticas específicas del área.
En los últimos años se inició un proceso de reforma del modelo asistencial con el objetivo de mejorar los cuidados de las personas internadas y la accesibilidad de la población a los servicios. Uno de los principales objetivos que se plantea es la atención con inclusión social, por lo cual se pusieron en marcha una serie de dispositivos y acciones: apertura de centros de día, hogares, talleres laborales, residencias en la comunidad, servicio de admisión, unidad de rehabilitación y cuidados especiales, servicio de atención ambulatoria, Programa Regreso al Hogar y la Residencia Interdisciplinaria en Salud Mental.
Además, se brinda asistencia a pacientes ambulatorios en una amplia gama de especialidades médicas y prácticas de laboratorio, tanto en el organismo como en consultorios externos que están descentralizado en distritos de su zona de influencia. En 2016 se realizaron 22.021 consultas de primera vez y ulteriores, lo que representa un 12% más que el año anterior (19.659), un promedio diario cercano a las 120 consultas por día de atención. La mayor cantidad de consultas correspondieron a las especialidades: laboratorio, psiquiatría, clínica médica, cardiología, fonoaudiología, psicología, genética, neurología y servicio social. Los pacientes proceden en su mayoría de las localidades bonaerenses de Luján, Moreno, Torres, Pilar, Open Door, General Rodríguez, Moreno y Parada Robles.
Por su parte, los pacientes con discapacidad mental internados fueron 490 en promedio a lo largo del año. La cantidad de pacientes con alojamiento permanente tuvo un descenso del 10,3% con respecto al año anterior (546 pacientes). La disminución de este tipo de pacientes está en línea con las intervenciones de la institución que tienden a hacer decrecer la internación permanente en virtud de otros dispositivos de atención. En ese sentido, se destaca la inclusión del indicador Rehabilitación y Externación Asistida de Pacientes, que establece que el 19,41% de los pacientes fue asistido fuera de la Colonia, por medio de subsidios del Programa Regreso al Hogar o en viviendas alquiladas por la institución o por los propios pacientes. El porcentaje de pacientes externados se incrementó con respecto al año anterior cuando el registro era del 16,80% de los pacientes.
Según los últimos datos disponibles, la mayor parte de los pacientes crónicos internados padecía de retardo mental moderado y la distribución de los pacientes entre varones y mujeres era homogénea. Alrededor de un tercio de la población internada tenía más de 60 años y alrededor de un 7,0% mantuvo contacto con sus allegados a través del sistema de visitas. Los pacientes asisten durante el año a consultas médicas y no médicas internas; las últimas corresponden a las prestaciones psicología, fonoaudiología, kinesiología, odontología, oftalmología, laboratorio, radiología, servicio social, terapia ocupacional, entre otras.
Por otra parte, se continuó con los servicios de rehabilitación que involucran acciones de terapia ocupacional, salidas terapéuticas socializadoras, sector pedagógico, deporte y tiempo libre. A los Centros de Día, dentro del predio institucional, asistieron en promedio 333 concurrentes, en ellos se desarrollan prestaciones de terapia ocupacional y diversos talleres artísticos, terapéuticos, productivos. En algunos de estos centros los pacientes pueden compartir el desayuno y/o el almuerzo en pequeños grupos, en un ámbito más íntimo que el del pabellón.
Dentro del Programa de Reforma del Modelo de Atención y Rehabilitación Integral, cuyo objetivo es mejorar las condiciones de atención de las personas residentes en la institución, se encuentra el Subprograma Regreso al Hogar, que posibilita la externación del paciente que carece de recursos económico, brindándole mayores oportunidades para su desarrollo personal y su socialización. El mismo consiste en el otorgamiento de una prestación social no reintegrable, que en 2016 alcanzó $3.644,52 mensuales, por un plazo de hasta 12 meses, renovable según la evolución del paciente. La misma debe ser destinada exclusivamente a gastos de alimentación, vestimenta, esparcimiento, salud y demás gastos personales del paciente. El promedio anual de beneficiarios del Subprograma Regreso al Hogar fue de 65 pacientes, por lo que disminuyó levemente con respecto a 2015 (68 pacientes).
Otra iniciativa consiste en la creación de residencias que funcionan como Casas de Convivencia o de Medio Camino para pacientes que se encontraban internados. Las residencias se alquilan en localidades cercanas, cuentan con la coordinación y supervisión de un equipo interdisciplinario conformado por profesionales de la entidad o mixto, en los casos de que exista convenio con algún municipio. En 2016 se albergó a 78 pacientes, superando el resultado del año anterior (76 residentes en promedio a lo largo del año). Además de las 7 viviendas con alquileres subsidiados por la institución, en otras residencias son los propios pacientes los que están a cargo de los alquileres, a través de sus pensiones; todas ellas se encuentran en la localidad de Luján, provincia de Buenos Aires. Estos pacientes cuentan con asistencia y supervisión de la institución en distintos grados, según sus tipologías.
Con respecto a estos Dispositivos Residenciales Comunitarios, se trabajó en el ordenamiento de sus estructuras, para mejorar las condiciones de habitabilidad; se reformularon los planes de abordaje, unificando criterios de externación y seguimiento de los residentes, haciendo fuerte hincapié en la inclusión real comunitaria; se crearon reglamentos para determinar funciones de los operadores, coordinadores y equipos de estos dispositivos y se constituyeron dos equipos interdisciplinarios fijos, uno con base en la ciudad de Lujan y otro en Torres.
Dentro de los lineamientos políticos establecidos, la Colonia se va constituyendo gradualmente en una red de servicios de salud y discapacidad en un área territorial, con programas, efectores propios y dispositivos asociados. En este marco, durante 2016 se desarrollaron las siguientes acciones sustantivas:
|
- |
Reestructuración de los Centros de Día y Talleres Laborales (terapéuticos y productivos), según normas del Servicio Nacional de Rehabilitación. |
|
- |
Creación del Servicio de Terapia Ocupacional. |
|
- |
Reformulación del área recreación y deportes para generar un nexo con la de arte, y del área de psicopedagogía institucional para responder a la demanda en cuanto a apoyos e integraciones escolares. |
|
- |
Realización de jornadas de capacitación referidas a “Historia Clínica, Importancia Médico Legal”, “Salud Mental e Inclusión”: Módulos Salud Mental, Urgencias, Medicina Legal, Discapacidad. |
|
- |
Incremento de la cantidad de pasantes y visitantes que participaron de actividades de formación y de las horas de formación brindadas, con respecto al año 2015. |
|
- |
Continuidad del programa Residencia Interdisciplinaria de Salud Mental, que contó con 16 residentes de las especialidades de psiquiatría, psicología y trabajo social. |
|
- |
Jornada de juegos sensibilizadores y folklore para festejar el 9 de julio, jornada de teatro y recreación, organización de los festejos del día de la primavera y de fin de año. |
|
- |
Participación en ferias y eventos comunitarios, con exhibición de la producción de los residentes. |
|
- |
Participación en muestras de arte en el Municipio de Moreno y Lujan (pintura sobre tela). |
|
- |
Organización conjunta con Olimpiadas Especiales Argentina, del primer torneo de Atletismo hecho en un efector de salud, con la participación de doscientas personas. |
|
- |
Participación en la Liga de Futbol por la Inclusión, logrando el segundo puesto entre mil quinientos participantes. |
|
- |
Organización de charlas sobre inclusión, en escuelas de los partidos de Lujan y General Rodríguez. |
|
- |
Producción de un documental institucional cuyo contenido tenderá a la desestigmatización de las personas que formar parte de la Colonia, situándolos en una línea de tiempo con respecto a los paradigmas que signaron la problemática de la discapacidad intelectual.
|
En materia de infraestructura y equipamiento se llevó a cabo:
|
- |
Apertura del nuevo salón de Actos. |
|
- |
Adquisición de un ecógrafo para mejorar las prestaciones del Servicio de Diagnóstico por Imágenes |
|
- |
Adquisición e instalación de seis secadoras rotativas industriales de ropa, para optimizar el funcionamiento del sector |
|
- |
Finalización de la construcción del Centro de Salud y abastecimiento de trabajos de infraestructura complementarios para su puesta en funcionamiento (medio alternativo de abastecimiento de agua potable y para tratamiento de los residuos cloacales). |
|
- |
Cambio de las ventanas del Pabellón N°8. |
|
- |
Reacondicionamiento de cielorrasos del Pabellón N°4 y de la Capilla. |
|
- |
Remodelación integral de núcleos sanitarios del Pabellón Álvarez, incorporando baños para discapacitados.
|
Instituto Nacional de Rehabilitación Psicofísica del Sur Dr. Juan Otimio Tesone
Programa: Atención a Discapacitados Psicofísicos
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física (*) |
Unidad de |
Meta |
Meta |
% |
|
198.664.758 |
174.021.898 |
87,6 |
Internación, Rehabilitación y Cirugía |
Paciente/Día |
24.800 |
18.977 |
76,5 |
|
Rehabilitación de Personas con Discapacidad |
Prestación Efectuada |
162.500 |
172.636 |
106,2 |
|||
|
Transporte de Pacientes |
Traslado |
10.000 |
9.047 |
90,5 |
|||
|
Atención de Pacientes Externos para Rehabilitación |
Consulta Médica |
32.600 |
26.382 |
80,9 |
|||
|
Internación Domiciliaria |
Paciente/Día |
7.800 |
8.251 |
105,8 |
(*) El detalle de los proyectos de inversión a cargo del programa se encuentra disponible en los respectivos Cuadros de Programas y Proyectos en Orden Institucional, del Tomo II.
El Instituto es un Hospital Público de Autogestión, cuyo objetivo primario es la rehabilitación integral del paciente con discapacidad psicomotriz y visceral, mediante servicios de promoción, prevención, recuperación y rehabilitación, con miras a la reinserción social y laboral de los mismos. Asimismo, desarrolla estrategias de atención primaria de la salud y acciones de prevención y promoción en la comunidad.
El Instituto actúa como Centro de Referencia en Rehabilitación Psicofísica en el ámbito de la Nación y recibe la derivación de pacientes con síndromes discapacitantes de Mar del Plata y su zona de influencia y del resto del país. Se tratan enfermedades discapacitantes de diversas etiologías, como lesiones medulares severas; secuelas de traumatismos encéfalo craneano, de accidentes de tránsito, postquirúrgicas, de accidente cerebro-vascular, de poliomielitis, mielomeningocele, esclerosis múltiple, amputaciones, enfermedades reumáticas, entre otras. Las mismas se abordan a partir de un trabajo interdisciplinario que involucra a profesionales de diversas especialidades: terapia física y ocupacional, kinesiología, fonoaudiología, psicología, asistencia social, recreación y deportes, odontología y todas las especialidades médicas.
Los tipos de atención se encuadran en acciones de prevención y rehabilitación. La Prevención se desarrolla en Consultorios Externos de Atención Primaria, a través de consultas de pediatría, clínica médica, odontología, ginecología, patología funcional, neurología del desarrollo, con la apoyatura de las áreas de estadística y servicio social. La institución forma parte, también, del Programa de Atención Primaria de la Salud del Partido de General Pueyrredón.
La Rehabilitación se da en el marco del abordaje terapéutico del paciente con capacidades diferentes, se implementan distintas técnicas terapéuticas acordes a cada patología con distintas frecuencias semanales, ya sea en pacientes internados o externos. También se realizan acciones específicas mediante los programas de Patología Funcional, Rehabilitación Respiratoria, Rehabilitación Cardiovascular y Detección Precoz en Niños de Alto Riesgo.
Con respecto a la meta Internación, Rehabilitación y Cirugía, el descenso con respecto a lo previsto (-23,5%) se produjo debido a la mayor complejidad de las patologías de los pacientes internados. Al servicio ingresaron 317 pacientes, registrándose un promedio de 44,6 días de estadía. Más específicamente, en el Sector Internación para Rehabilitación ingresaron 173 pacientes (adultos y niños) que permanecieron en promedio 107,8 días; al Sector Cirugía ingresaron 141 pacientes, con un promedio de 2 días por paciente, y al Servicio de Internación Cuidados Intensivos ingresaron 3 paciente, con una permanencia promedio de 5,4 días.
Con referencia a la Rehabilitación de Personas con Discapacidad, se realizaron 172.636 prestaciones, superando la meta establecida en un 6,2%. Se llevaron a cabo prestaciones de distinta índole, entre las que destacan la terapia física, terapia ocupacional y, en menor medida, las referidas a fonoaudiología, psicología y psicopedagogía. Las patologías predominantes fueron hemiplejias, hemiparesias, cuadriplejias, amputaciones, enfermedades cardiológicas y artritis reumatoidea.
En el área Atención de Pacientes Externos, las consultas médicas realizadas en rehabilitación de pacientes fueron 26.388 (19,1% inferior a lo programado), debido a que algunos consultorios estuvieron fuera de servicio por reparaciones y, también, mermó la atención ante licencias por enfermedad del personal y a bajas por jubilaciones. La atención recayó principalmente en las especialidades de fisiatría, cardiología, reumatología, clínica médica, neurología y ortopedia. En estas consultas se incluyen, también, las realizadas en las áreas de pediatría, rehabilitación y atención primaria, en consultorios de orientación y comités interdisciplinarios, entre otras.
El área de Internación Domiciliaria da atención y apoyo a los pacientes que al volver a su hogar después del alta de internación institucional, se encuentran con dificultades para que un familiar adquiriera un rol activo en el cuidado de los mismos. En ese sentido, el programa dirige parte de sus intervenciones a guiar a familia y a los cuidadores. En el servicio de internación domiciliaria ingresaron 34 pacientes en 2016 y cuenta con un total de 268 pacientes en tratamiento. Se cubrieron 8.251 pacientes/días (5,8% superior a lo previsto) y se efectuaron 7.570 prestaciones multidisciplinarias. Además, el área de Trasporte de Pacientes efectuó 9.047 traslados (-9,5%), con un promedio diario de 37,8 traslados, favoreciendo la movilidad y la integración de los pacientes que permanecen en la casa familiar.
Por otra parte, el Programa Entornos Inclusivos que se desarrolla desde el año 2012, surge como una estrategia innovadora de abordaje interdisciplinario en territorio, con el objetivo de mejorar la accesibilidad a los entornos que utilizan las personas que reciben atención en la institución. Los destinatarios del programa presentan secuelas de discapacidades motrices y/o viscerales, que afectan su capacidad funcional, su vida cotidiana y condiciona su relación con el entorno físico y social. En 2016, el equipo interdisciplinario con especialistas en terapia ocupacional, servicio social y arquitectura evaluó y realizó propuestas técnicas con relación a las barreras que limitan el desarrollo de la autonomía en 29 hogares particulares y 13 instituciones públicas, en el partido de General Pueyrredón y otras localidades de la provincia de Buenos Aires.
Cabe señalar que a lo largo de 2016, el Área Asistencial incorporó a 14 enfermeros para reforzar todos los turnos y sectores; a médicos para la atención en sala de internación domiciliaria y consultorios externos (1 fisiatría, 1 clínica, 1 pediatría, 1 oftalmología, 2 anestesistas y médicos de guardia). Asimismo, se incorporaron 4 kinesiólogos respiratorios para la rehabilitación de pacientes traqueostomizados y 1 farmacéutico. Se reorganizó el área de confección del Certificado Único de Discapacidad, se ordenaron las Juntas Evaluadoras y se designó personal del área estadística para la organización administrativa. Por otra parte, se reorganizó el sector de Recreación y Deportes con la incorporación de recursos humanos para el área pileta y se continúa trabajando para promover el proyecto de Playas Inclusivas. Se realizó un convenio con la Escuela de Arte para reforzar la actividad recreativa y se trabajó en conjunto con ingenieros de la Universidad de Mar del Plata en proyectos sobre adaptaciones, ayudas técnicas y domótica, con el fin integrar la tecnología a las viviendas, los sistemas de seguridad, la gestión energética, entre otras herramientas para mejorar la calidad de vida de los pacientes.
En materia de docencia e investigación, se continuó con las residencias médicas y rotaciones externas e internacionales, en las áreas de terapia física, ocupacional, servicio social, fonoaudiología, psicología y enfermería con orientación en rehabilitación. Por otra parte, se desarrollaron investigaciones relacionadas con las patologías de rehabilitación.
Servicio Nacional de Rehabilitación
Programa: Prevención y Control de las Discapacidades
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Tipo de Producción |
Unidad de |
Meta |
Meta |
% |
|
260.715.105 |
241.096.080 |
92,5 |
Capacitación |
Persona Capacitada |
1.400 |
2.095 |
149,6 |
|
Servicios de Asistencia Técnica |
Organización Asistida |
730 |
678 |
92,9 |
|||
|
Formación de Terapistas Ocupacionales |
Egresado |
80 |
181 |
226,2 |
|||
|
Formación de Técnicos en Ortesis y Prótesis |
Egresado |
30 |
25 |
83,3 |
|||
|
Internación de Niños y Adolescentes con Discapacidad Severa |
Paciente Internado |
75 |
61 |
81,3 |
|||
|
Rehabilitación con Técnicas Deportivas |
Prestación Efectuada |
61.000 |
103.324 |
169,4 |
|||
|
Otorgamiento Franquicias para Automotores |
Franquicia Otorgada |
312 |
225 |
72,1 |
|||
|
Franquicia Denegada |
24 |
42 |
175,0 |
||||
|
Orientación a la Persona con Discapacidad |
Persona Atendida |
3.500 |
2.411 |
68,9 |
|||
|
Categorización de Instituciones para el Registro de Prestadores |
Servicio Evaluado |
120 |
155 |
129,2 |
|||
|
Otorgamiento de Símbolo Internacional de Acceso |
Símbolo Otorgado |
24.372 |
31.218 |
128,1 |
|||
|
Certificación de la Discapacidad |
Certificado Otorgado |
1.000 |
1.042 |
104,2 |
|||
|
Evaluación de Juntas en Terreno |
Auditoría Realizada |
220 |
238 |
108,2 |
|||
|
Distribución de Formularios CUD |
Formulario Entregado |
306.000 |
239.000 |
78,1 |
|||
|
Indicador de Resultados |
Unidad de |
Meta |
|||||
|
Atención de la Demanda de Capacitación en Rehabilitación Integral y Discapacidad |
Porcentaje |
96,0 |
|||||
El programa contribuye a las acciones que lleva adelante el Servicio Nacional de Rehabilitación (SNR), como órgano rector de la normatización y ejecución de políticas de discapacidad y rehabilitación integral. A lo largo de los años, el SNR fue moldeando sus ámbitos de incumbencia, con el objeto de optimizar sus esfuerzos en un marco de actuación acorde a las necesidades reales en materia de discapacidad y rehabilitación. Su misión es contribuir a la inclusión plena de las personas con discapacidad y sus familias en la vida social, en el marco de la Convención sobre los Derechos de las Personas con Discapacidad.
La planificación aborda las políticas de discapacidad desde una nueva concepción, que tiene como eje sustancial a la persona y no sólo a su condición de salud, a fin de lograr su plena participación en el ámbito social, cultural y en la vida de relación. En este sentido el SNR se plantea los siguientes objetivos:
|
- |
Generación y transferencia de conocimiento sobre discapacidad y rehabilitación integral. |
|
- |
Contribución a mejorar el acceso y atención de la salud de las personas con discapacidad. |
|
- |
Promoción de la participación plena de las personas con discapacidad en la toma de decisiones. |
|
- |
Contribución a la accesibilidad de las personas con discapacidad a espacios y servicios. |
|
- |
Promoción de los derechos de las personas con discapacidad. |
|
- |
Modernización de la gestión del Organismo. |
Las principales actividades llevadas a cabo en ese sentido y los datos de gestión obtenidos durante el año 2016 se exponen a continuación.
La Certificación de la Discapacidad es, en gran medida, la llave de acceso al sistema de salud, por lo tanto se trabajó para afianzar la emisión descentralizada del Certificado Único de Discapacidad (CUD). Ello implicó la capacitación de profesionales de la salud y la auditoría y supervisión de Juntas Evaluadoras de Personas con Discapacidad de todo la República Argentina. Durante el año 2016, se realizaron auditorías de gestión a 20 Juntas Provinciales, evaluando el desempeño de 99 integrantes de las mismas.
En el Servicio Nacional de Rehabilitación se realizaron evaluaciones para la emisión del Certificado Único de Discapacidad y se emitieron 1.042 certificados. Parte de estos certificados fueron otorgados por Juntas Evaluadoras itinerantes en domicilios y en instituciones como el Hospital Tobar García, Hospital Moyano, Hospital Borda, Hospital Alvear, Complejo Penitenciario N° 1 de Ezeiza y Penitenciario de Florencio Varela.
Asimismo, se realizaron orientaciones sobre los derechos de las personas con discapacidad, personales, telefónicas y a través de correo electrónico, y se contestaron 125 oficios judiciales. Se llevaron a cabo asistencias técnicas presenciales a las Juntas Evaluadoras Provinciales y se desarrollaron auditorías y supervisiones, tanto en forma virtual como en terreno, en las que se relevó el funcionamiento y utilización de los criterios de evaluación y valoración de la discapacidad y la construcción y entrega de los respectivos informes. Además, se habilitaron 8 nuevas Juntas Evaluadoras de Discapacidad, en las provincias de Catamarca, Tucumán, Rio Negro, Neuquén, y Chubut y 316 profesionales; mientras que se dio de baja a 120 profesionales.
Se desarrollaron distintas acciones de Capacitación sobre la temática (2.095 personas capacitadas). Algunas acciones de capacitación se orientan a organismos nacionales, provinciales y municipales en los aspectos técnicos y científicos de la acreditación y categorización de prestadores de servicios de atención. Se realizan capacitaciones a las Juntas Evaluadoras de Prestadores Provinciales que lo soliciten o bien cuando los resultados obtenidos en la auditoría de gestión lo determinen necesario; en 2016 fueron capacitadas 15 juntas. Asimismo, se desarrollan capacitaciones orientadas a los profesionales que integran las juntas y a especialistas en distintas disciplinas vinculadas a la discapacidad. Cabe destacar que en 2016 se atendió el 96% de la Demanda de Capacitación en Rehabilitación Integral y Discapacidad; este resultado es superior al obtenido en 2015, cuando se pudo satisfacer el 84% de la demanda.
La accesibilidad al sistema de transporte es una cuestión de suma importancia para la persona con discapacidad, en tal sentido, se continuó con el Otorgamiento de Franquicias para Automotores y se concedieron 225 beneficios impositivos para adquirir automotores, previstos por la Ley Nº 19.279, modificatorias y Decreto Nº 1.313/93, a personas con discapacidad que padecen en forma permanente alteraciones considerables que reducen su movilidad y le impiden o dificultan el uso del transporte público de pasajeros. En el mismo orden, el Otorgamiento del Símbolo Internacional de Acceso, documento que identifica a los vehículos en los que se traslada una persona con discapacidad y le otorga el derecho al libre tránsito y estacionamiento, superó en un 28,1% las previsiones (31.218 símbolos otorgados).
Con respecto a las actividades de Rehabilitación con Técnicas Deportivas, se realizaron 103.324 prestaciones, superando lo planificado en un 69,4% en razón del aumento de la demanda ante la mayor oferta de actividades deportivas y recreativas. Entre las actividades deportivas y recreativas se destacan:
Deporte y recreación
|
Actividades |
Alumnos en Promedio Mensual |
|
Recreación |
|
|
Taller de Juegos |
43 |
|
Taller de Arte |
39 |
|
Danza Terapia |
37 |
|
Cine Debate |
32 |
|
Taller de Teatro |
11 |
|
-Deportes |
|
|
Natación y Entrenamientos |
31 |
|
Iniciación Deportiva |
18 |
|
Torbol |
10 |
|
Tenis de Mesa |
5 |
|
Actividad Complemento de la Rehabilitación |
|
|
Gimnasia Acuática |
428 |
|
Gimnasia de Musculación General |
129 |
|
Gimnasia de Acondicionamiento Físico |
54 |
|
Técnicas de Expresión Corporal |
41 |
|
Yoga |
38 |
|
Gimnasia Postural |
30 |
Conjuntamente, se brindó asesoramiento para la presentación de proyectos de financiamiento de obras de accesibilidad en polideportivos municipales y/o provinciales y para la adquisición de equipamiento deportivo. En 2016 las provincias de Córdoba, Chubut y Mendoza presentaron proyectos de accesibilidad correspondientes a equipamiento deportivo para ser distribuido entre distintas localidades. Se brindaron asistencias técnicas, vía internet, a los referentes provinciales y municipales en relación a las obras que se encuentran en ejecución en varias provincias, se trabajó en la verificación de la rendición de cuentas de las provincias de: Chubut, Mendoza, Chaco, Córdoba, Misiones, Entre Ríos y Formosa y se firmó Convenio con la Municipalidad de la Cumbre a los efectos de la realización de las obras que faciliten el acceso a personas con discapacidad a un predio recreativo de la Municipalidad.
Por otra parte, con el fin de categorizar, inscribir y valorar la permanencia o baja de las instituciones del Registro Nacional de Prestadores, se realizaron 155 auditorías a instituciones, las cuales consisten en: Evaluación directa en terreno, que confronta la atención brindada con los estándares establecidos y analiza las dimensiones organizacionales involucradas: recursos humanos, planta física, equipamiento y normas de funcionamiento; Categorización de establecimientos, que consiste en la clasificación de los prestadores con o sin internación conforme a criterios preestablecidos: población beneficiaria, prestaciones que éstas requieren y recursos necesarios para poder efectivizarlas y Recategorización por solicitud de ampliación de cupo o modificación de la categoría otorgada, entre otras auditorías.
Durante 2016 se mantuvieron ocupadas 61 camas para Internación de Niños y Adolescentes con Discapacidad Severa, cuyas familias carecen de cobertura social. Dicha cifra representó un nivel inferior programado (-18,7%) ya que no se incrementó la prestación con respecto al año anterior, como estaba previsto.
En referencia a la carrera Terapia Ocupacional y a la Tecnicatura en Ortesis y Prótesis, en convenio con la Universidad de San Martín, cursaron 616 y 203 alumnos respectivamente y egresaron 181 de la primera y 25 de la mencionada en segundo término.
Por otra parte, en el marco del Programa de Turismo Accesible se fomenta la integración e inclusión de las personas con discapacitada y/o movilidad reducida, actuando sobre problemáticas específicas, como la aplicación de directrices de accesibilidad a espacios y alojamientos turísticos, distinción de los alojamiento turísticos que logren el nivel de accesibilidad básico, recomendaciones y especificaciones técnicas y promoción de normativa nacional e internacional.
Finalmente, se destaca la participación en congresos, la realización de charlas a la comunidad sobre la utilidad del CUD y otras temas vinculados a la discapacidad y la realización de trabajos de investigación vinculados a la rehabilitación auditiva en niños y a la evaluación del estado cognitivo en pacientes con lesión medular, entre otras.
Superintendencia de Servicios de Salud
La Superintendencia de Servicios de Salud desempeña funciones de normatización, regulación, coordinación y control del Sistema Nacional de Obras Sociales. El gasto total efectuado durante el año 2016 fue $ 8.890,0 millones, el 95,3% del crédito disponible. En términos generales, a través de la Dirección y Conducción se fortalecieron las acciones tendientes al cumplimiento de los objetivos fijados en la política presupuestaria del organismo. El registro general del gasto en este concepto fue el siguiente:
Actividades Centrales - en pesos -
|
Crédito Final |
Gasto Devengado |
% Ej. |
|
545.690.925 |
458.812.809 |
84,1 |
A los fines expuestos se desarrollan dos programas presupuestarios, que reflejan las políticas y producciones del Organismo.
Programa: Regulación y Control del Sistema de Salud
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de |
Meta |
Meta |
% |
|
431.162.836 |
98.894.556 |
22,9 |
Sistematización de Estadísticas |
Informe Estadístico |
60 |
944 |
1.573,3 |
|
Gestión de Prestaciones Impagas a Hospitales Públicos de Gestión Descentralizada (HPGD) |
Reclamo Satisfecho |
10.800 |
34.705 |
321,0 |
|||
|
Fiscalización Continua de Obras Sociales |
Auditoría Realizada |
359 |
496 |
138,2 |
|||
|
Auditoría de Prestaciones Médicas de Obras Sociales |
Auditoría Realizada |
160 |
56 |
35,0 |
|||
|
Auditoría de Gestión Económica Financiera de Obras Sociales |
Auditoría Realizada |
220 |
177 |
80,5 |
|||
|
Elaboración y Difusión de Normativa |
Publicación |
12 |
13 |
108,3 |
|||
|
Servicio de Información Telefónica |
Consulta |
180.000 |
365.052 |
202,8 |
|||
|
Extensión del Servicio en el Territorio |
Delegación en Funcionamiento |
23 |
21 |
91,3 |
A través de este programa se responde a los objetivos de fiscalización, control y supervisión de los Agentes del Seguro de Salud (ASS) y sus obligaciones legales, contables y prestacionales.
En particular, se desarrollan acciones de fiscalización del cumplimiento del Programa Médico Obligatorio, de las prestaciones de personas afectadas por VIH/SIDA, drogadicción y discapacidad; de control de la garantía de calidad médica; se supervisa el libre ejercicio de la opción de cambio de obras sociales por parte de los beneficiarios del Sistema, el régimen de débito automático con relación a los Hospitales Públicos de Gestión Descentralizada y a los Agentes del Seguro de Salud con efectores propios; se fiscaliza en materia administrativa, legal, contable y prestacional a las obras sociales en todo el territorio nacional; se administra y actualiza el Padrón de Beneficiarios, el Registro Nacional de Obras Sociales y el Registro Nacional de Prestadores; se controla el cumplimiento de la obligación de ingresar los recursos correspondientes al Fondo Solidario de Redistribución por parte de los Agentes del Seguro de Salud y el cumplimiento de las prestaciones convenidas por parte de las empresas de medicina prepaga, entre otras acciones.
En 2016 se continuó con la elaboración, revisión y puesta en funcionamiento de distintas normas, conforme a las funciones de fiscalización ya descriptas. En particular, se apuntó a dar sustento normativo a las pautas de racionalización y eficiencia de la gestión pública.
De manera concomitante a las normas generadas por este organismo, el Poder Ejecutivo Nacional dispuso la utilización de recursos del Fondo Solidario de Redistribución para la creación de un mecanismo de integración para la cobertura de las prestaciones médico asistenciales previstas en el Nomenclador de Prestaciones Básicas para Personas con Discapacidad (Decreto N° 904/2016). En ese marco se establecieron obligaciones para la Superintendencia de Seguros de Salud y los Agentes de Seguro de Salud, entre los que destacan: La Superintendencia deberé adecuar los procedimientos, dictar las medidas complementarias necesarias e informar mensualmente a la Administración Federal de Ingresos Públicos la asignación que deberá girarse a cada uno de los ASS en condiciones de recibir tal contraprestación. En cuanto a los ASS, deberán abrir una cuenta bancaria específica para este fin e informar a la Superintendencia el padrón de beneficiarios, detallando la nómina de prestaciones que reciben.
Asimismo, el Decreto N° 908/2016 establece un régimen excepcional con destino a la financiación de la estrategia de Cobertura Universal de Salud (CUS), que instrumentará el Ministerio de Salud, para lo cual la SSS deberá constituir un Fideicomiso de Administración cuyo fiduciario será el Banco de la Nación Argentina. Por otra parte, se dispuso la afectación recursos del Fondo Solidario de Redistribución, con destino a la formación de un Fondo de Emergencia y Asistencia, para asistir a las obras sociales ante situaciones de epidemias y/o emergencias, programas de prevención, adquisición y/o remodelación de efectores propios, programas de fortalecimiento institucional y programas de modernización institucional en el campo informático.
Durante 2016 se continuó con las Auditorías de Prestaciones Médicas a las Obras Sociales, que permiten la fiscalización y el control del cumplimiento de las normas prestacionales atinentes al Programa Médico Obligatorio, como condición básica, y de otras normas vigentes, por parte de los Agentes del Sistema de Salud y de los Prestadores de Servicios de Salud. La ejecución fue de sólo el 35 %, por reemplazo de estas acciones de auditoría. En cambio, se superó lo programado (38,1%) en materia de Fiscalización Continua de Obras Sociales a través de sindicaturas colegiadas de los aspectos administrativos, contables y prestacionales, porque se puso énfasis en las auditorías de control prestacional.
Por otra parte, se realizaron 177 Auditorías de Gestión Económica y Financiera, de las cuales surgieron observaciones y requerimientos para las distintas obras sociales. Se verificaron los libros e información contable presentada ante el organismo (Estados de Situación Patrimonial, Estado de Situación Corriente, etc.) y se analizaron rubros específicos (revisión de valuaciones y exposición de rubros de disponibilidades, créditos, bienes de uso, pasivos, ingresos y egresos, además del cumplimiento de normas contables profesionales y de la legislación vigente.
En 2016 tuvo continuidad el régimen de débito automático mediante el cual, los Hospitales Públicos de Gestión Descentralizada, pueden acceder a la cancelación de sus créditos contra los Agentes del Seguro de Salud con efectores propios, como resultado de la atención médica brindada. Se atendieron 34.705 reclamos, superando ampliamente la meta establecida.
En cuanto a la Sistematización de Estadísticas, se elaboraron 944 informes que fueron elevados a distintos organismos solicitantes, superando largamente la meta prevista, en especial porque se incrementó la demanda de informes para la evaluación de tecnologías sanitarias. Con respecto a la Extensión en el Territorio, al finalizar el año funcionaban 21 delegaciones en la República Argentina, una más que el año anterior.
Adicionalmente, se dio continuidad a las siguientes acciones:
|
- |
Plan Nacional de Promoción y Protección de la Salud en la Seguridad Social, que tiene como objetivo principal la promoción de los hábitos saludables para mejorar la calidad de vida de la población más necesitada. |
|
- |
Programa de prevención de adicciones en el ámbito laboral. |
|
- |
Política de reclamos de deudas por falta de aportes al Fondo Solidario de Redistribución. |
|
- |
Acciones de prensa y difusión a fin de lograr mayor conocimiento y visibilidad pública del organismo. |
Programa: Asistencia Financiera a Agentes del Seguro de Salud.
- en pesos y magnitudes físicas-
|
Crédito |
Gasto |
% |
Medición Física |
Unidad de Medida |
Meta |
Meta |
% |
|
8.350.041.073 |
8.332.279.773 |
99,8 |
Asistencia Integral al Drogadependiente |
Subsidio Mensual |
53.500 |
5.539 |
10,3 |
|
Asistencia para .s por VIH/SIDA |
Subsidio Mensual |
52.300 |
101.783 |
194,6 |
|||
|
Atención al Discapacitado |
Subsidio Mensual |
95.200 |
282.837 |
297,1 |
|||
|
Asistencia para Prestaciones de Alta Complejidad |
Paciente Asistido |
23.500 |
19.618 |
83,5 |
|||
|
Asistencia para Tratamiento de Pacientes Hemofílicos |
Subsidio Mensual |
1.230 |
2.867 |
233,1 |
|||
|
Asistencia para Tratamiento Prolongado con Medicamentos |
Subsidio Mensual |
39.800 |
85.038 |
213,7 |
Este programa contribuye a apoyar el financiamiento de las prestaciones que brindan los Agentes del Seguro de Salud a sus beneficiarios, en el marco de las coberturas vigentes.
El objetivo del programa radica en implementar y administrar los fondos destinados al reconocimiento de planes especiales de salud, que cubren patologías de baja incidencia y alto impacto económico, tales como: trasplantes e intervenciones de alta complejidad, tratamientos de pacientes hemofílicos, de personas con diversas discapacidades, afectados de VIH-SIDA y/o enfermedades relacionadas, de personas que dependen física y psíquicamente del uso de estupefacientes, tratamientos prolongados con medicamentos y planes especiales de prevención.
Los recursos provienen del Fondo Solidario de Redistribución, que administra la Superintendencia de Servicios de Salud (SSS), y está integrado por recursos originados en los aportes y contribuciones efectuados por los trabajadores y empleadores, respectivamente, al Sistema Nacional de Obras Sociales, según lo previsto en las Leyes Nº 23.660 de Obras Sociales y Nº 23.661 del Sistema Nacional del Seguro de Salud.
La asistencia financiera se efectúa mediante el reintegro de las erogaciones efectuadas por el Agente del Seguro de Salud, y es posible que éste acumule gastos hasta efectuar el requerimiento de reintegros; a esto se suma la definición de las prioridades de financiamiento por parte de la SSS; ambas variables inciden en la cantidad de subsidios otorgado.
En el ejercicio analizado la cantidad global de prestaciones tramitadas, verificadas y abonadas superó las previsiones, principalmente, debido a la mayor disponibilidad de recursos. Esta situación se hizo notoria en los casos de solicitudes de reintegros por prestaciones que involucraron la Atención al Discapacitado (197,1%), Asistencia para Tratamiento de Pacientes Hemofílicos (133,1%), Asistencia para Tratamiento Prolongado con Medicamentos (113,7%) y para VIH/SIDA (94,6%). En cambio, disminuyeron respecto a lo previsto los subsidios por la cobertura de la Atención Integral al Drogadependiente (-98,7%) y la Asistencia para Prestaciones de Alta Complejidad (-16,5%), debido a que se priorizaron los pagos de tratamientos que poseen alta incidencia económica en los Agentes del Seguro de Salud.
A continuación, se destacan algunas características centrales referidas a las líneas subsidiadas en el ejercicio:
|
- |
La Atención de la Discapacidad (282.837 subsidios otorgados) incluye -principalmente- tratamientos de estimulación temprana, transporte, formación laboral y/o rehabilitación profesional, educación general básica, atención ambulatoria, hogar con centro de día, centro de día, centro educativo terapéutico y apoyo a la integración escolar
|
|
- |
Los 85.038 subsidios para la cobertura de Tratamientos Prolongados con Medicamentos, comprende, entre otras, las siguientes patologías: tumores hemáticos (linfomas, leucemias), síndrome de Turner, rechazo médula ósea post trasplante, rechazo de órgano post trasplante (riñón y uréter), patologías renales, pulmonares, cardíacas, neurológicas, hematológicas, endocrinas y digestivas, neutropenias severas, insuficiencia hipofisaria y hepática, infecciones resistentes, hepatitis crónica y fulminante, fenilcetonuria, esclerosis múltiple y lateral amiotrófica, enfermedad fibroquística del páncreas, enfermedad de Gaucher, enfermedad de Fabry, cirrosis biliar primaria, artritis reumatoidea, aplasia medular.
|
|
- |
El financiamiento de Prestaciones Alta Complejidad (19.618 pacientes asistidos) permite cubrir, principalmente: trasplantes de órganos, tejidos y médula ósea, atención de hipoacusias y otras patologías auditivas, implantes cocleares, cardiodesfibriladores, miocardiopatías dilatadas, prótesis totales y parciales de cadera y otras prótesis, injertos de miembros, stents coronarios y vasculares periféricos, prótesis arteriales, sistemas de derivación de ventrículo peritoneal con reservorio y drenajes lumbo peritoneales.
|
Por último, cabe señalar que para el desarrollo de programas y acciones de prevención por parte de los Agentes del Seguro de Salud se otorgaron 768.419 reintegros durante el ejercicio fiscal 2016.